
Министерство здравоохранения Самарской области ГАУ ДПО «Самарский областной центр повышения квалификации специалистов здравоохранения Учебное отделение – хирургическое
«Инфузионно – трансфузионная терапия»
Зелянина Татьяна Николаевна - преподаватель хирургического отделения .
Самара 2017

Инфузионно-трансфузионная терапия (ИТТ) - это метод лечения, заключающийся в парентеральном (чаще внутривенном) введении различных растворов с целью коррекции нарушений гомеостаза. Инфузионная терапия оказывает многогранное действие на организм. Характер этого действия зависит от вводимого препарата, его объема, скорости и путей введения, а также от функционального состояния основных систем жизнеобеспечения. Первой реагирует на инфузии система кровообращения, так как переливаемые препараты оказывают непосредственное воздействие на сосуды, кровь и деятельность сердца. При этом проявляются волемический (объемный), реологический, гемодилюционный эффекты.

Инфузионно-трансфузионую терапию проводят с целью:
- Ликвидации гиповолемии;
- Введения клеточных элементов крови при их дефиците (анемии, лейкопении, тромбоцитопении);
- Коррекции нарушений водного, электролитного, белкового обменов и кислотно-основного равновесия;
- Нормализации гемостаза при дефиците прокоагулянтов или тромбоцитов;
- Обеспечения парентерального питания;
- Лечения интоксикационного синдрома;
- Коррекции реологических нарушений крови;
- Ликвидации иммунодефицита (применение иммуноглобулинов, иммунной плазмы, лейкоцитарной массы);
- Биостимулирующего воздействия на организм (использование иммуноглобулинов, полибиолин т.п.).
ИНФУЗИОННО-ТРАНСФУЗИОННУЮ ТЕРАПИЮ ПРИМЕНЯЮТ СТРОГО ПО ПОКАЗАНИЯМ, РУКОВОДСТВУЯСЬ ОСНОВНЫМ ПРИНЦИПОМ МЕДИЦИНЫ: ПРЕЖДЕ ВСЕГО — НЕ НАВРЕДИ!
В зависимости от состава и лечебного действия на организм инфузионно - трансфузионную терапию разделяют на кровь, кровезаменители, плазмозаменители, компоненты и препараты крови.

КОМПОНЕНТЫ КРОВИ – фракции компонентов крови, выделенные в более или менее чистом виде и имеющие специфическую направленность действия, используемые в медицинских учреждениях.
В настоящее время в зависимости от показаний целенаправленно применяют отдельные компоненты, которые получают из крови или плазмы человека с применением химических технологий методом фракционирования.
К КОМПОНЕНТАМ КРОВИ относятся:
- эритроцитная масса;
- эритроцитная взвесь;
- отмытые эритроциты;
- тромбоцитная масса;
- лейкоцитная масса;
- свежезамороженная плазма.
К ПРЕПАРАТАМ КРОВИ относятся:
- корректоры системы гемостаза ( криопреципитат, протромбиновый комплекс, фибриноген, тромбин, тампон биологический антисептический, гемостатическая губка, фибринолизин);
- препараты комплексного действия (альбумин, протеин);
- корректоры иммунной системы (у-глобулин противокоревой, иммуноглобулин антирезус, антистафилококковый, противостолбнячный, противогриппозный иммуноглобулины).

ЭРИТРОЦИТАРНАЯ МАССА основной компонент крови, который получают из консервированной крови путем отделения из нее плазмы. По своему составу, физиологическим и лечебным свойствам равноценна эритроцитам консервированной крови.
Хранится при температуре +2..+4°C 35 дней. Переливание осуществляют с учётом групповой (AB0) совместимости донора и реципиента. Необходимо проведение биологической пробы.
Показания к применению: 1. Восполнение кровопотери при острых кровотечениях – около 30% и более ОЦК; 2. Тяжелые формы железодефицитной анемии, не поддающиеся лечению препаратами железа; 3. Заболевания крови, сопровождающиеся подавлением эритропоэза (лейкоз, апластическая анемия, миеломная болезнь и др. ); 4. Интоксикации (отравления, ожоги, гнойно-септические состояния).

ЭРИТРОЦИТАРНАЯ ВЗВЕСЬ это компонент донорской крови, из которого удалены плазма
и лейкоциты, а эритроциты содержатся в специальном
питательном растворе SAGM (содержит хлорид натрия, аденин,
глюкозу и маннитол, растворенные в воде).
Уникальный биохимический состав взвешивающего раствора
обеспечивает сохранность функциональных свойств
эритроцитов.
Срок хранения эритроцитной взвеси — до 42 суток
при температуре +4°C. Переливание осуществляют с учётом групповой (AB0) совместимости донора и реципиента. Необходимо проведение биологической пробы.
Показания для переливания: 1. Гемотрансфузии пациентам, у которых в анамнезе наблюдаются посттрансфузионные реакции негемолитического типа.
2. Гемотрансфузии пациентам при наличии у них сенсибилизации к антигенам лейкоцитов и тромбоцитов, белкам плазмы. 3. Пациентам с тяжелой аллергией в анамнезе с целью предупреждения анафилактических реакций. 4. Пациентам с дефицитом IgA или при обнаружении у реципиента антител к IgA.

Противопоказания к переливанию эритроцитарной массы и эритроцитарной взвеси:
Абсолютным противопоказанием к гемотрансфузии является острая сердечно-легочная недостаточность, сопровождающаяся отеком легких. Однако при наличии массивной кровопотери и травматического шока II-III степени абсолютных противопоказаний для переливания нет. Относительными противопоказаниями являются: свежие тромбозы и эмболии, тяжелые расстройства мозгового кровообращения, ишемическая болезнь сердца, септический эндокардит, пороки сердца, миокардиты с недостаточностью кровообращения II б- III степени, гипертоническая болезнь III стадии, тяжелые функциональные нарушения печени и почек, заболевания, связанные с аллергизацией организма (бронхиальная астма, поливалентная аллергия), остротекущий и диссеминированный туберкулез, ревматизм, особенно с ревматической пурпурой. При указанных заболеваниях прибегать к гемотрансфузии следует с особой осторожностью.

Осложнения переливания компонентов крови:
Осложнения механического характера
- острое расширение сердца;
- воздушная эмболия;
- тромбозы и эмболии;
- нарушение кровообращения в конечности после внутриартериальных трансфузий. Осложнения реактивного характера
- гемотрансфузионные реакции
- аллергические реакции;
- осложнения при переливании крови, несовместимой по системе АВО ;
- гемотрансфузионный шок ;
- осложнения при переливании крови, несовместимой по резус-фактору и другим системам антигенов эритроцитов;
- синдром массивных гемотрансфузии (синдром гомологичной крови);
- цитратная интоксикация ;
- калиевая интоксикация. Осложнения инфекционного характера
- передача острых инфекционных заболеваний;
- передача заболеваний, распространяющихся сывороточным путем;
- развитие банальной хирургической инфекции.

ТРОМБОЦИТНАЯ МАССА трансфузионная среда, содержащая взвешенные
в плазме тромбоциты, полученные из донорской
крови,отделенные от других компонентов крови
(плазмы и других клеток крови) специальным
методом (цитаферезом). Такие тромбоциты
собираются в специальный стерильный контейнер
с антикоагулянтом (чтобы они не склеились). Срок хранения тромбоцитной массы 48—72 ч , однако уже через 6 ч активность тромбоцитов начинает снижаться, чем дольше срок хранения, тем большее число упаковок требуется для достижения гемостаза.
Тромбоцитная масса хранится при температуре +4°C.
Показание:
- обеспечить гемостаз;
- ДВС-синдром в фазе гипокоагуляции;
- купировать или предупредить кровотечение, кровоточивость, связанные с недостатком тромбоцитов в циркулирующей крови или с их качественной неполноценностью.

ПЛАЗМА жидкая часть крови, состав которой большую часть составляет вода, ее количество - примерно 92 % от всего объема. Кроме воды, она включает следующие вещества: белки, глюкозу, аминокислоты, жир и жироподобные вещества, гормоны, ферменты, минералы (ионы хлора, натрия). Около 8% от объема составляют белки, которые являются основной частью плазмы. В ней содержится несколько видов белков, основными из них являются: альбумины – 4-5%; глобулины – около 3%; фибриноген (относится к глобулинам) – около 0,4%. В клинической практике используются следующие виды плазмы : свежезамороженная плазма; криопреципитат.

Свежезамороженная плазма (СЗП)
получается методом плазмофереза или
центрифугирования цельной крови не позже 1 часа
с момента взятия донорской крови и немедленного
замораживания в низкотемпературном холодильнике
за 1 час до температуры -30°C. В этом случае плазма
храниться 36 месяцев при температуре -20°C.
Перед переливанием СЗП оттаивается в воде или в специальном устройстве при температуре 37..38°C при периодическом покачивании, после чего она может храниться не более 1 часа.
ПОВТОРНОЕ ЗАМОРАЖИВАНИЕ ПЛАЗМЫ НЕДОПУСТИМО!
Для быстрого размораживания, подогрева и хранения в теплом виде плазмы, крови, компонентов крови и инфузионных растворов применяется плазморазмораживатель.
- Бережное оттаивание, исключает механические
воздействия на размораживаемый объект.
- Встроенный таймер позволяет задавать время
разморозки в диапазоне от 1 до 40 минут с шагом
1 минута, либо использовать значение «по
умолчанию» - 20 минут.
- Равномерное распределение температуры по
всему объему теплоносителя обеспечивает
безопасность процедуры.
- Параметры процесса разморозки отображаются на лицевой панели аппарата.
- Световая и звуковая система сигнализации своевременно информирует о возникновении аварийных ситуаций.
- Аварийная система автоматически останавливает процесс разморозки при превышении температуры теплоносителя +38,0°С.
- Принцип работы (водяная баня) обеспечивает минимальное время разморозки.
- Современные материалы корпуса выдерживают многократную обработку дезинфицирующими средствами.
- Модули для фиксации стеклянных флаконов позволяют использовать аппарат для подогревания и помешивания инфузионных растворов.
Компоненты крови, применяемые для переливания в клиниках, а также используемые для производства препаратов, сохраняют опасность заражения больных вирусами инфекционных заболеваний.
Это связано с возможностью дачи крови лицами без клинических и лабораторных признаков гемотрансмиссивных инфекций, в так называемый серонегативный период вирусоносительства (период окна), т.е. промежутке от момента заражения до появлений антител к ВИЧ и вирусным гепатитам В и С, поверхностного антигена вирусного гепатита В. Максимальная продолжительность «фазы окна» у вирусного гепатита С - 180 дней.
Наряду с лабораторными методами скрининга маркеров инфекционных заболеваний, введен метод карантинизации свежезамороженной плазмы и криопреципитата.
Постановлением Правительства РФ от 26.01.2010г №29 утвержден « Технический регламент о требованиях безопасности крови и ее продуктов, кровезамещающих растворов и технических средств, используемых в трансфузионно - инфузионной терапии», которым регламентировано переливание реципиенту только вирусобезопасной плазмы, прошедшей карантинизацию.
Карантинизация – это метод хранения плазмы в низкотемпературном холодильном оборудовании при температуре ниже -25°С, с запретом ее использования с лечебной целью на протяжении 6 месяцев, при котором сохраняются все лечебные свойства, до повторного обследования крови донора на отсутствие инфекций (ВИЧ, вирусные гепатиты В и С).

ПОКАЗАНИЯ ДЛЯ ПЕРЕЛИВАНИЯ СВЕЖЕЗАМОРОЖЕННОЙ ПЛАЗМЫ:
- ДВС-синдром, который осложняет течение разных видов шока;
- Острая массивная кровопотеря (более 30% ОЦК) с развитием геморрагического шока и ДВС-синдрома;
- Геморрагии при болезнях печени, сопровождающиеся удлинением протромбинового и/или парциального тромбинового времени;
- Передозировка антикоагулянтов непрямого действия;
- При выполнении терапевтического плазмофереза у больных пурпурой, тяжелых отравлениях, сепсисе, остром ДВС-синдроме;
- Коагулопатии, обусловленные дефицитом факторов свертывания крови .
Обычные дозы переливаемой плазмы – 200-250 мл, при лечении шока - 500-1000 мл.
Переливание осуществляют с учётом групповой (AB0) совместимости донора и реципиента. Необходимо проведение биологической пробы.
Свежезамороженная плазма не применяется :
- Коррекция гиповолемии;
- Белковое парентеральное питание при гипопротеинемических состояниях;
- Стимуляция иммунитета. Для этих целей разработаны человеческие иммуноглобулины (исключение - антистафилококковая плазма).

Криопреципитат
белковый препарат изогенной плазмы крови человека,
содержащий не менее 100 ЕД фактора VIII.
В состав криопреципитата также входят фибриноген и
небольшая примесь других белков, в том числе
фибринстабилизирующий фактор (фактор XIII).
Криопреципитат оказывает гемостатическое действие
при повышенной кровоточивости, связанной со
снижением активности антигемофильного глобулина
(фактор VIII), фактора Виллебранда и фибринстабилизирующего фактора.
Раствор для инфузий замороженный 100 ЕД/15 мл
Показания:
- лечение и профилактика кровотечений у больных гемофилией А и болезнью Виллебранда;
- кровотечениях различной этиологии, при которых имеется резкое уменьшение содержания фактора VIII в плазме.

Дозировка:
Раствор криопреципитата применяют с учетом совместимости по АВ0-группам крови.
Криопреципитат растворяют на водяной бане при температуре от 35°С до 37°С. Препарат растворяется полностью в течение 7 минут. Полученный светло-желтого цвета раствор не должен содержать хлопьев и применяется сразу же после растворения . Препарат вводят внутривенно струйно медленно с помощью шприца или системы для переливания с фильтром одноразового использования.
Доза криопреципитата зависит от исходного содержания фактора VIII в крови больного, характера и локализации кровотечений, степени риска хирургического вмешательства, наличия в крови больного специфического ингибитора, способного нейтрализовать активность фактора VIII.
Доза криопреципитата выражается в единицах активности фактора VIII.
Возможные осложнения при переливании криопреципитата:
- анафилаксия;
- аллергические реакции на плазменные белки;
- волемическая перегрузка.
ТЕХНОЛОГИЯ ГЕМОТРАНСФУЗИИ
Для переливания трансфузионных сред наиболее доступны и удобны подкожные вены локтевого сгиба, кисти, стопы, предплечья, голени. Преимущественно для трансфузий используются кубитальные вены локтевого сгиба. При недоступности периферических вен и необходимости длительной трансфузионной терапии проводят пункцию и катетеризацию подключичной вены. Другие пути введения трансфузионных сред (внутрикостный, внутриартериальный, внутриаортальный, внутрисердечный) применяются очень редко. ПОДГОТОВКА К ПЕРЕЛИВАНИЮ КОМПОНЕНТОВ КРОВИ Подготовка к переливанию компонентов крови начинается с определения показаний для гемотрансфузии и получения информированного добровольного согласия пациента на переливание компонентов крови в установленной письменной форме. Врач обязан разъяснить больному необходимость трансфузионной терапии, её цели, возможный риск и альтернативное лечение. В случаях, когда состояние больного не позволяет ему выразить свою волю, а переливание неотложно, вопрос о его проведении решает консилиум, а при невозможности собрать консилиум – лечащий (дежурный) врач. Перед переливанием гемокомпонентов у реципиента собирается трансфузионный, а у женщин дополнительно – акушерский анамнез, а также проводится апробация крови реципиента согласно алгоритму.
МЕРОПРИЯТИЯ, ПРОВОДИМЫЕ ПРИ ПЕРЕЛИВАНИИ КОМПОНЕНТОВ КРОВИ
Врач, производящий трансфузию компонентов крови, обязан, независимо от проведенных ранее исследований и имеющихся записей, лично провести следующие контрольные исследования у постели реципиента: - осмотреть полимерный контейнер с трансфузионной средой, оценить герметичность контейнера, правильность паспортизации, отсутствие в трансфузионной среде сгустков, гемолиза, мутности, свидетельствующих о непригодности гемокомпонента для переливания; - определить группу крови реципиента по системе АВ0 и сверить полученный результат с данными в истории болезни; - определить группу крови донора по системе АВ0 и сверить полученный результат с данными на этикетке контейнера; - сопоставить данные о резус-принадлежности донора на этикетке контейнера с данными о резус-принадлежности реципиента в истории болезни; - провести пробы на индивидуальную совместимость эритроцитов донора и сыворотки реципиента по системам АВ0 и Резус; - провести биологическую пробу. При переливании плазмы врач, выполняющий трансфузию, обязан определить группу крови реципиента и провести биологическую пробу. Пробы на индивидуальную совместимость не проводятся. Группа крови и резус-принадлежность донора устанавливаются по этикетке на контейнере с плазмой.

Биологическая проба предшествует переливанию каждой отдельной дозы трансфузионной среды и проводится для исключения её индивидуальной несовместимости с кровью реципиента.
Техника проведения биологической пробы : однократно переливается 10-15 мл трансфузионной среды со скоростью 40-60 кап/мин., затем переливание прекращают и в течение 3 минут наблюдают за реципиентом, контролируя у него пульс, дыхание, АД, общее состояние, цвет кожи, измеряют температуру тела. Эту процедуру повторяют три раза. Появление в этот период даже одного из таких симптомов, как озноб, боли в пояснице, чувство жара и стеснения в груди, головная боль, тошнота, рвота и другие признаки несовместимости, требует немедленного прекращения трансфузии и отказа от переливания данной трансфузионной среды.
Переливание крови и ее компонентов производится с соблюдением правил асептики одноразовыми пластиковыми устройствами.
Пробирку с кровью реципиента и контейнеры с остатками перелитых гемопродуктов следует хранить в течение 2 суток в холодильнике при температуре +4–+8°.

Оформление документации
1. Перед каждой гемотрансфузией врач записывает в историю болезни предтрансфузионный эпикриз (показания к переливанию, переливаемая среда, ее доза и способ вливания).
2. Трансфузия записывается в «Журнале регистрации переливания трансфузионных сред», а в истории болезни – в виде протокола переливания крови, либо в «Листке регистрации переливания трансфузионных средств».
3. После гемотрансфузии проводится наблюдение за больным, трехкратная термометрия через каждый час, макроскопическая оценка цвета и количества мочи. Эти сведения заносятся в историю болезни в дневнике наблюдения.
4. На следующий день после гемотрансфузии берутся общий анализ крови и мочи.

ГЕМОТРАНСФУЗИОННЫЕ ОСЛОЖНЕНИЯ
Возможные причины развития гемотрансфузионных осложнений:
- неправильное определение показаний/противопоказаний к гемотрансфузии;
- ошибочное определение групповой принадлежности крови или резус-принадлежности;
- неправильное проведение проб на индивидуальную совместимость крови донора и реципиента.
Гемотрансфузионные осложнения по времени возникновения:
непосредственные осложнения - развиваются либо во время переливания, либо в ближайшее время после трансфузии;
отдаленные осложнения - развиваются спустя длительный период времени после трансфузии (несколько месяцев, при повторных переливаниях - несколько лет).

Непосредственные иммунные осложнения :
острый гемолиз ;
гипертермическая негемолитическая реакция ;
анафилактический шок ;
крапивница ;
некардиогенный отек легких .
Непосредственные неиммунные осложнения :
острый гемолиз ;
бактериальный шок ;
острая сердечнососудистая недостаточность .
Отдаленные иммунные осложнения :
гемолиз ;
реакция "трансплантат против хозяина" ;
посттрансфузионная пурупура ;
аллоиммунизация антигеном эритроцитов, лейкоцитов, тромбоцитов или белками плазмы.
Отдаленные неиммунные осложнения :
гемосидероз (перегрузка железом);
гепатит C (часто), B (реже), A (очень редко);
СПИД ;
паразитарные инфекции .

Кровезаменители - препараты (растворы), применяемые для трансфузионной терапии (главным образом, внутривенно). В определенной мере могут заменять донорскую кровь, обладают сопоставимым с действием крови терапевтическим эффектом.
Плазмозамещающие (инфузионные) растворы - растворы, близкие по составу к плазме крови, вводимые в больших количествах. Эти растворы способны некоторое время поддерживать жизнедеятельность организма или изолированных органов, не вызывая физиологических сдвигов.

Современные кровезаменители (плазмозаменители) должны выполнять следующие функции:
- заполнять кровяное русло и восстанавливать объем циркулирующей крови до нормального уровня;
- поддерживать артериальное давление, нарушенное в результате кровопотери или шока;
- освобождать организм от токсинов при отравлениях;
- доставлять питательные азотистые, жировые и углеводные вещества ко всем органам и тканям организма;
- снабжать ткани организма кислородом. Общие требования: • физико-химические свойства (вязкость, осмолярность) должны быть близки к показателям плазмы крови; • должны полностью выводиться из организма, не повреждая тканей и не нарушая функции органов;
- не должны вызывать выработку антител и вызывать сенсибилизацию (повышение чувствительности) организма при повторных введениях; • не пирогенны; • не токсичны; • выдерживать стерилизацию автоклавированием; • срок хранения не меньше 2 лет.

Преимущества: • не нужно определять группу крови, Rh-фактор, совместимость; • отсутствуют форменные элементы, цитрат Na, метаболиты веществ; • нет риска заражения инфекционными заболеваниями; • быстрое избирательное действие и клинический эффект; • условия хранения (при комнатной t).
В настоящее время кровезаменители и плазмозаменители применяют чаще, чем компоненты крови. Угроза заражения людей возбудителями СПИДа, сифилиса, гепатитов и других инфекций, передаваемых при переливании компонентов крови и ее производных, посттрансфузионные осложнения настоятельно требуют максимального снижения количества гемотрансфузий.

ГЕМОДИНАМИЧЕСКИЕ (ПРОТИВОШОКОВЫЕ) ПЛАЗМОЗАМЕНИТЕЛИ предназначены для лечения и профилактики кровопотери, шока различного происхождения, при операция с целью восстановления гемодинамики и микроциркуляции: - природные коллоиды – растворы белков плазмы (альбумин); - искуственные коллоиды – на основе декстрана (полиглюкин, реополиглюкин); - желатина (желатиноль, гелофузин); - гидроксиэтилированного крахмала ( инфузол, ХАЭС – стерол).

ПЛАЗМОЗАМЕЩАЮЩИЕ РАСТВОРЫ
СПЕЦИАЛЬНОГО НАЗНАЧЕНИЯ Альбумин природный белок, являющийся составной частью
белковой фракции крови человека.
Показание:
- ожоговая болезнь;
- гнойно-септические состояния;
- острая кровопотеря (снижение объема
циркулирующей крови более чем на 25-30%);
- заболевания печени (с нарушением альбуминсинтезирующей функции);
- поражения почек (нефриты, нефротический синдром);
- шок (геморрагический, травматический, термический);
- операции с использованием искусственного кровообращения;
- лечебный плазмаферез;
- гемолитическая болезнь новорожденных во время проведения обменного переливания крови;
- предоперационная гемоделюция и заготовка компонентов аутокрови;
- отек мозга.

Способ применения и дозы:
В/в капельно, 5, 10 и 20% раствор вводят со скоростью 50-60 кап/мин; разовая доза - 200 мл.
Дозу устанавливают индивидуально в зависимости от показаний и клинической картины, обычно 1-2 мл/кг 10% раствора ежедневно или через день до достижения эффекта.
Побочные действия:
- аллергические реакции;
- крапивница;
- гипертермия,
- боли в поясничной области.
Противопоказания:
Препарат не следует принимать при:
- тромбозе;
- гиперчувствительности к Альбумину;
- хронической сердечной недостаточности;
- хронической анемии;
- хронической почечной недостаточности;
- продолжительном внутреннем кровотечении;
- артериальной гипертензии;
- отеке легких;
- гиперволемии.
Особые указания: Введение при дегидратации возможно только после предварительного обеспечения достаточного поступления жидкости (внутрь, парентерально).

Полиглюкин 6 % раствор среднемолекулярной фракции декстрана в изотоническом растворе натрия. Быстро увеличивает ОЦК, повышает и длительно удерживает артериальное давление. Объем циркулирующей крови увеличивается на величину, превышающую объём введенного полиглюкина. Циркулирует в организме 3-7 суток.
Показания к применению :
- травматический шок;
- ожоговый шок;
- острая кровопотеря;
- острая циркуляторная недостаточность при различных заболеваниях.
Метод применения: Вводят внутривенно струйно или капельно, 400-1200 мл на одно вливание.
Побочные реакции
Возникают редко, может наблюдаться индивидуальная непереносимость препарата, приводящая к развитию симптомов анафилаксии, анафилактического шока. По этой причине при введении полюглюкина проводят биологическую пробу.

Реополиглюкин 10 % раствор низкомолекулярного декстрана в изотоническом растворе хлорида натрия. Реополиглюкин является гиперонкотическим коллоидным раствором, в связи с этим его введение увеличивает объем циркулирующей жидкости. Реополиглюкин вызывает дезагрегацию эритроцитов, ликвидирует стаз крови и предупреждает тромбообразование. По этой причине основным эффектом реополюглюкина является улучшение реологических свойств крови и микроциркуляции. Циркулирует реополиглюкин в организме 2-3 суток,
70 % выводится с мочой в первые сутки.
Показания к применению:
- травматический, ожоговый шок;
- нарушения артериального и венозного кровообращения;
- для дезинтоксикации при перитонитах, ожогах, нагноительных заболеваниях.
Метод применения Вводят внутривенно 400-1000 мл.
Побочные реакции Осложнения такие же, как у полиглюкина. Перед введением крайне важно проводить биологическую пробу.

В настоящее время все большую популярность приобретают производные ГИДРОКСИЭТИЛКРАХМАЛА – ИНФУКОЛ, РЕФОРТАН, СТАБИЗОЛ, ВОЛЮВЕН, ХАЭС-СТЕРИЛ. Являются коллоидными плазмозаменителями , содержащими 6 % или 10 % гидроксиэтилкрахмала (ГЭК) в изотоническом физиологическом растворе (0,9 % натрия хлорида).

Гидроксиэтилкрахмалы (ГЭК) – высокомолекулярные соединения, состоящие из полимеризованных остатков декстрозы. Растворы обладают быстрым и продолжительным объемзамещающим эффектом, устраняет синдром повышенной проницаемости стенок капилляров, оказывают положительное действие на реологические свойства крови, увеличивают трансфузии и использование кислорода в капиллярах, улучшают кровоток в ишемизированных органах.
Они обладают высоким непосредственным волемическим эффектом (1.0 и более) и большим периодом полувыведения при относительно небольшом количестве побочных реакций .
Источником получения ГЭК служит природный крахмал (амилопектин), в основном получаемый из клубней картофеля, зерен кукурузы восковой спелости, риса, пшеницы, который (крахмал) подвергается расщеплению с целью получения молекул с определенной молекулярной массой, а также гидроксиэтилированию, при котором свободные гидроксильные группы остатков декстрозы замещаются гидроксиэтиловыми группами

Показания:
- профилактика и лечение гиповолемии и шока (вследствие острой кровопотери, в т.ч. интраоперационной, травмы, ожогов, сепсиса);
- хирургических вмешательствах (геморрагический шок, нарушения микроциркуляции, артериальная гипотензия в послеоперационном периоде);
- для проведения изоволемической гемодилюции (в т.ч. предоперационная, при венозном тромбозе, при перемежающейся хромоте, внезапном ишемическом инсульте, внезапной глухоте);
- для уменьшения использования донорской крови при операциях;
- профилактика артериальной гипотензии при введении в общую анестезию, при проведении спинальной и эпидуральной анестезии;
- заполнение аппарата экстракорпорального кровообращения. Пути введения: Парентерально.
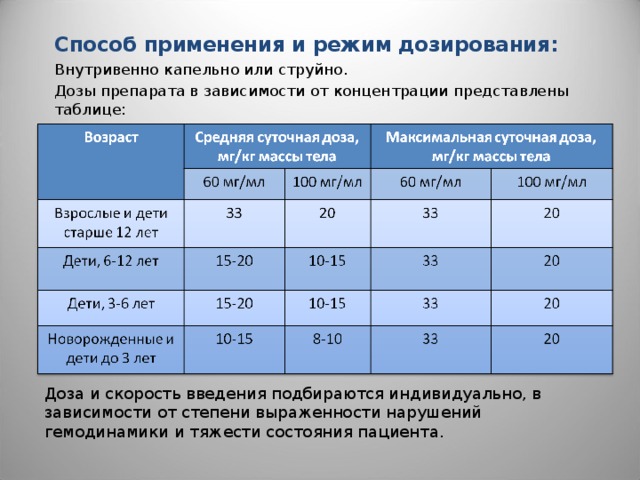
Способ применения и режим дозирования:
Внутривенно капельно или струйно.
Дозы препарата в зависимости от концентрации представлены таблице:
РШРШИЩРЩШ
Доза и скорость введения подбираются индивидуально, в зависимости от степени выраженности нарушений гемодинамики и тяжести состояния пациента.

Противопоказания:
- Гиперчувствительность или аллергия на гидроксиэтилкрахмалы;
- Тяжелые геморрагические диатезы и другие нарушения, сопровождающиеся кровотечениями, в т.ч. при коагулопатиях, гиперволемия, гипергидратация или дегидратация;
- Тяжелая застойная сердечная недостаточность;
- Выраженные нарушения функции почек с олиго- и анурией (не связанные с гиповолемией), пациентам на диализе;
- Использование гидроксиэтилкрахмалов вместе с физиологическим раствором людям с выраженным повышением в крови уровня натрия или хлоридов;
- Внутричерепное кровоточение;
- Беременность, кормление грудью.
Побочные эффекты:
- Анафилактоидные реакции;
- Мягкие гриппоподобные симптомы;
- Брадикардия;
- Тахикардия;
- Бронхоспазм;
- Некардиогенный отек легких.

Инфузионно -трансфузионная терапия является мощнейшим терапевтическим инструментом в патогенетическом лечении почти всех известных заболеваний и неотложных состояний. В ней есть место всем "классическим" составляющим: солевым (кристаллоидным) растворам, синтетическим коллоидам, компонентам и препаратам крови, но это место должно быть четко осознано и определено. В этой области произошел значительный прорыв за счет внедрения в клиническую практику новых препаратов с высокой степенью эффективности и безопасности, которые вносят несомненный вклад в решение проблем еще недавно считавшемся не совместимым с жизнью.




























































