Государственное бюджетное профессиональное образовательное учреждение
«Кропоткинский медицинский колледж»
министерства здравоохранения Краснодарского края
(ГБПОУ «Кропоткинский медицинский колледж»)
Внутриколледжная конференция:
«Новые и возвращающиеся инфекции»
Тема: «Тактика фельдшера ФАПа в профилактике туберкулёза»

Подготовили:
Студенты 2 курса 25Б группы
Матвиенкова Диана Александровна
Семенищенков Артём Александрович
Руководитель:
Рудакова Елена Леонидовна
г. Кропоткин, 2022г.
СОДЕРЖАНИЕ
ВВЕДЕНИЕ………………………………………………………….………стр.3
I. ТЕОРЕТИЧЕСКАЯ ЧАСТЬ………………………………………...........стр.7
1.1 Понятие туберкулёз и его характеристика..…........………...................стр.7
1.2 Текущие тенденции распространённости туберкулёза.………...........стр.12
1.3 Профилактика туберкулёза…...…………………………......................стр.15
1.4 Роль фельдшера ФАПа в профилактике туберкулёза………..............стр.24
1.5 Профилактика туберкулёза с учётом факторов риска…......................стр.27
Выводы по теоретической части………………………………….……..стр.32
II.ПРАКТИЧЕСКАЯ ЧАСТЬ…………………………………………….....стр.33
2.1 Анализ эпид обстановки по г. Кропоткину и Кавказскому районах, г. Гулькевичи и Гулькевичскому районах….……..…..………….…………стр.33
| Выводы по практической части………………………………………….стр.42 |
| ЗАКЛЮЧЕНИЕ…...…………………………………………...…………….стр.44 |
| Список использованной литературы… …………………..………………..стр.45 ПРИЛОЖЕНИЕ 1……………………………………………………………стр.48 |
ВВЕДЕНИЕ
Туберкулез широко распространённое в мире инфекционное заболевание, вызываемое микобактерией туберкулеза (палочка Коха). Туберкулез чаще всего поражает всё, кроме волос и ногтей, но чаще встречаются легочные формы туберкулёза.
От туберкулеза ежегодно умирают 3 млн человек. Это больше, чем от СПИДа, малярии, диареи и всех тропических болезней вместе взятых. С каждым годом заболеваемость туберкулезом уменьшается, а ВОЗ ставит себе цель ликвидировать туберкулез до 2035 года, следуя новой стратегии «Сообща ликвидируем туберкулез». В 1993 г. ВОЗ объявила туберкулез глобальной проблемой.
Всемирная организация здравоохранения отмечает, что в России - активные усилия государства привели к быстрому снижению числа смертей (13 процентов) и новых случаев заболевания (5 процентов). По данным организации, смертность от туберкулеза на 100 тысяч человек в России в 2017г. составила 7,3 человека, общее число случаев - примерно 60 на 100 тысяч человек. Охват лечением в России оценивается в 98%.
По данным ВОЗ - острой остается проблема лекарственной устойчивости туберкулеза: по крайней мере 558 тысяч человек в 2017 году заразились формой туберкулеза, устойчивой к рифампицину, самому эффективному противотуберкулезному препарату первой линии. У большинства этих людей туберкулез имеет множественную лекарственную устойчивость одновременно к рифампицину и изониазиду.
Борьба с туберкулезом или контроль распространения туберкулеза остается одной из важнейших задач мирового сообщества в целом, что оказывает влияние на основные направления развития глобального общественного здравоохранения.
Актуальность темы исследования. Туберкулез остается одним из самых распространенных и опасных заболеваний в мире.В России в 2020 году выявили 47 063 новых случаев заболевания туберкулезом. Показатель заболеваемости составил 32,07 на 100 тыс. человек. По сравнению с 2010 годом число заболевших сократилось в 2,4 раза, сообщили в пресс-службе Роспотребнадзора.
Инфекция все чаще проявляется в тяжелых формах, таких как поликавернозное заражение легких, заражение кишечника, гортани и других внутренних органов. Иными словами, это те формы инфекции, которые не регистрировались в России в течение 30 лет.
Возрождение туберкулеза, как широко распространенной болезни, наносящей серьезный ущерб человечеству в конце 20-го века, требует социально-экономических мер, совместных усилий всех, а не только медицинских работников. Только так можно что-то сделать.
Проблему уничтожения заболевания можно решить путем организации раннего выявления больных, иммунизацией детского населения, изоляцией бактериовыделителей в специализированные противотуберкулезные стационары и их эффективное лечение, проведение противоэпидемических мероприятий в очагах туберкулеза по месту жительства.
Главная цель национальных программ здравоохранения во многих странах мира является профилактика туберкулеза, которая является основным средством снижения распространенности заболевания путем прерывания передачи патогена от инфицированных к здоровым людям.
Профилактические меры, доступные для всей популяции, включают в себя: вакцинацию и ревакцинацию вакциной БЦЖ-м у младенцев на 3-7 день жизни накануне или, в день выписки, в возрасте 7 лет вакцина БЦЖ, 14 лет и каждые 7 лет до 30 лет, (с 15 летнего возраста применяют флюорографическое обследование взрослого населения) химиопрофилактика для «групп риска»: контактных, «вирусных» и «гиперэргических» очагов туберкулеза. Хемопрофилактика назначается с препаратами группы ГИНК (изониазид 10 мг/кг веса или фитивазид 30 мг/кг в случае противопоказаний к изониазиду) на 3 месяца при ежедневном приеме с витамином В6 для предотвращения побочных эффектов препаратов.
Помимо специфической профилактики туберкулеза, применяют и неспецифическую профилактику туберкулеза - рациональное питание.
Противотуберкулезную помощь населению оказывают все лечебные учреждения общего профиля, противотуберкулезные аптеки, санатории, больницы, отделения и кабинеты, центры службы государственного санитарно-эпидемиологического надзора.
Объект исследования: туберкулез, как одно из самых распространенных и опасных заболеваний в мире.
Предмет исследования: меры профилактики туберкулеза.
Цель исследования: выяснить роль и тактику фельдшера ФАПа в профилактике туберкулёза.
В соответствии с целью, предметом и объектом исследования нами сформулированы следующие задачи:
Дать общую характеристику туберкулеза.
Рассмотреть клинику, патогенез, этиологию, диагностику туберкулеза.
Охарактеризовать эпид обстановку по заболеваемости туберкулезом в г.Кропоткине и Кавказском районе, г. Гулькевичи и Гулькевичском районе за 2019-2021.
Изучить меры профилактики туберкулеза.
Методы исследования:
Теоретический анализ научной литературы;
Обработка статистических данных по заболеваемости туберкулезом в г.Кропоткине и Кавказском районе, г. Гулькевичи и Гулькевичском районе за 2019-2021 г. сделать выводы по эпид обстановки в данных районах;
Гипотеза: фельдшер ФАПа играет важную роль в профилактике туберкулеза.
Теоретическая значимость: полученные знания по данной теме могут быть использованы в проведении дальнейшей исследовательской работы.
Практическая значимость исследовательской работы заключается в том, что ее результаты могут быть использованы в планировании профилактической работы медицинского персонала.
Структура работы соответствует логике исследования и включает в себя введение, теоретическую часть, вывод по теоретической части, практическую часть, вывод по практической части, заключение, список литературы, приложение.
I. ТЕОРЕТИЧЕСКАЯ ЧАСТЬ
1.1.Понятие туберкулёз и его характеристика
Туберкулёз (от лат. tuberculum - "бугорок") - широко распространённое в мире инфекционное заболевание человека и животных, вызываемое палочками Коха. Такое название микобактерии получили в 1882 г. по имени ученого, Роберта Коха открывшего в своей лаборатории возбудителя туберкулёза.
Микробактерии туберкулёза устойчивы к различным факторам внешней среды. В почве, воде, домашней пыли, в молочных продуктах (молоко, масло, сыр) бактерии остаются жизнеспособными около года; в книгах - до 4 месяцев, в погребённых трупах - несколько месяцев, в уличной пыли - до 8-12 дней. Они устойчивы к кислотам, щелочам и спиртам. Прямые солнечные и ультрафиолетовые лучи убивают микробактерии туберкулёза в течение нескольких минут, нагревание до 70 градусов - через 30 мин., кипячение убивает микобактерии в течение 5 мин.
Различают несколько видов микробактерий туберкулёза, способных вызвать заболевание у человека: человеческий, бычий, птичий, мышиный и африканский виды.
Заражение этой болезнью может происходить несколькими путями: при разговоре, сопровождавшемся кашлем, чиханьем больного человека, при попадании в организм здорового человека частиц мокроты больного вместе с пылью, через продукты питания больного скота, через повреждённую кожу внутриутробным заражением (при поражении туберкулёзом плаценты матери).
Классификация основных клинических форм туберкулеза основывается на локализации и протяженности, фазы бактериального процесса, осложнениях и остаточных изменениях после перенесенного туберкулеза.
А. Основные клинические формы.
* Туберкулезная интоксикация у детей и подростков.
* Туберкулёз дыхательных органов. *
* Первичный туберкулёзный комплекс
* Внутригрудной туберкулёз лимфатических узлов *
* Распространённый лёгочный туберкулёз
* Очаговый туберкулёз лёгких
* Инфильтративный туберкулёз лёгких
* Легочная туберкулёма
* Пещерный туберкулёз лёгких*
* фиброзно-кавернозный туберкулёз лёгких
* Кирротический туберкулёз лёгких *
* Туберкулезный плеврит (включая плевральную эмпиему)
* Туберкулез бронхов, трахеи, гортани, верхних дыхательных путей
*Туберкулёз органов дыхания в сочетании с профессиональными заболеваниями лёгких, связанными с пылью (кониотуберкулёз).
* Туберкулёз других органов и систем. *
* Туберкулёз менинга и центральной нервной системы *
* Туберкулез кишечника, брюшины и брыжеечных лимфатических узлов *
* Туберкулез костей и суставов*
* Туберкулёз мочевых и генитальных органов *
* Туберкулёз кожи
* Периферийный туберкулёз лимфатических узлов
* Туберкулёз глаза
* Туберкулёз периферических лимфатических узлов * Туберкулёз глаз * Туберкулёз других органов.
Б. Особенности туберкулезного процесса.
Локализация и расширение (в легких по лопастям и сегментам).
Фаза:
а) Просачивание, разложение и инфильтрация;
b) резорбция, утолщение, рубцы, кальцификация.
Выделение бактерий:
(а) с выделением микобактерий туберкулеза (ВК+);
(b) без высвобождения микобактерий туберкулеза (БК-).
В. Осложнения: Гемоптиз и кровоизлияние в легкие, спонтанный пневмоторакс, легочная сердечная недостаточность, легочная ателектазия, амилоидоз, почечная недостаточность, свищи (бронхиальные, грудные и т.д.).
Г. Остаточные изменения после излечения туберкулеза.
Остаточные изменения в органах дыхания: фиброзные, фиброзно-очаговые, бычьи изменения, кальцинаты в легких и лимфатических узлах, плевропневмосклероз, цирроз легких, бронхоэктаз, состояние после хирургических вмешательств и др.
Остаточные изменения в других органах: изменения шрамов и их последствия, ожирение, состояние после хирургического вмешательства.
Исходя из требований медицинской статистики, клиническая классификация туберкулеза приведена в соответствие с Международной классификацией болезней. Помимо клинической классификации туберкулеза, которая используется для постановки диагноза, существует диспенсерная группировка больных туберкулезом, которая отвечает практическим задачам диспенсерной работы.
К факторам риска развития туберкулеза легких относят:
Контакт с больным открытой формой туберкулеза (больным, выделяющим возбудителя туберкулеза с мокротой, потом, слюной, калом, мочой, материнским молоком в окружающую среду) в условиях скученности (плохие жилищные условия, тюрьмы и пр.);
Пониженная сопротивляемость организма;
Наличие профессиональной легочной патологии (например, силикоза);
Длительная терапия кортикостероидными гормонами;
Алкоголизм;
Сахарный диабет;
ВИЧ-инфекция;
Недоедание, переохлаждение, стрессы (одинокие люди пожилого и старческого возраста, бомжи, переселенцы) [4, с.25-28].
Чаще всего туберкулёз поражает органы дыхательной (главным образом легкие и бронхи) и мочеполовой систем. При костно-суставных формах туберкулёза наиболее часто встречаются поражения позвоночника и костей таза. Ввиду этого различают два основных вида туберкулёза: туберкулез легких и внелегочный туберкулез.
Классические симптомы туберкулёза лёгких - длительный кашель с мокротой, иногда с кровохарканьем, появляющимся на более поздних стадиях, лихорадка, слабость, ночная потливость и значительное похудение, холодные ночные, иногда, обильные поты.
Различают открытую и закрытую формы туберкулёза. При открытой форме в мокроте или в других естественных выделениях больного - моче, свищевом отделяемом, кале (как правило, при туберкулёзе пищеварительного тракта, редко при туберкулёзе лёгочной ткани) обнаруживаются микобактерии туберкулёза. Открытой формой считаются также те виды туберкулёза органов дыхания, при которых, даже в отсутствие бактериовыделения, имеются явные признаки сообщения очага поражения с внешней средой: каверна (распад) в лёгком, туберкулёз бронха (особенно язвенная форма), бронхиальный или торакальный свищ, туберкулёз верхних дыхательных путей. Если больной не соблюдает гигиенических мер предосторожности, он может стать заразным для окружающих.
При "закрытой" форме туберкулёза микобактерии в мокроте доступными методами не обнаруживаются, больные такой формой эпидемиологически не опасны или мало опасны для окружающих.
Туберкулёз у человека характеризуется образованием единичных или множественных мелких бугорков или более крупных очагов и воспалительных фокусов не только на месте проникновения микобактерии, но и в различных органах и тканях, куда они заносятся при вдыхании или с током крови и лимфы. Под влиянием бактерийных ядов эти тканевые элементы подвергаются творожистому перерождению, а в результате воздействия ферментов, образуемых лейкоцитами, частично или полностью расплавляются. При достаточной сопротивляемости организма бугорки или очаги иногда рассасываются. Чаще всего вокруг них образуется соединительно-тканная капсула с отграничением от окружающей ткани. Возможно их полное рубцевание, отложение в творожистых массах солей кальция и развитие соединительной ткани, при неблагоприятных условиях - образование каверны. Из каверны в лёгких микробактерии поступают по бронхам в другие отделы лёгочной ткани, при заглатывании мокроты заносятся в кишечник; они проникают также в слизистую оболочку гортани и глотки, вызывая образование новых очагов специфических изменений. В каверне размножаются не только микобактерии туберкулеза, но и другие микробы, что отягощают состояние больного.
Аналогичные изменения отмечаются в других органах, где проникшие микобактерии находят условия для размножения: возникает туберкулёз плевры, лимфатических узлов, глаз, костей, почек, оболочек мозга и т.д. В связи с этим многие умирают не от основной болезни, а от её осложнений или сопутствующих заболеваний. Вместе с тем даже распространённый и кавернозный туберкулёз излечим при своевременном рациональном лечении.
Своевременное выявление туберкулёза является определяющим фактором для благоприятного исхода заболевания и предупреждения его распространения. Чем позже выявлена болезнь, тем меньше шансов на излечение.
В нашей стране на сегодняшний день существует 3 метода выявления туберкулёза: туберкулинодиагностика, флюрографический метод и бактериологическое исследование мокроты.
Лечение туберкулеза должно быть комплексным, поэтому для каждого больного применяется сочетание различных методов. В комплекс входят химиотерапия (ведущий метод лечения), патогенетические методы, направленные на нормализацию нарушенных функций организма, гигиено-диетический режим, коллапсотерапия (дополнительный метод: сдавление лёгкого воздухом с лечебной целью) и хирургическое лечение, применяемое при любой форме туберкулёза и при отсутствии противопоказаний [7, с.41-44].
Вывод:туберкулёз - широко распространённое в мире инфекционное заболевание человека, вызываемое палочками Коха, приводящее к перерождению тканей пораженного органа.
1.2. ТЕКУЩИЕ ТЕНДЕНЦИИ РАСПРОСТРАНЁННОСТИ ТУБЕРКУЛЁЗА
В настоящее время, по-прежнему сохраняется рост заболеваемости и смертности от туберкулеза, а в связи с текущей эпидемиологической обстановкой (поCOVID-19), были снижены проф. осмотры и диспансеризация, особенно в 2020 году. Рост заболеваемости обусловлен большим резервуаром инфекции и несвоевременным выявлением бациллярных больных, распространяющих туберкулезную инфекцию. Эндогенная реактивация, особенно в группах высокого риска, также имеет большое значение. Позднее распознавание забытых форм, острые прогрессирующие процессы, особенно вызванные лекарственно-устойчивыми микобактериями, приводят к высокой смертности. Программа современной контролируемой химиотерапии более короткой продолжительности имеет первостепенное значение для остановки распространения туберкулезной инфекции и снижения смертности от туберкулеза.
В последние десятилетия в эпидемиологии туберкулеза произошли серьезные сдвиги, которые отражены в изменении статистической распространенности туберкулеза. Эпидемиология туберкулеза имеет ряд уникальных особенностей, обусловленных инфекционной и социальной природой заболевания.
Результаты борьбы с туберкулезом связаны не только с применением эффективных методов лечения, но и с организацией противотуберкулезной работы среди населения. Наиболее характерной особенностью противотуберкулезных мероприятий является их массовый характер и проведение в больших популяциях.
Эпидемиологический надзор за туберкулезом в ВОЗ осуществляется по трем аспектам:
— Систематическое накопление данных эпидемиологических исследований;
— Регулярная компиляция и анализ полученных данных;
— Быстрое распространение результатов эпидемиологической оценки среди экспертов.
Основные эпидемиологические показатели распространенности туберкулеза:
Инфекционность — количество людей, положительно реагирующих на внутрикожное введение туберкулина;
Заболеваемость — количество больных туберкулезом в течение календарного года;
Распространенность (заболеваемость) — количество зарегистрированных больных активным туберкулезом,
Смертность — количество смертей от туберкулеза в течение календарного года.
Эпидемиологические показатели рассчитаны на 10 или 100 тысяч жителей. Это позволяет сравнить распространенность туберкулеза в разных странах или регионах одной и той же страны. Наиболее объективными и надежными критериями эпидемиологической ситуации по туберкулезу считаются заболеваемость и смертность.
В международной практике принято различать больных туберкулезом, у которых микобактерии были обнаружены в мокроте или другом материале (микроскопия, культура на культуральных средах, культура на жидких обогащенных культуральных средах, бактек, ПЦР и т.д.), и группу абациллярных больных.
Показатель заболеваемости (контингенты больных) наиболее непосредственно связан с заболеваемостью, полнотой выявления, а также ясностью работы противотуберкулезных учреждений по регистрации больных и снятию с учета лиц, излечившихся от туберкулеза. Надежность эпидемиологических показателей зависит от качества организации медицинской статистики.
Самое главное для любого инфекционного заболевания — это информация о размерах резервуара инфекции, характерных тенденциях и путях распространения. Основной резервуар туберкулезной инфекции находится у больных туберкулезом легких, которые выделяют большое количество туберкулезных бацилл, которые относительно легко обнаружить в мокроте путем прямой микроскопии. Подавляющее большинство пациентов, которые выделяют микобактерии и представляют эпидемиологический риск, имеют деструктивный процесс туберкулеза легких.
Пациентов, составляющих резервуар инфекции, можно разделить на две основные группы: вновь выявленные в текущем году и ранее выявленные с хроническими формами туберкулеза. В последние годы наблюдается рост заболеваемости туберкулезом у лиц, контактировавших с больными туберкулезом, выделяющими микобактерии туберкулеза. Обследование лиц, контактировавших с больными эпидемиологически опасными формами туберкулеза, часто выявляет туберкулезное заболевание, появление которого может быть связано с реинфекцией. Суперинфекция часто возникает, когда микобактерии, устойчивые к противотуберкулезным препаратам, проникают в дыхательные пути и вызывают так называемый лекарственно-устойчивый туберкулез. Источником такой инфекции являются пациенты, которые не получают эффективного лечения химиотерапией.
Рост заболеваемости туберкулезом обусловлен, прежде всего, большим резервуаром туберкулезной инфекции, поддерживающим высокий уровень инфекции, а также эндемическими вспышками вторичного туберкулеза, обусловленными суперинфекцией.
1.3. ПРОФИЛАКТИКА ТУБЕРКУЛЁЗА
Профилактика туберкулеза является социально ориентированной и состоит из общенациональных экономических и санитарных мер. Такие меры включают в себя:
Улучшение жилищных и бытовых условий населения;
Оптимизация условий труда, профилактика профессиональных заболеваний легких;
Улучшение состояния окружающей среды, включая контроль за загрязнением воздуха, воды и почвы, а также соблюдение правил промышленной гигиены;
Улучшение качества питания;
Борьба с алкоголизмом, наркоманией, наркоманией и курением;
Развитие физической культуры и спорта и пропаганда здорового образа жизни;
Расширение сети детских оздоровительных центров и санаториев;
Реализация социальных и санитарно-ветеринарных мероприятий в местах промышленного производства животных и птиц;
Важно, чтобы больные туберкулезом, органы власти и работодатели знали и помнили, что:
Каждый больной туберкулезом имеет право на отдельную жилую зону.
Право на больничный лист на 10-12 месяцев
Все больные туберкулезом имеют право на отдых только летом.
Все работающие больные туберкулезом имеют право на бесплатное диетическое питание.
Все больные туберкулезом и их родственники имеют право на 2-3 месяца бесплатного санаторно-курортного лечения
Пропаганда здорового образа жизни: это должны делать власти — печатать листовки о болезни в общественных местах и т.д., на телевидении, радио.
Таким образом, социальная профилактика туберкулеза только сейчас приобретает цивилизованные формы. Это связано с тем, что только в последнее время к группам социального риска по туберкулезу, к которым, как уже упоминалось, относятся: дети из социально неблагополучных семей, безнадзорные дети, дети-сироты и дети, оставшиеся без попечения родителей, несут ответственность за профилактику туберкулеза.
Важно отметить, что социальная профилактика детского туберкулеза может быть эффективной только при сокращении числа социально неблагополучных детей, а это возможно при повышении общего уровня жизни общества.
Специфическая профилактика туберкулёза
Основной целью специфической профилактики туберкулеза (вакцинации против туберкулеза) является индуцирование специфического индивидуального и коллективного иммунитета у детей и взрослых в возрасте до 30 лет. Вакцинация и ревакцинация проводятся с помощью вакцины БЦЖ. Это живая, высушенная культура аттенуированного, вирулентного, но иммуногенного (т.е., способного индуцировать развитие иммунитета против туберкулеза) штамма Mycobacteriumtuberculosis. Биологическая активность (иммуногенность) вакцины БЦЖ связана с возможностью установить прививку, умножить на месте прививки и дать специфическую реакцию, сопровождаемую аллергической перегруппировкой тела, которая позволяет использовать ее для предотвращения туберкулеза.
Согласно Национальному календарю прививок в нашей стране первая вакцинопрофилактикапроводится новорожденным на 3-7-й день жизни в роддоме. Первая ревакцинация БЦЖпроводится в 7 лет, вторая ревакцинация БЦЖ в 14 лет, при условии отрицательных манту. Повторная вакцинация противопоказана: Туберкулезом заражены лица любого возраста, больные туберкулезом в анамнезе, лица с любыми острыми инфекционными заболеваниями, кожными заболеваниями, аллергическими заболеваниями, включая ревматизм, экссудативный диатез, эпилепсию.
Анализ ряда исследований эффективности вакцинации против туберкулеза показывает, что вакцинация БЦЖ снижает риск заражения болезнью на 50%. Профилактика туберкулеза посредством вакцинации наиболее эффективна в условиях повышенного риска. Чем выше охват вакцинацией, тем ниже заболеваемость туберкулезом. Профилактика туберкулеза посредством вакцинации приводит к снижению уровня инфицирования, резкому снижению заболеваемости туберкулезным менингитом и снижению смертности.
Вакцинация проводится только в специальных палатах поликлиник, амбулаторий, медпунктов, медпунктов и противотуберкулезных диспансеров (процедурный кабинет и вакцинационный кабинет) в дни, не совпадающие с тестом Манту и другими прививками.
Вакцина БЦЖ производится в ампулах, содержащих 1 мг БЦЖ, что эквивалентно 20 дозам 0,05 мг. На этикетках на ампулах указан серийный номер, срок годности и название института-производителя. Вакцину следует хранить в темном месте при температуре не выше +8 ‘C (желательно в холодильнике на отдельной полке). Срок годности — 12 месяцев со дня выдачи.
Вакцина не подходит для использования, если срок годности истек, целостность флакона повреждена, этикетка отсутствует или неправильно заполнена. Он непригоден для использования, если при его разбавлении образуется неразрывная суспензия или инородные загрязнители.
Одноразовую дозу 0,05 мг БЦЖ, суспендированного в физиологическом растворе 0,1 мл, используют для инокуляции в любом возрасте. Одна ампула сухой вакцины сопровождается одной ампулой 2 мл физраствора. Разбавленная вакцина должна быть применена немедленно или в течение 3 часов, сохраняя строгую стерильность и защищая раствор от света. Неиспользованная вакцина должна быть уничтожена.
Более выраженные реакции встречаются редко при правильной технике вакцинации и правильном подборе для повторной вакцинации. В таких случаях требуется консультация фтизиатора, который проведет полное обследование вакцинированного лица и примет решение о местном лечении.
Хемопрофилактика и скрининг
Особую роль в профилактике туберкулеза играют химиопрофилактика и массовый флюорографический и аллергологический скрининг.
Хемопрофилактика является эффективным методом профилактики туберкулеза у лиц с высоким риском инфицирования. Профилактика туберкулеза путем химиопрофилактики может быть первичной, если она проводится у здоровых людей, не инфицированных МВТ, но находящихся в контакте с больными туберкулезом, и вторичной, если она проводится у людей, инфицированных МВТ или больных туберкулезом в прошлом.
Хемопрофилактика проводится изониазидом в дозе 10 мг на кг массы тела и вводится в течение 2-3 месяцев весной и осенью.
Первичная химиопрофилактика туберкулеза не только снижает заболеваемость, но и инфекционность и подавляет туберкулезную инфекцию в инкубационный период. Вторичная химиопрофилактика предотвращает экзогенную суперинфекцию и активацию эндогенной туберкулезной инфекции.
Для этого необходима хемопрофилактика:
— Все здоровые люди (дети, подростки, взрослые), контактирующие с бактериостатическими больными в семье, по дому и на работе;
— Дети и подростки с результатами теста на туберкулин;
—Дети и подростки, инфицированные туберкулезом, у которых нормальная туберкулиновая реакция стала гиперэргической;
— Лица с посттуберкулезными изменениями в легких, которые получают стероидные гормоны при другом состоянии;
— Пациенты с силикозом, сахарным диабетом, психическими заболеваниями, наркоманией, алкоголизмом, язвами желудочно-кишечного тракта, хроническими воспалительными заболеваниями дыхательных путей с посттуберкулезными изменениями в легких, ВИЧ-инфицированные лица;
— Взрослые с посттуберкулезными изменениями в легких и при наличии гиперэргических реакций.
Все вышеперечисленные группы людей защищены химиопрофилактикой весной и осенью (март-апрель и сентябрь-октябрь) или в другое время года в зависимости от «сезонности» проявлений инфекции и ее рецидива. Обязательным условием является наблюдение со стороны медицинского работника, когда пациентам выдаются лекарства для приема на дому.
Массовый флюорографический скрининг взрослого населения очень эффективен в профилактике туберкулеза. Ежегодный скрининг помогает своевременно выявлять больных туберкулезом. Флюорография в системе профилактики туберкулеза позволяет начать лечение на ранних стадиях заболевания, что является важным условием его успеха. В зависимости от конкретных условий, материально-технической оснащенности органов здравоохранения в разных странах для профилактики ТБ проводится либо полный, либо выборочный скрининг населения. В случае выборочного скрининга необходимо проводить мониторинг групп людей с высоким риском инфицирования и развития вторичного туберкулеза.
Диагностический процесс дыхательного туберкулеза включает несколько этапов. Первое — выявление лиц с различными легочными заболеваниями, подозреваемыми на наличие туберкулеза. Этот этап обычно проходит в амбулаториях и больницах общего профиля.
В течение многих лет основой для выявления респираторного туберкулеза у взрослых является рентгенографическое исследование. Раннее выявление туберкулеза осуществлялось с помощью флюорографии, которая проводилась у всех лиц, поступивших в амбулаторию и не прошедших рентгенографического обследования в текущем году, а также у лиц, входящих в группы повышенного риска по туберкулезу (диабетики, пациенты, получающие кортикостероидные препараты, радиотерапия и др.) Также была проведена флюорография на «обязательном контингенте», ежегодно проходящем скрининг на туберкулез (работники детских и коммунальных учреждений, общественного питания, продуктовых магазинов, общественного транспорта и т.д.). Проведенный раз в два года массовый скрининг подростков и взрослых охватил большую часть населения и показал, что больные респираторным туберкулезом находятся на относительно ранних стадиях своего развития. Флюорографический метод применялся для выявления и отбора преимущественно пациентов с ограниченными локальными процессами в виде очагового туберкулеза, ограниченных инфильтратов, диссеменций и туберкуломов. Клинические проявления заболевания у таких пациентов были выражены незначительно или отсутствовали. Учащиеся с такими формами заболевания часто не чувствовали себя плохо и сохраняли работоспособность. Во время последующих обследований сначала была сделана рентгенограмма дыхательных путей для уточнения изменений, выявленных с помощью флюорографии.
В последние годы значительно сократилось количество профилактических рентгеноскопических осмотров населения, что привело к очень значительному снижению числа выявленных случаев туберкулеза. В этих условиях выявление больных респираторным туберкулезом среди людей, обращающихся за медицинской помощью, приобретает особое значение.
Выявление пациентов с респираторным бациллярным туберкулезом остается приоритетной задачей, поскольку такие пациенты обычно имеют прогрессирующий туберкулезный процесс и представляют серьезную эпидемиологическую угрозу для окружающих их людей. Лечение пациентов с доказанными бациллами имеет как клиническое, так и эпидемиологическое значение, так как не только предотвращает смерть от прогрессирования туберкулеза, но и останавливает распространение микобактерий и предотвращает развитие хронического процесса с постоянным или периодическим выделением микобактерий. Сокращение количества флюорографических исследований повышает важность правильной оценки клинических симптомов пациента и микроскопического исследования мокроты на микобактерии туберкулеза. Диагноз бациллярного туберкулеза следует ставить в первую очередь больным с симптомами воспалительного опьянения, которые выделяют мокроту.
Все методы обследования для диагностики туберкулеза можно разделить на 3 группы: обязательный диагностический минимум (ОДМ), дополнительные методы неинвазивного (НМИ-1) и инвазивного (НМИ-2) обследования и, наконец, факультативные методы.
ОДМ включает анамнез, жалобы, клинические симптомы, физическое обследование, рентгенографию грудной клетки с прямым и боковым обзором, микроскопию мокроты и культуру для выявления туберкулеза с микобактериями, 2-раздельный тест Манту, а также клинические анализы крови и мочи.
DMI-1 включает в себя томографию и зонографию легких и средостения, в том числе компьютерную томографию, ультразвуковое исследование плеврита и субплевральных округлых масс; повторное исследование мокроты, бронхиальный лаваж при туберкулезе микобактерий методом флотации и полимеразной цепной реакции; определение лекарственной чувствительности микобактерий; культуру мокроты для неспецифической микрофлоры и грибов; углубленный туберкулиновый диагноз.
DMI-2 включает в себя бронхоскопию с биопсией и бронхоальвеолярным лаважем; плевральную пункцию и плевробиопсию; трансторакальную биопсию легких; торакоскопию, медиастиноскопию и окончательную открытую биопсию легких с последующим цитологическим, гистологическим и микробиологическим исследованием полученного материала.
Избирательные методы достаточно многочисленны и направлены не столько на диагностику туберкулеза, сколько на определение функционального состояния различных внутренних органов и обменных процессов. Это тесты уровня глюкозы в крови, функции печени, сердечно-сосудистой системы, функции внешнего дыхания, состава газов крови, легочного кровотока и т.д.
Противоэпидемические меры по улучшению очагов туберкулеза.
Противоэпидемические мероприятия по улучшению состояния очагов туберкулеза имеют большое значение в профилактике туберкулеза. Эта деятельность осуществляется путем воздействия на все три элемента эпидемического процесса: источник инфекции, способы передачи и лица, восприимчивые к туберкулезу.
Выделяются три группы очагов туберкулеза:
Очаги эпидемиологического риска (очаги с отягчающими обстоятельствами) с пациентами с массовым выделением бактерий или с выделением постного МБТ, но с присутствием в очагах детей, подростков и беременных женщин.
Эпидемиологически менее опасные очаги с пациентами с редкими выделениями МВТ, но без детей, подростков и беременных женщин; к ним относятся очаги «условных» бактериостатов, даже если в очагах присутствуют дети и подростки.
«Безопасные» очаги туберкулезной инфекции, образованные «условными» бактериостатическими пробами при отсутствии детей, подростков и других отягчающих факторов. В эту группу входят частные фермерские хозяйства в сельской местности, где обнаружен зараженный туберкулезом крупный рогатый скот.
В группу повышенного риска по туберкулезу входят здоровые люди с рентгенографическими данными об излеченном туберкулезе и лица, восстанавливающиеся после туберкулеза.
Дополнительными факторами риска для таких пациентов являются алкоголизм, наркомания, социальные факторы (низкий доход, бродяжничество, плохие условия жизни). В последние годы группу риска обычно определяют как людей, у родственников которых есть или был туберкулез. Эти группы населения должны быть охвачены профилактическими мероприятиями (регулярный скрининг, химиопрофилактика).
Аптечный надзор за группами риска включает в себя:
Получение точной информации о лицах, входящих в группу риска.
периодические медицинские осмотры
оздоровительные мероприятия, рациональное трудоустройство, санаторно-курортная и климатическая терапия
лечение острых и хронических заболеваний внутренних органов
Применение специфической (профилактической) химиопрофилактики с тубазидом (0,45-0,6 г в сутки) или с тубазидом и либо с этамбутолом, либо с пиразинамидом, либо с PASC. Продолжительность — 3-6 месяцев. Наркотики используются один раз в день.
По данным ВОЗ, химиопрофилактика за 2 года снизила заболеваемость туберкулезом на 70 процентов.
В очагах туберкулезной инфекции большое внимание должно уделяться профилактическим мероприятиям с учетом характера контакта, уровня инфекционности пациента и восприимчивости к контактам с туберкулезом.
Профилактические меры принимаются во всех койко-местах, но особенно в наиболее заразных.
Профилактика туберкулеза в очагах туберкулеза включает в себя:
— Госпитализация больных туберкулезом и особенно очевидных выделений МВТ сразу после установления диагноза;
— Окончательная и последующая дезинфекция;
— Систематический, непрерывный скрининг лиц, контактирующих с пациентами;
— Вакцинация, ревакцинация и изоляция контактов при развитии иммунитета;
— Хемопрофилактика для контактов;
— Санитарно-гигиеническое просвещение больного и окружающих;
— Улучшение условий жизни семьи пациента.
Помимо противоэпидемических и профилактических мер в очагах на дому у пациента, профилактика туберкулеза в промышленных условиях имеет большое значение для борьбы с туберкулезом.
1.3.РОЛЬ ФЕЛЬДШЕРА ФАПа В ПРОФИЛАКТИКЕ ТУБЕРКУЛЁЗА
Противотуберкулезную помощь населению оказывают все лечебно-профилактические учреждения общей лечебной сети, противотуберкулезные диспансеры, санатории, больницы, отделения и кабинеты, центры службы государственного санитарно-эпидемиологического надзора
Фельдшер фельдшерско - акушерского пункта должен иметь знания в области эпидемиологии и профилактики, клиники и лечения туберкулеза, организации своевременного выявления, вакцинации и амбулаторной химиотерапии.
Роль фельдшера в профилактике туберкулеза поистине велика, именно фельдшер ведет документацию, выполняет инъекции, проводит туберкулиновые пробы, оказывает доврачебную неотложную помощь (например при легочном кровотечении).
Фельдшера и специалисты офисов общей врачебной практики должны активно участвовать в выявлении лиц, подозрительных на туберкулез, при проведении диспансеризации, своевременно направлять их на лечение, помогая предотвратить дальнейшее распространение заболевания среди населения.
Не только фтизиатрические медицинские сёстры, но и работники ФАП должны стать «спутниками» в длительном пути пациента к излечению. Лиц, не прошедших флюорографию 2 и более года, необходимо активно привлекать к обследованию через администрацию сельского поселения, родственников, администрацию по месту работы, учитывая, что среди этой группы населения чаще всего выявляются запущенные формы туберкулеза и других заболеваний.
Фельдшеру необходимо помнить о важности плановой противотуберкулезной пропаганды среди здорового населения, среди больных туберкулезом и их родственников. Цель проводимой санитарно-просветительной работы – пропаганда здорового образа жизни, отказа от вредных привычек (пьянства, курения), повышение осведомленности населения о сущности туберкулеза как инфекционного заболевания, о ранних признаках проявления болезни, выявления туберкулеза при флюорографических осмотрах, методах профилактики туберкулеза.
В связи с развитием массовых профилактических осмотров населения роль фельдшеров сельской местности в своевременном выявлении больных туберкулезом возрастает, так как уменьшение настороженности населения и медиков по отношению к этому заболеванию может привести к увеличению числа «ошибок», «пропусков» и вследствие этого — к развитию запущенных форм болезни. А между тем возможности излечения больных, т.е. успех борьбы с туберкулезом, зависит от своевременности выявления заболевших. Своевременная диагностика туберкулеза легких в сельской местности на современном этапе невозможна без участия врачей и фельдшеров общей медицинской сети. От бдительности медицинских работников, от их осведомленности в вопросах туберкулеза зависит правильный план их действий при обследовании «подозрительных» больных. Своевременное выявление туберкулеза легких обеспечивается не только фтизиатрами, но и активными усилиями работников общей медицинской сети, особенно терапевтов и фельдшеров сельской местности.
Фельдшера должны следить за систематическим обследованием на туберкулез больных с хроническими неспецифическими заболеваниями легких, сахарным диабетом, язвенной болезнью желудка и двенадцатиперстной кишки, больных с другими заболеваниями, находящихся на ежегодном диспансерном учете, а также всех обращающихся за медицинской помощью независимо от заболевания.
Обследование больных, обратившихся за медицинской помощью в поликлиники, считается полноценным, если применен рентгенологический метод (желательно флюорография или обзорная рентгенография, так как при рентгеноскопии часто бывают ошибки) и сделан анализ на микобактерий туберкулеза мокроты, если она выделяется.
Ежегодно обследуются лица тех профессий, которые подлежат обязательному медицинскому осмотру на туберкулез, а также члены семей беременных женщин, семьи, в которых выявлены дети с виражем туберкулиновых проб (впервые положительной туберкулиновой пробой), люди пожилого и старческого возраста (женщины старше 55 лет, мужчины старше 60 лет).
Необходимо особенно тщательно обследовать лиц, общавшихся с больными бациллярным туберкулезом в очагах инфекции, так как заболеваемость их туберкулезом во много раз превышает таковую остального населения.
В связи с этим необходимо повышать квалификацию заведующих фельдшерско-акушерскими пунктами по вопросам туберкулеза. Они имеют право направлять в диспансер больных с подозрением на данное заболевание, минуя участковых и районных врачей. Это способствует более быстрому обследованию больных и своевременному оказанию им квалифицированной медицинской помощи.
Таким образом, фельдшерско-акушерский пункт является одним из важных этапов в выявлении больных туберкулезом в сельской местности.
Вывод: выполняя большое количество функциональных обязанностей, фельдшер играет важную роль в профилактике туберкулеза.
1.5.ПРОФИЛАКТИКА ТУБЕРКУЛЁЗА С УЧЁТОМ ФАКТОРОВ РИСКА
Изменения, которые затрагивают различные факторы риска, могут в значительной мере влиять на тенденции в заболеваемости ТБ (см. Введение – Эпидемиология туберкулёза). Снижение уровней подверженности населения таким факторам риска, как ВИЧ-инфекция, курение, сахарный диабет, недостаточное питание, перенаселённость, относятся к компетенции других программ общественного здравоохранения и других организаций и ведомств, находящихся вне компетенции органов здравоохранения.
Сфера полномочий и возможности НПТ в снижении воздействия этих факторов на население в целом весьма ограниченны. Тем не менее, НПТ могут сыграть важную роль в проведении разъяснительной работы о необходимости снижения влияния таких факторов и оказывать поддержку в проведении других программ общественного здравоохранения как части интегрированных служб в рамках программ первичной медицинской помощи.
Курение
Как активное, так и пассивное курение увеличивают подверженность туберкулёзной инфекции, прогрессирование к заболеванию ТБ в активной форме и риск неудачных исходов лечения больных ТБ. Данные систематических обзоров свидетельствуют о том, что риск заболевания ТБ среди курильщиков увеличивает в два-три раза по сравнению с теми, кто никогда не курил. Пока ещё не получено достоверных данных относительно того, каким образом курение влияет на частоту поздних обращений за медицинской помощью, отрывов от лечения, замедления конверсии и риска развития приобретённой лекарственной устойчивости. По данным 2004-2005 гг. распространённость курения среди населения стран с высоким бременем ТБ составляла в среднем около 18%, причём, в большинстве стран курение распространено значительно больше среди мужчин. Постоянно растёт количество курильщиков в развивающихся странах. Борьба с курением и отказ от курения должны, таким образом, сыграть важную роль в снижении бремени ТБ. НТП призваны оказывать всестороннюю поддержку в проведении мероприятий по борьбе с курением на национальном и местном уровнях. Помощь в отказе от курения необходимо включить в пакет услуг, предоставляемых в рамках стратегии “Практический подход к охране здоровья лёгких”
Недостаточное питание
Проблема недостаточности питания весьма актуальна в большинстве стран с высоким бременем ТБ. Согласно данным Продовольственной и сельскохозяйственной организации ООН, в среднем проблема недостаточности питания охватывает почти 20% стран с высоким бременем ТБ. Недоедание является фактором, способствующим развитию ТБ, поскольку приводит к снижению иммунной защиты организма из-за недостатка протеинов, энергии и микроэлементов (витаминов и минералов). Согласно оценкам, относительный риск заболевания ТБ значительно отличается в зависимости от видов недостаточности питания в разных популяциях.
Однако является твёрдо установленным фактом, что улучшение питания способствует успешной борьбе с ТБ, о чём свидетельствует исторический опыт стран, для которых в настоящее время характерно низкое бремя заболеваемости. В связи с этим НПТ должны вести разъяснительную работу, направленную на улучшение питания населения в качестве одного из компонентов стратегии борьбы и, в конечном счёте, ликвидации ТБ. Представляется целесообразным, чтобы НПТ рассматривали оказание помощи в улучшении питания в качестве одного из компонентов лечебной помощи больным ТБ, которые зачастую имеют низкий нутрициональныйстатус на момент постановки диагноза. Это окажет помощь самим больным и будет способствовать реализации более широких программ по улучшению питания населения. Однако до настоящего времени остаётся не выясненным вопрос о том, насколько улучшение питания способствует эффективности лечения больных ТБ. Поскольку эффективное лечение может быть обеспечено в более чем 85% случаев без улучшения питания, данный подход может оказаться не столь существенным для обеспечения успешных результатов лечения. Доказательная база относительно роли различных форм нутрициональной поддержки больных ТБ нуждается в дальнейшей проработке.
Сахарный диабет
Согласно оценкам, относительный риск заболевания ТБ (всех типов) среди больных сахарным диабетом типа I или II в сравнении с контрольной группой варьируется от 1.5 до 8. Распространённость заболевания сахарным диабетом растёт во всём мире, включая страны с высоким бременем ТБ. Однако влияние различных уровней заболеваемости сахарным диабетом на бремя ТБ до настоящего времени остаётся невыясненным. Будущие стратегии борьбы с ТБ, возможно, будут включать мероприятия по поддержке программ здравоохранения, направленных на снижение распространенности сахарного диабета и улучшение лечения больных сахарным диабетом.
Перенаселённость
Перенаселённость – классический фактор, способствующий росту заболеваемости ТБ. Высокая плотность заселения жилищ, отсутствие эффективной вентиляции и высокая влажность повышают риск инфицирования. Пока ещё не определены точные параметры риска, связанного с различной степенью перенаселённости жилищ, но представляется очевидным, что улучшение жилищных условий и снижение плотности заселения в частных и коммунальных домах значительно влияют на активность распространения туберкулёзной инфекции.
Загрязнение воздушной среды в помещениях
Загрязнение воздушной среды в жилых помещениях в результате сжигания твёрдого топлива при отсутствии эффективной вентиляции – распространенное явление в большинстве стран с низким уровнем доходов. Этот вредный для здоровья фактор можно наблюдать в более чем 70% жилищ в странах с высоким бременем ТБ. Имеющиеся ограниченные данные свидетельствуют о том, что загрязнение воздуха внутри помещений может увеличивать риск заболевания ТБ. Если такая причинно-следственная связь будет доказана, то она со всей очевидностью будет указывать на важность этой проблемы на популяционном уровне. НПТ могут выступить в поддержку проведения дальнейших исследований по этому вопросу.
Злоупотребление алкоголем и алкогольная зависимость
Результаты многих исследований подтверждают повышение риска заболевания ТБ среди лиц, злоупотребляющих алкоголем. Эпидемиологические исследования факторов, способствующих заболеванию ТБ, показывают, что относительный риск заболевания у лиц, злоупотребляющих алкоголем или с подтверждённой алкогольной зависимостью, увеличивается от 2 до 8 раз. Этот феномен можно объяснить спецификой образа жизни и жилищных условий, характерных для лиц, злоупотребляющих алкоголем, что приводит к увеличению риска заболевания, а также снижением их иммунного статуса, связанным с токсическим воздействием алкоголя. Чёткая причинно-следственная связь между злоупотреблением алкоголем и заболеванием ТБ ещё не установлена.
Силикоз и другие редкие хронические заболевания
Силикоз и многие другие хронические, опухолевидные, системные заболевания, а также различные виды иммуносупрессивного лечения значительно повышают риск заболевания ТБ. Заболевание силикозом распространено среди отдельных групп населения, в частности, среди рабочих, занятых в горнорудной и угледобывающей промышленности. Большинство других упомянутых факторов риска, возможно, имеют ограниченное значение на популяционном уровне.
ВЫВОДЫ ПО ТЕОРЕТИЧЕСКОЙ ЧАСТИ
На основании изученной и проанализированной литературы можно сделать вывод о том, что профилактика была одной из важнейших мер борьбы с туберкулезом на всех стадиях его контроля. В зависимости от предмета профилактических мер и их масштабов их можно разделить на 3 основные группы:
Мероприятия, проводимые среди населения в целом (вакцинация БЦЖ и бустерная вакцинация, санитарные меры по защите наиболее уязвимых контингентов от инфекции и суперинфекции).
Меры, реализуемые в популяциях с высоким риском заболевания туберкулезом (регистрация, эпиднадзор, санитария, химиопрофилактика).
Меры, принимаемые в очагах инфекции (гигиена, дезинфекция, изоляция больного, наблюдение за контактами).
Если первый принцип борьбы с туберкулезом в нашей стране носит государственный характер, то второй — лечение и профилактика, третий — организация противотуберкулезной работы специализированных учреждений и широкое участие в ней всех ЛПУ.
Комплексный план борьбы с туберкулезом включает следующие разделы: укрепление материально-технической базы, в том числе предоставление оборудования для ЛПУ, обеспечение необходимого персонала и его обучение, принятие мер по сокращению резервуара туберкулезной инфекции и предотвращению распространения туберкулеза среди здорового населения, идентификация и лечение больных.
Следует помнить, что туберкулез является одним из контролируемых, т.е. контролируемых, инфекционных заболеваний, и своевременные меры по профилактике туберкулеза позволяют добиться значительного снижения темпов распространения этого опасного заболевания.
II.ПРАКТИЧЕСКАЯ ЧАСТЬ
2.1 Анализ эпид обстановки по г. Кропоткину и Кавказскому районах, г. Гулькевичи и Гулькевичскому районах.
Цель исследования: выяснить роль и тактику фельдшера ФАПа в профилактике туберкулёза.
Данными исследования является статистика населения 2019-2021 года состоящего на учёте в ГБУЗ «Противотуберкулёзный диспансер №4» министерства здравоохранения Краснодарского края.
Нами была собрана и проанализирована сравнительная статистика заболеваемости туберкулёзом жителями города Кропоткин и Кавказского района 2019 года, а также города Гулькевичи и Гулькевичского района за 2019 год. Все сведения наглядно отражены в диаграмме.
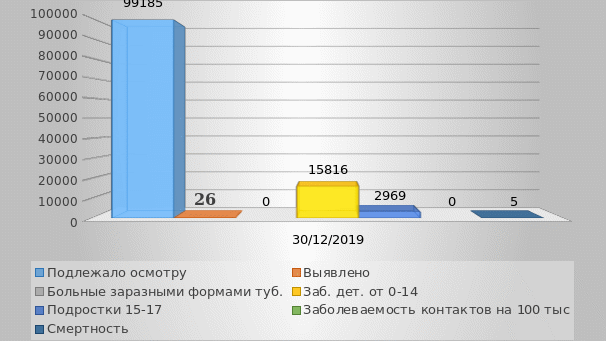
Диаграмма 1.1. Статистика заболеваемости туберкулёзом в 2019 году в городе Гулькевичи и Гулькевичском районе
Проанализировав данные можно сделать вывод, о том, что было выявлено 26 человек больных туберкулёзом из них 12 впервые выявлено, а 14 выявлено раннее, а также 10 человек оформили инвалидность. На 15816 детей в возрасте от 0 до 14 выявлен 1 больной туберкулёзом. На 2969 подростков в возрасте от 15 до 17 лет выявлено 3 человека больных туберкулёзом. Смертность от заболевания среди постоянно проживающего населения города Гулькевичи и Гулькевичского района составляет 5 человек.
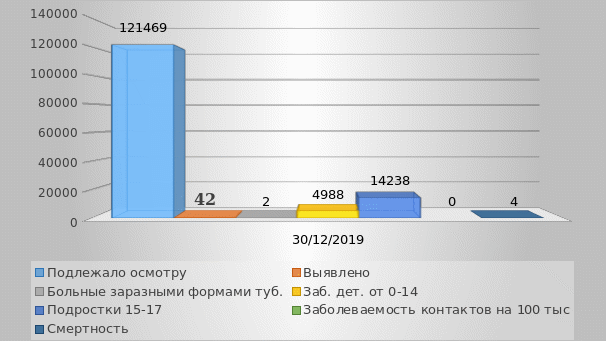
Диаграмма 1.2. Статистика заболеваемости туберкулёзом в 2019 году в городе Кропоткин и Кавказском районе
Проанализировав данные можно сделать вывод, о том, что было выявлено 42 человека больных туберкулёзом из них 14 впервые выявлено, а 28 выявлено раннее. На 4988 детей в возрасте от 0 до 14 не выявленослучаев заболевшихтуберкулёзом. На 14238 подростков в возрасте от 15 до 17 лет не выявлено случаев больных туберкулёзом. Смертность от заболевания среди постоянно проживающего населения города Кропоткин и Кавказского района составляет 4 человека.
Нами была собрана и проанализирована сравнительная статистика заболеваемости туберкулёзом жителями города Кропоткин и Кавказского района 2020 года, а также города Гулькевичи и Гулькевичского района за 2020 год. Все сведения наглядно отражены в диаграмме.

Диаграмма 1.3. Статистика заболеваемости туберкулёзом в 2020 году в городе Гулькевичи и Гулькевичском районе
Проанализировав данные можно сделать вывод, о том, что было выявлено 24 человека больных туберкулёзом из них: 12 впервые выявлено, а 12 выявлено раннее, а также 8 человек оформили инвалидность. На 10569 детей в возрасте от 0 до 14 выявлен 2человека больных туберкулёзом. На 10228 подростков в возрасте от 15 до 17 лет не выявлено случаев больных туберкулёзом. Смертность от заболевания среди постоянно проживающего населения города Гулькевичи и Гулькевичского района составляет 2 человека.

Диаграмма 1.4. Статистика заболеваемости туберкулёзом в 2020 году в городе Кропоткин и Кавказском районе
Проанализировав данные можно сделать вывод, о том, что было выявлено 54 человека больных туберкулёзом из них 19 впервые выявлено, а 35 выявлено раннее. На 5076 детей в возрасте от 0 до 14 выявлено 3 человека больных туберкулёзом. На 11513 подростков в возрасте от 15 до 17 лет не выявлено случаев больных туберкулёзом. Смертность от заболевания среди постоянно проживающего населения города Кропоткин и Кавказского района составляет 6 человек.
Нами была собрана и проанализирована сравнительная статистика заболеваемости туберкулёзом жителями города Кропоткин и Кавказского района 2021 года, а также города Гулькевичи и Гулькевичского района за 2021 год. Все сведения наглядно отражены в диаграмме.
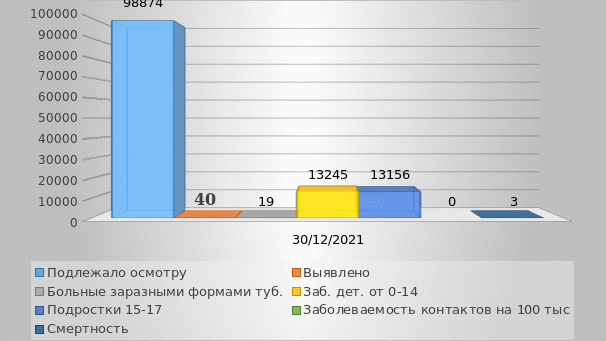
Диаграмма 1.5. Статистика заболеваемости туберкулёзом в 2021 году в городе Гулькевичи и Гулькевичском районе
Проанализировав данные можно сделать вывод, о том, что было выявлено 40 человек больных туберкулёзом из них: 13 впервые выявлено, а 27 выявлено раннее, а также 10 человек оформили инвалидность. На 13245 детей в возрасте от 0 до 14 выявлен 2 человека больных туберкулёзом. На 13156 подростков в возрасте от 15 до 17 лет выявлено 2 человека больных туберкулёзом. Смертность от заболевания среди постоянно проживающего населения города Гулькевичи и Гулькевичского района составляет 3 человека.
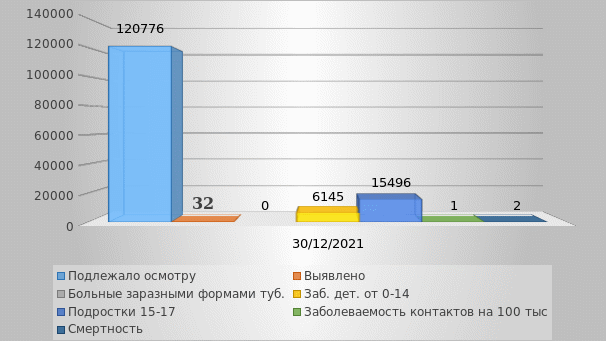
Диаграмма 1.6. Статистиказаболеваемости туберкулёзом в 2021 году в городе Кропоткин и Кавказском районе
Проанализировав данные можно сделать вывод, о том, что было выявлено 32 человека больных туберкулёзом из них 9 впервые выявлено, а 23 выявлено раннее. На 6145 детей в возрасте от 0 до 14 не выявлено случаев больных туберкулёзом. На 15496 подростков в возрасте от 15 до 17 лет выявлено 2 человека больных туберкулёзом. Смертность от заболевания среди постоянно проживающего населения города Кропоткин и Кавказского района составляет 2 человека.
Нами был разработан алгоритм работы фельдшера ФАП по противотуберкулезным и противоэпидемическим мероприятиям должен состоять из 4-х этапов:
I этап -комплексное планирование противотуберкулезных мероприятий;
II этап - организация профилактических медицинских осмотров среди населения;
III этап -противотуберкулезная работа в очаге;
IV этап -мониторинг туберкулеза, анализ проделанной работы.
Особенностью разработанного алгоритма является:
- привлечение наиболее активной части населения и администрации села к организации проведения профилактических медицинских осмотров;
- поэтапное подробное описание каждого этапа работы, сопутствующей документации, которая отражена в приложениях;
- использование Диаскинтеста с целью выявления туберкулеза у лиц, не прошедших своевременно флюорографического обследования;
- внедрение аэрозольных методов при проведении дезинфекционных мероприятий; - применение дезинфектантов с учетом чувствительности МБТ, выделяемых пациентом, к дезинфицирующим средствам;
- дезинфекция зданий и помещений села, которые, возможно, посещал пациент с бактериовыделением, путем привлечения актива села.
Таким образом, в условиях ФАП фельдшер является основным организатором и непосредственным исполнителем проведения противотуберкулезных профилактических и противоэпидемических мероприятий, от квалификации которого зависит качество оказания противотуберкулезной помощи сельскому населению.
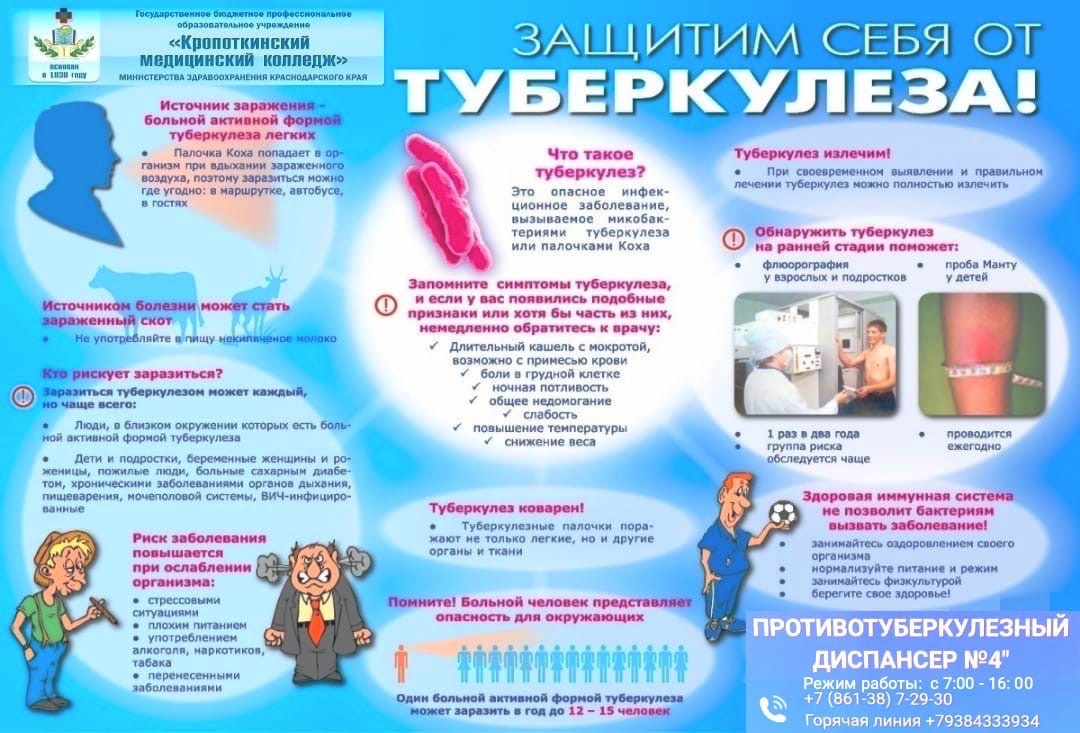
Для просвещения медицинского персонала в виде пособия, был снят социальный видео-ролик о, тактике и роли фельдшера в профилактике туберкулёза на ФАПе, а также была составлена памятка для медицинского персонала и населения в качестве просвещения об профилактике туберкулёза. (Приложение 1)
Для проведения анализа работы фельдшера ФАПа Гулькевичского района посёлка Комсомольский в профилактике туберкулёза среди сельских жителей, мы посетили фельдшерско-акушерский пункт.
Фельдшер ФАПа сообщил нам о том, какую тактику надо выполнять для профилактики туберкулёза среди сельских жителей, какую роль играет фельдшер в профилактике туберкулёза и какова основная задача сельского врача. В связи с этим, нами была сформулирована гипотеза и роль фельдшера, что полностью отражает наша работа.
Мы были ознакомлены с нормативно-правовой документацией, санитарными нормами и правилами, а также устройством ФАПа. Фельдшер ФАПаГулькевичского района посёлка Комсомольский была очень приветлива, ответила на все наши вопросы и выполнила санитарно-просветительскую работу среди населения.
Фельдшер показала устройство процедурного кабинета, продемонстрировала основные правила выполнения манту, БЦЖ, и т.д. Сообщила о дальнейшей тактике фельдшера, если у человека диагностирован туберкулёз, чем оказалось для нас полезной информацией.
Поводя итоги, хотим обратить ваше внимание, на то что был проведён анализ литературы по данной теме, выполнен социальный видео-ролик для просвещения медицинских работников и населения, разработана памятка для профилактики туберкулёза, и была проведена беседа с фельдшером ФАПа Гулькевичского района посёлка Комсомольский, для того чтобы отразить главную роль и тактику фельдшера в профилактике туберкулёза.





ВЫВОДЫ ПО ПРАКТИЧЕСКОЙ ЧАСТИ
Туберкулёз (tuberculosis; лат. tuberculum бугорок + -osis) - хроническая инфекционная болезнь, вызываемая микобактериями туберкулеза. Наблюдается преимущественно у мужчин в зрелом и пожилом возрасте. Наиболее часто встречается туберкулёз органов дыхания; среди внелегочных поражений преобладает туберкулёз органов мочеполовой системы, глаз, периферических лимфатических узлов, костей и суставов.
По имеющимся данным эпидемиологического исследования, почти половина бациллярных больных, представляющих эпидемиологическую опасность для окружающих, своевременно не выявляются. Между тем такой больной может заразить за год от 5 до 50 человек. Поэтому в стране развертываются работы по выявлению бациллярных больных. Своевременное выявление и лечение бациллярных больных туберкулезом позволяют добиться прекращения бактериовыделения и рассеивания туберкулезной инфекции, что является важнейшим профилактическим мероприятием. Именно поэтому в настоящее время большое внимание уделяется регистрации заразных больных туберкулезом, контролю за привлечением их к лечению и наблюдению за ними в процессе лечения.
В процессе повседневной работы врачи часто теряют настороженность в отношении туберкулеза, ошибочно считают его редким заболеванием и не применяют методы диагностики, направленные на выявление туберкулеза даже у больных с наличием характерных клинических проявлений. На основании проделанной работы, можно сделать вывод, что профилактика на всех этапах борьбы с туберкулезом была одним из основных противотуберкулезных мероприятий. В зависимости от объекта профилактических мер и масштабов их можно разделить на 3 большие группы: Мероприятия, проводимые среди всего населения (вакцинация и ревакцинация БЦЖ, санитарные меры по ограждению наиболее угрожаемых контингентов от инфекции и суперинфекции). Мероприятия, осуществляемые в группах населения с повышенным риском развития туберкулеза (учет, диспансерное наблюдение, оздоровление, химиопрофилактика). Меры, предпринимаемые в очагах инфекции (оздоровление очага, дезинфекция, изоляция больного, наблюдение за контактными). Если первым принципом борьбы с туберкулезом в нашей является ее государственный характер, то вторым может быть назван лечебно-профилактический, третий принцип - организация противотуберкулезной работы силами специализированных учреждений, широкое участие в этой работе всех ЛПУ.
Комплексный план борьбы с туберкулезом включает следующие разделы: укрепление материально-технической базы, в т.ч. оснащение ЛПУ, обеспечение необходимыми кадрами и повышение их квалификации, проведение мероприятий, направленных на уменьшение резервуара туберкулезной инфекции и предупреждение ее распространения среди здорового населения, выявление больных и их лечение.
Туберкулез относится к контролируемым, т.е. управляемым, инфекционным заболеваниям и проведение четких и своевременных мероприятий по профилактике туберкулеза позволяет добиться значительного уменьшения распространенности этого опасного заболевания.
Роль фельдшера в профилактике туберкулеза поистине велика, именно фельдшер ведет документацию, выполняет инъекции, проводит вакцинопрофилактику согласно с календарем прививок, проводит первичные противоэпидемические мероприятия в очаге, изолируют больного на дому и организовывает текущую дезинфекцию до госпитализации больного, выполняет туберкулиновые пробы, оказывает доврачебную неотложную помощь (например при легочном кровотечении).
Фельдшера и специалисты офисов общей врачебной практики должны активно участвовать в выявлении лиц, подозрительных на туберкулез, при проведении диспансеризации, своевременно направлять их на лечение, помогая предотвратить дальнейшее распространение заболевания среди населения.
ЗАКЛЮЧЕНИЕ
Подводя итог, хочется сказать, что туберкулез относится к контролируемым, т.е. управляемым, инфекционным заболеваниям и проведение четких и своевременных мероприятий по профилактике туберкулеза позволяет добиться значительного уменьшения распространенности этого заболевания.
На мой взгляд, проблема ликвидации этого заболевания может быть решена с помощью санпросвет работы средним медперсоналом, направленной на подрастающее поколение, а так же, на стимуляцию выздоровления ранее инфицированных взрослых лиц.
Нами был проведен анализ литературных источников по теме исследования, который показал актуальность темы и важность роли фельдшера в профилактике туберкулеза. Нами было рассмотрено понятие туберкулеза и его профилактики и выяснено, что в число действенных профилактических мер входит санитарно-просветительная деятельность медсестры. Так же, проведено практическое исследование показавшее, высокую информированность населения в вопросах профилактики туберкулеза, достигнутую по средствам проведения медсестрой терапевтического профиля эффективной санитарно-просветительной деятельности. Таким образом, выдвинутая в начале исследования гипотеза о том, что фельдшер играет важную роль в профилактике туберкулеза подтвердилась.
Нами была достигнута ранее поставленная цель: выявлена роль фельдшера в профилактике туберкулеза. Так же, достигнуты поставленные задачи: освещено понятие туберкулеза и методы его профилактики, так же определена роль фельдшера в профилактике туберкулеза и на практике выявлена эффективность профилактических мероприятий по борьбе с туберкулезом, проводимых фельдшером терапевтического участка.
СПИСОК ИСПОЛЬЗОВАННОЙ ЛИТЕРАТУРЫ
1.«Федеральный закон от 21.11.2011 № 323 –ФЗ(ред.от 24.04.2020) Об основах охраны здоровья граждан в Российской Федерации»
2. Федеральный закон от 18 июня 2001 г. № 77-ФЗ «О предупреждении распространения туберкулеза в Российской Федерации» с изменениями и дополнениями(ред.от 24.04.2020)
Приказ Минздрава РФ от 06.12.2021 № 1122 н «Об утверждении Национального календаря профилактических прививок, календаря профилактических прививок по эпидемическим показаниям и порядка проведения профилактических прививок»
3. Приказ Министерства здравоохранения РФ от 05.04. 2019 № 199 «Об утверждении ведомственной целевой программы «Предупреждение и борьба с социально значимыми инфекционными заболеваниями»
4. Приказ Министерства здравоохранения РФ от 15.11.2012 г № 932 н «Об утверждении Порядка оказания медицинской помощи больным туберкулезом»(с изменениями и дополнениями на 21.02.2020 г).
5. Приказ Министерства здравоохранения РФ от 05.07.2016 № 467 н «Об утверждении стандарта скорой медицинской помощи при кровотечении из верхних дыхательных путей(легочное кровотечение»
6. Об утверждении санитарно-эпидемиологических правил СП 3.1.2 31114-13 «Профилактика туберкулеза»
7. ЭБС «eLIBRARY» [Электронный ресурс]: Научно -практический журнал «Медицинская помощь» № 1-01.07.2020-Работа в очаге туберкулезной инфекции: URL :https://doi.org/10.29296/25879979-2020-01-07-дата обращения 26.01.2022
8. Система «Гарант»[Электронный ресурс]http://www.garant.ru/дата обращения 26.11.2022
9.Журнал «Главная медицинская сестра»[Электронный ресурс] -№ 11 октябрь 2020, «Туберкулез социально –значимое заболевание»-периодическое научное издание, под редакцией Князевой Е.В., ООО КФЦ «Актион МЦФЭР»//https://e.glavmeds.ru/static/дата обращения 22.01.2022
10. Журная «Скорая неотложная помощь»
11. ЭБС «eLIBRARY» [Электронный ресурс]: Журнал «Туберкулез и социально-значимые заболевания»
12. Филиппов, В. П. Бронхологические исследования в дифференциальной диагностике туберкулеза / В.П. Филиппов. - М.: Медицина, 2017. - 232 c.
13. www.med.pfu.edu.ru / Russianversion / Библиотека / Учебные материалы по туберкулезу. Сайт по туберкулезу Российского университета дружбы народов на русском и английском языках.
14. www.stoptb.org/home.html Stop TB, сервер Всемирной организации здравоохранения (ВОЗ), посвященный туберкулезу
15. www.iuatld.org Международный союз по борьбе с туберкулезом (IUATLD).
16. www.medicalstudent.com электронная медицинская библиотека.
17. Чумаков, Ф.И. ЛОР-органы и туберкулез / Ф.И. Чумаков. - М.: Медицина, 2020. - 894 c.
18. Эйнис, В.Л. Основы лечения больного легочным туберкулезом / В.Л. Эйнис. - Москва: ИЛ, 2018. - 802 c.
19. Репин, Ю. М. Лекарственно-устойчивый туберкулез легких / Ю.М. Репин. - М.: Гиппократ, 2020. - 168 c.
20. Рабухин, А. Е. Лечение больного туберкулезом: моногр. / А.Е. Рабухин. - М.: Государственное издательство медицинской литературы, 2019. - 416 c.
21. Мохначевская, Александра Клинико–функциональная характеристика сочетанной патологии туберкулеза / Александра Мохначевская. - М.: LAP LambertAcademicPublishing, 2017. - 152 c.
22. Денис, Краснов und Владимир Краснов Комбинированное лечение больных туберкулезом легких: моногр. / Денис Краснов und Владимир Краснов. - М.: LAP LambertAcademicPublishing, 2020. - 149 c.
23. Психологические особенности впервые выявленных больных туберкулезом легких в аспекте оказания психотерапевтической помощи в период стационарного лечения / Н. В. Золотова, Г. В. Баранова, В. В. Стрельцов [и др.] // Туберкулез и болезни легких. – 2019. – Т. 97, № 1. – С. 18-24.
24. Пути оптимизации выявления туберкулеза в пульмонологическом отделении / Е. А. Бородулина, А. Т. Инькова, Б. Е. Бородулин, Л. В. Поваляева // Туберкулез и болезни легких. – 2018. – Т. 96, № 5. – С. 22-26.
25. Распространенность, клинические проявления и эффективность лечения туберкулеза у больных сахарным диабетом / О. Комиссарова, Р. Абдулаев, О. Коняева [и др.] // Врач. – 2017. – № 2. – С. 24-28.
26. Севастьянова, Э. В. Современные алгоритмы микробиологической диагностики туберкулеза / Э. В. Севастьянова, Л. Н. Черноусова // Туберкулез и болезни легких. – 2018. – Т. 96, № 7. – С. 11-17.
27. Старшинова, А. А. Иммунодиагностика туберкулеза: десятилетний опыт применения иммунологических тестов в России / А. А. Старшинова, И. Ф. Довгалюк, П. К. Яблонский // Туберкулез и болезни легких. – 2019. – Т. 97, № 5. – С. 58-65.
ПРИЛОЖЕНИЕ 1

1








































