
Патология иммунной системы
Лекция
Лектор: Яковишин Галина Викторовна

План:
- 1. Понятие об иммунодефицитных состояниях
- 2. Аллергические болезни
- 3. Аутоиммунные болезни
- 4. Иммунокоррекция
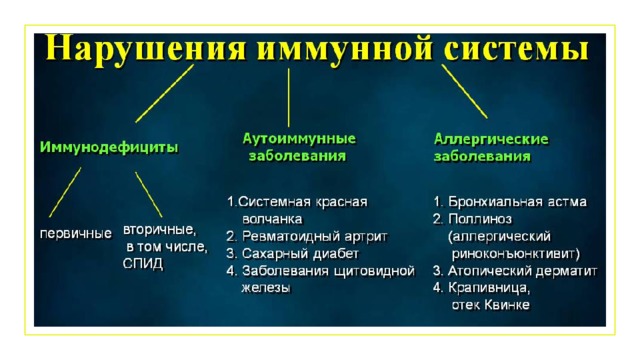

Иммунодефицит
- Нарушения нормального иммунного статуса, обусловленные дефектом одного или нескольких механизмов иммунного ответа
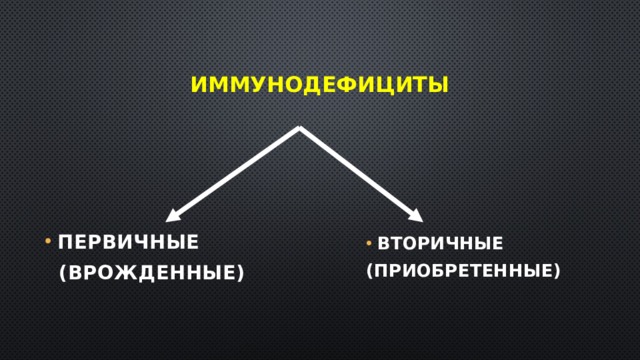
Иммунодефициты
(врожденные)
(приобретенные)

Первичные иммунодефициты
- Связаны с генетическим блоком развития иммунной системы в онтогенезе, детерминированным нарушением процессов пролиферации и дифференцировки иммунокомпетентных клеток
- Встречаются довольно редко
- Проявляются на ранних этапах постнатального периода
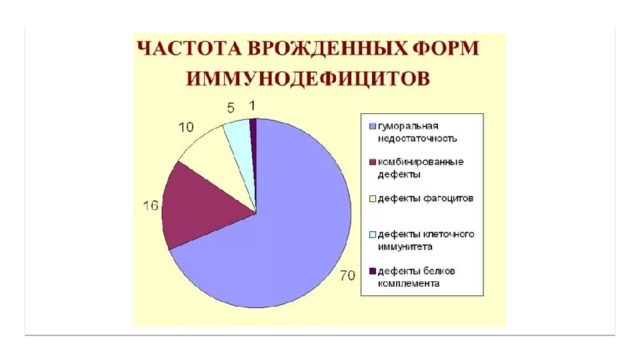

Причины развития врожденных иммунодефицитных состояний
- Удвоение хромосом
- Точечные мутации
- Дефект ферментов обмена нуклеиновых кислот
- Генетически обусловленные нарушения мембран иммунокомпетентных клеток
- Повреждения генома в эмбриональном периоде и др.
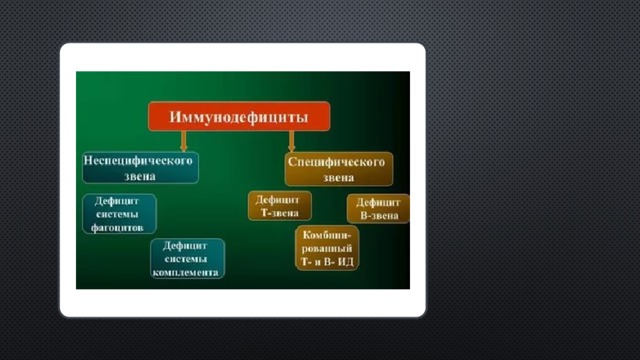

Первичные иммунодефициты
- Недостаточность системы фагоцитоза
- Недостаточность системы комплемента
- Недостаточность гуморального иммунитета
- Дисгаммаглобулинемия Агаммаглобулинемия
- Дисгаммаглобулинемия
- Агаммаглобулинемия
- Недостаточность клеточного иммунитета
- Комбинированные иммунодефициты

Недостаточность фагоцитоза
Обусловлена:
- уменьшением числа фагоцитов,
- функциональными дефектами – нарушением любой стадии фагоцитоза (хемотаксиса, эндоцитоза, переваривания и др. – «ленивые» фагоциты).
Проявляется в уменьшении количества гранулоцитов и моноцитов.
Повышенная опасность инфекционных заболеваний

Недостаточность комплемента
- Встречается редко
- Недостаточность С3 и ингибитора эстеразы С1
- Проявляется ангионевротическими отеками

Недостаточность гуморального иммунитета
- Агаммаглобулинемия обусловлена нарушением синтеза или ускоренным распадом Ig
- В крови полное отсутствие Ig
- У больного нарушен антибактериальный и антитоксический иммунитет

Дисгаммаглобулинемия
- Обусловлена дефицитом одного из классов Ig
- Общий уровень сывороточных иммуноглобулинов может оставаться в пределах нормы или даже повышаться за счет компенсаторного усиления синтеза Ig других классов

Недостаточность клеточного иммунитета
- Нарушение функциональной активности Т-лимфоцитов
- Поскольку Т-кл. участвуют в активации В-лимфоцитов, то чаще встречается комбинированный иммунодефицит – повреждение Т- и В-звеньев иммунитета
- Встречается при синдроме Дауна и др.

- Страдает противовирусный, -грибковый, -опухолевый, трансплантационный иммунитет.
- Признаками является микоз, рецидивирующие вирусные инфекции, осложнения после вакцинации живыми вакцинами
- Больные с клеточным иммунодефицитом, как правило, умирают в детском возрасте от тяжелой рецидивирующей оппортунистической инфекции или злокачественных опухолей

Комбинированные иммунодефициты
- Сочетание нарушений Т- и В-звеньев иммунитета
- Встречаются чаще, чем селективные, протекают тяжело
- Связаны с нарушением центральных органов иммунной системы.
Клинические проявления зависят от тяжести дефекта


Вторичные иммунодефициты
- Формируются под воздействием окружающей среды
- Обусловлены нарушением функции иммунной системы в результате заболеваний или неблагоприятных воздействий на организм

- Встречаются значительно чаще первичных иммунодефицитов
- Могут поражаться Т- и В-системы, факторы неспецифической резистентности, их сочетания
- Эти иммунодефициты преходящи, поддаются иммунокоррекции



По клиническому течению
- Компенсированные – частые оппортунистические инфекции
- Субкомпенсированные – хронизация инфекционных процессов
- Декомпенсированные – генерализованные инфекции, вызванные условно-патогенными микробами, и опухоли

Причины развития приобре-тенных иммунодефицитов
- перенесенные инфекции (особенно вирусные)
- ожоговая болезнь, уремия, опухоли
- нарушения обмена веществ
- истощение, тяжелые травмы
- хирургические вмешательства (особенно под общим наркозом)
- медикаментозные воздействия, облучение
- неблагоприятные экологические факторы
- старение.

Клинические проявления иммунодефицитных состояний
- инфекционные осложнения
- гематологические нарушения
- желудочно-кишечные расстройства
- аутоиммунные процессы
- образование опухолей
- аллергические реакции
- врожденные пороки развития
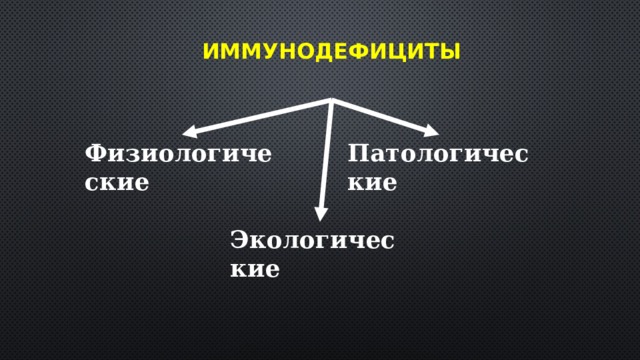
Иммунодефициты
Физиологические
Патологические
Экологические

Физиологические иммунодефициты
- Новорожденных
- Пубертатного периода
- Беременности и лактации
- Старения
- Биоритмичности


Экологические
- Сезонные
- Эндогенные интоксикации
- Радиационные
- СВЧ

Патологические
- Постинфекционные
- Стрессовые
- Регуляторно-метаболические
- Медикаментозные
- Онкологические

- Аллерги́я — типовой иммунопатологический процесс, выраженный сверхчувствительностью иммунной системы организма при повторных воздействиях аллергена на ранее сенсибилизированный этим аллергеном организм.

Клеменс пирке
- Термин «аллергия» был введён венским педиатром Клеменсом Фон Пирке в 1906 году. Он заметил, что у некоторых из его пациентов наблюдаемые симптомы могли быть вызваны определёнными веществами (аллергенами) из окружающей среды: пылью, пыльцой растений, некоторыми видами пищи.

- Гиперчувствительность — повышенная чувствительность организма к какому-либо веществу. Гиперчувствительность является нежелательной излишней реакцией иммунной системы и может привести не только к дискомфорту, но и к смерти.
- Аллергические заболевания – это группа болезней, которые обусловлены повреждением, вызываемым иммунной реакцией на экзогенные аллергены. В основе развития этих заболеваний лежат различные типы реакций гиперчувствительности. Они вызывают воспаление, которое является морфологическим признаком большинства аллергических болезней.

- В развитии любой аллергической реакции условно выделяют три стадии, который разделил Адо Андрей Дмитриевич (1970)

Стадии аллергических реакций
- Иммунологическая стадия – включает в себя изменения в иммунной системе, происходящие при первом контакте аллергена с организмом и образование соответствующих антител, т.е. сенсибилизацию. Если к моменту образования Aнтител аллерген удален из организма, никаких аллергических проявлений не наступает. Если аллерген поступает повторно или продолжает находиться в организме, образуется комплекс «аллерген — антитело».
- Патохимическая (патобиохимическая) стадия ; стадия медиаторов. Во вторую стадию аллергической реакции происходит запуск образования и выделения медиаторов аллергии, которые являются причиной возникновения иммунного воспаления и последующего повреждения тканей. Вторая стадии аллергии, как и первая, не сопровождается клиническими признаками. Образовавшиеся комплексы атакуют тучные клетки, содержащие гранулы, способные активировать воспалительные медиаторы, активированные медиаторы попадают в общую систему кровообращения.
Стадии аллергических реакций
- Патофизиологическая стадия (стадия клинических проявлений) характеризуется повреждающим действием медиаторов на клетки, ткани и органы. Эта стадия включает в себя клинические проявление возникающих в организме нарушений в виде аллергических реакций и заболеваний. Является ответной реакцией клеток и тканей на действие выделенных биологически активных веществ →они оказывают повреждающее действие на клетки и ткани. Повреждение – альтерация может быть местной (вплоть до некроза тканей) и общей (включая развитие шока)

- I тип — анафилактический процесс или реакция немедленного типа (реагиновый тип). Патогенез болезни связан со взаимодействием антител (Е, G) и иммуноглобулинов и накоплением полученных комплексов на мембранах клеток с выделением значительного количества гистамина, который и вызывает внешнее проявление заболевания. Период от попадания аллергена в организм до внешних проявлений симптомов составляет от нескольких минут до нескольких часов. Основные представители этого типа: анафилактический шок, крапивница, аллергический ринит, отек Квинке, некоторые детские реакции, в том числе на пищу.
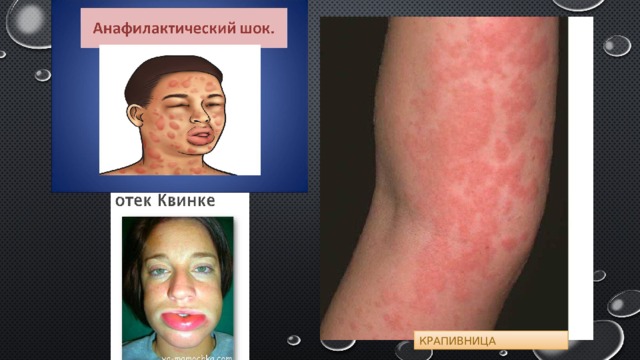
крапивница
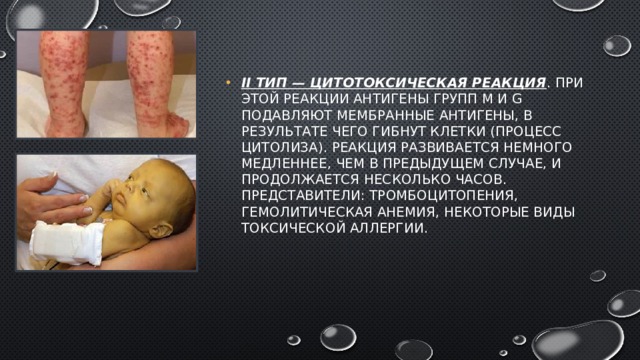
- II тип — цитотоксическая реакция . При этой реакции антигены групп М и G подавляют мембранные антигены, в результате чего гибнут клетки (процесс цитолиза). Реакция развивается немного медленнее, чем в предыдущем случае, и продолжается несколько часов. Представители: тромбоцитопения, гемолитическая анемия, некоторые виды токсической аллергии.
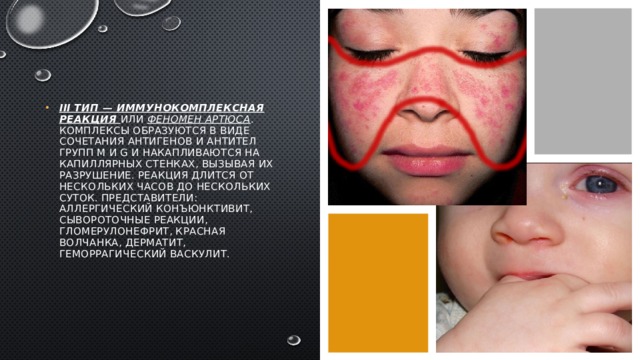
- III тип — иммунокомплексная реакция или феномен Артюса . Комплексы образуются в виде сочетания антигенов и антител групп М и G и накапливаются на капиллярных стенках, вызывая их разрушение. Реакция длится от нескольких часов до нескольких суток. Представители: аллергический конъюнктивит, сывороточные реакции, гломерулонефрит, красная волчанка, дерматит, геморрагический васкулит.
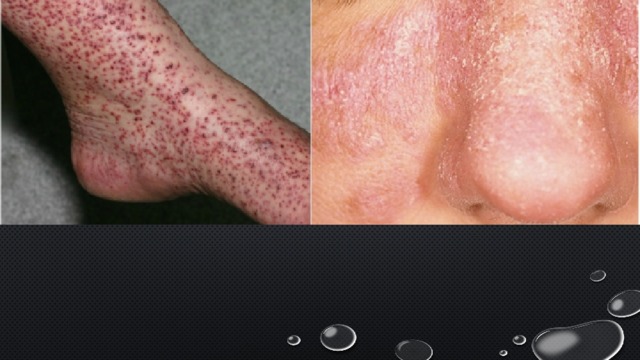
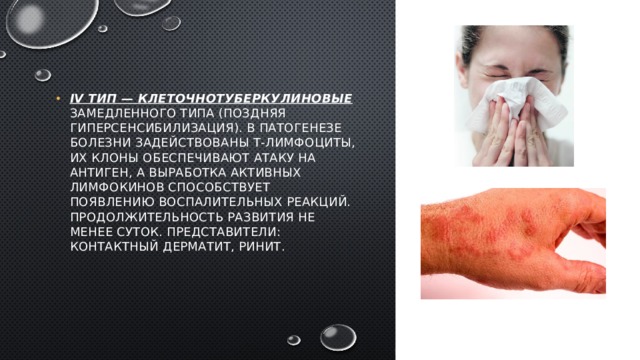
- IV тип — клеточнотуберкулиновые замедленного типа (поздняя гиперсенсибилизация). В патогенезе болезни задействованы Т-лимфоциты, их клоны обеспечивают атаку на антиген, а выработка активных лимфокинов способствует появлению воспалительных реакций. Продолжительность развития не менее суток. Представители: контактный дерматит, ринит.
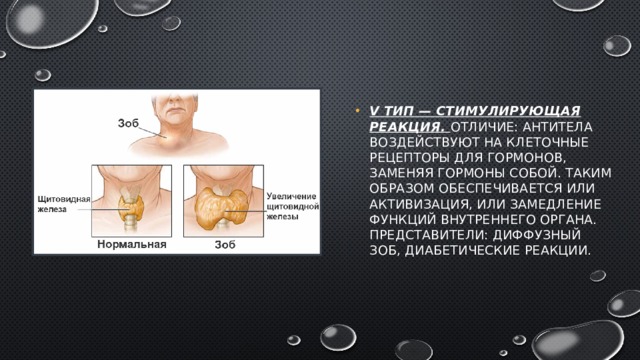
- V тип — стимулирующая реакция. Отличие: антитела воздействуют на клеточные рецепторы для гормонов, заменяя гормоны собой. Таким образом обеспечивается или активизация, или замедление функций внутреннего органа. Представители: диффузный зоб, диабетические реакции.

Способы лечения
аллергии
• изменение образа жизни,
• изменение окружающей среды,
• изменение привычек человека

Аутоиммунные заболевания
– это заболевания связанные с
нарушением
функционирования иммунной
системы человека, которая
начинает воспринимать
собственные ткани, как
чужеродные, и повреждать их.
Аутоиммунные процессы– процессы и связанные с ними заболевания, основой которых является поражение тканей, обусловленное действием антител или аутоиммунных Т-лимфоцитов с аутоантигенами (нативные молекулы мембран собственных клеток или межклеточного вещества).
Нормальные антитела (Ig M,G,A) - аутоантитела, направленные против молекул собственного организма.

Актуальность проблемы
Аутоиммунные заболевания поражают 5-7% населения;
Развиваются как правило в молодом возрасте. У женщин эти заболевания развиваются чаще, с возрастом вероятность развития увеличивается;
По оценкам экспертов они составляют 15-20% общетерапевтической патологии;
Распространенность ревматических заболеваний у детей в возрасте до 15 лет составляет от 1,32 до 4,20 на 1000 детского населения;
Общее число детей-инвалидов с ревматическими болезнями колеблется от 25 до 30%;
Врачи недостаточно осведомлены об особенностях многих аутоиммунных заболеваний, о чем свидетельствует большой процент (40-45%) диагностических ошибок на догоспитальном этапе.

Классификация
1. Органоспецифические аутоиммунные расстройства — группа болезней, при которых поражается один орган или какая-либо ткань.
К ним относятся: тиреоидит Хасимото; болезнь Аддиссона; пернициозная анемия; аутоиммунная тромбоцитопения; язвенный колит; гемолитическая анемия; аутоиммунный хронический активный гепатит; тяжелая миастения.

Классификация
- 2. Системные аутоиммунные болезни — группа болезней, при которых в патологический процесс вовлекаются разные органы и ткани с участием аутоантигенов, общих для этих органов и тканей:
- системная красная волчанка;
- ревматоидный артрит;
- иммунные коагулопатии;

Роль генетических и негенетических факторов
Наиболее часто генетическая предрасположенность сцеплена с генами МНС (ревматоидный артрит ассоциирован DR1 и DR4 и др.).
Семейные аутоиммунные заболевания чаще всего относятся к органоспецифическим.
Среди негенетических факторов наибольшую роль играют пол и возраст:
у женщин эти заболевания развиваются чаще;
с возрастом вероятность развития заболевания увеличивается.
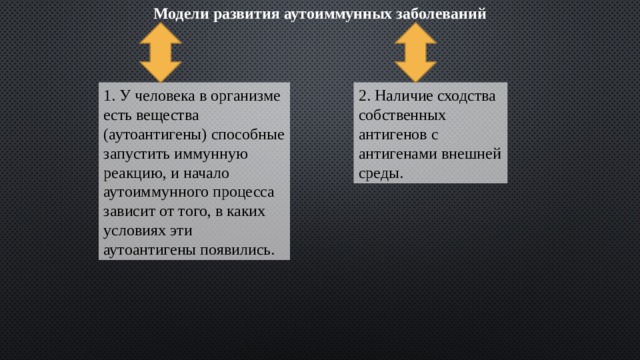
Модели развития аутоиммунных заболеваний
1. У человека в организме есть вещества (аутоантигены) способные запустить иммунную реакцию, и начало аутоиммунного процесса зависит от того, в каких условиях эти аутоантигены появились.
2. Наличие сходства собственных антигенов с антигенами внешней среды.
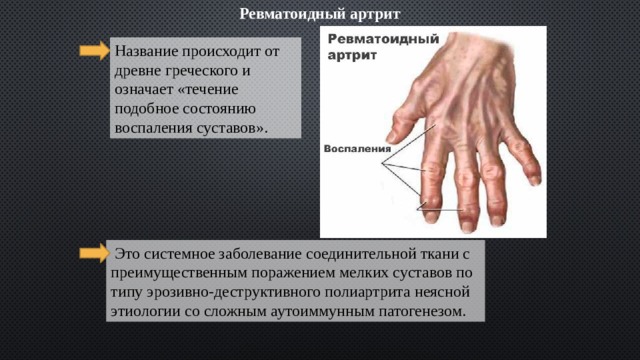
Ревматоидный артрит
Название происходит от древне греческого и означает «течение подобное состоянию воспаления суставов».
Это системное заболевание соединительной ткани с преимущественным поражением мелких суставов по типу эрозивно-деструктивного полиартрита неясной этиологии со сложным аутоиммунным патогенезом.
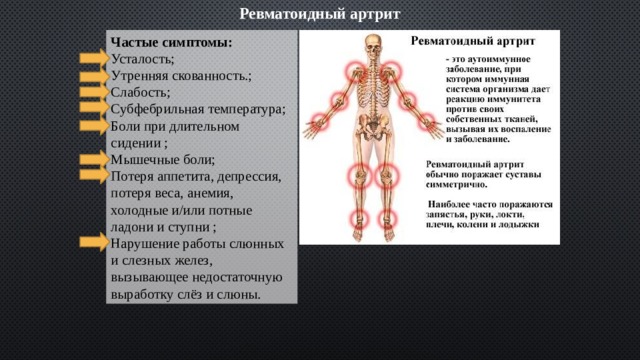
Ревматоидный артрит
Частые симптомы:
Усталость;
Утренняя скованность.;
Слабость;
Субфебрильная температура;
Боли при длительном сидении ;
Мышечные боли;
Потеря аппетита, депрессия, потеря веса, анемия, холодные и/или потные ладони и ступни ;
Нарушение работы слюнных и слезных желез, вызывающее недостаточную выработку слёз и слюны.
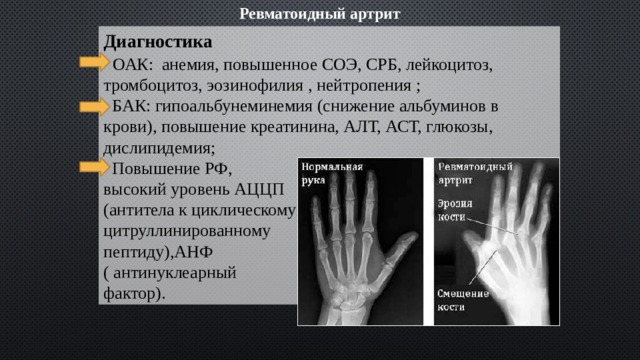
Ревматоидный артрит
Диагностика
ОАК: анемия, повышенное СОЭ, СРБ, лейкоцитоз, тромбоцитоз, эозинофилия , нейтропения ;
БАК: гипоальбунеминемия (снижение альбуминов в крови), повышение креатинина, АЛТ, АСТ, глюкозы, дислипидемия;
Повышение РФ,
высокий уровень АЦЦП
(антитела к циклическому
цитруллинированному
пептиду),АНФ
( антинуклеарный
фактор).

Системная красная волчанка
Системная красная волчанка (СКВ) — тяжелое заболевание, при котором иммунная система человека воспринимает собственные клетки как чужеродные и начинает с ними бороться. При этом в организме вырабатываются вещества, повреждающие многие органы и ткани: сосуды, кожу, суставы, внутренние органы (почки, легкие, сердце, печень, головной мозг и др.).
Частота заболевания 1:50 000;
Женщины болеют в 6-10 раз чаще;
Заболевание наиболее часто начинается у лиц старше 20-30 лет (но может проявиться в любом возрасте);
Имеет место семейный характер .

Системная красная волчанка
Этиологические факторы:
Генетический фактор;
УФ;
Токсины;
Лекарственные вещества;
Инфекционные факторы.
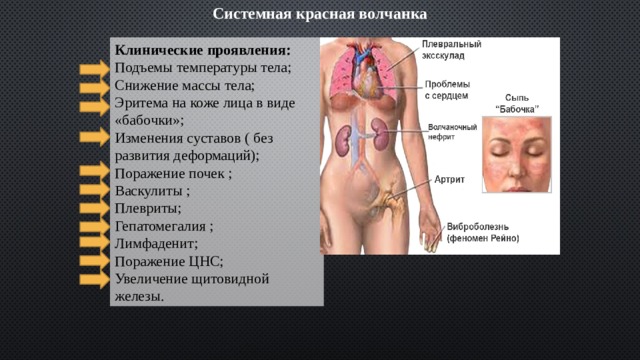
Системная красная волчанка
Клинические проявления:
Подъемы температуры тела;
Снижение массы тела;
Эритема на коже лица в виде «бабочки»;
Изменения суставов ( без развития деформаций);
Поражение почек ;
Васкулиты ;
Плевриты;
Гепатомегалия ;
Лимфаденит;
Поражение ЦНС;
Увеличение щитовидной железы.

Системная красная волчанка
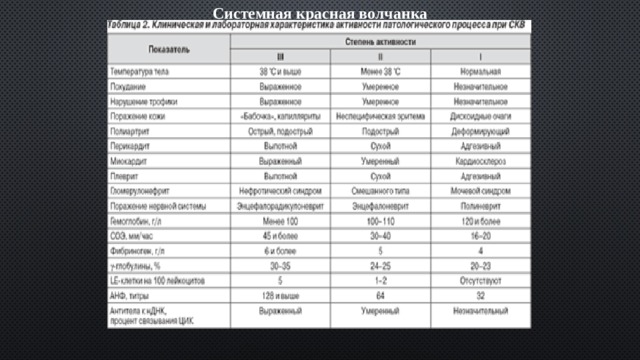
Диагностика:
1. OAK: почти у всех больных значительное повышение СОЭ.
2. ОАМ: при поражении почек — протеинурия, цилиндрурия,микрогематурия.
3. БАК: гиперпротеинемия и диспротеинемия, главным образом за счет гипергаммаглобулинемии.
4. высокое содержание АНФ, антиядерного фактора, антитела к ДНК, антитела к Sm.
5. Серологические исследования крови — возможна положительная реакция Вассермана.
6. Исследование биопсийного материала почек, кожи, лимфатических узлов.
7. Достаточно часто в сыворотке крови больных СКВ
обнаруживаются: антитела к факторам свертывания VIII, IX и XII (повышают риск кровотечений и вызывают тромбоцитопению); антитела к фосфолипидам (задерживают выделение простациклина из эндотелия, что повышает агрегацию тромбоцитов и предрасполагает к тромбозам).
8. Компьютерная томография головного мозга.
9. Биопсия синовальной оболочки.
10. Исследование синовальной жидкости.
Системная красная волчанка
Тиреоидит Хашимото
Болезнь Хашимо́то ( ти́реоиди́т Хасимо́то/Хашимото , аутоиммунный тиреоидит ) — хронический воспалительный процесс щитовидной железы, обусловленный
аутоиммунными
нарушениями.
Развивается
постепенно — по мере
нарастания
деструктивных
изменений ткани
щитовидной железы
возможно развитие
гипотиреоза .
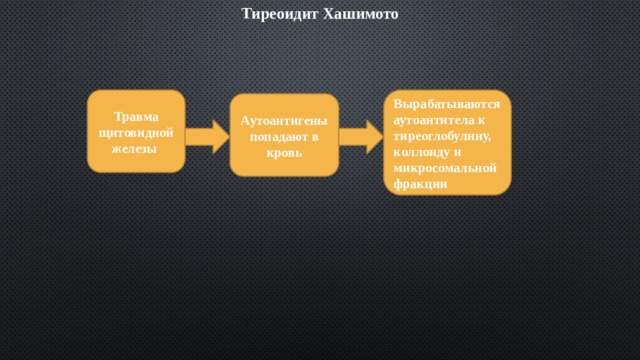
Тиреоидит Хашимото
Травма щитовидной железы
Вырабатываются аутоантитела к тиреоглобулину, коллоиду и микросомальной фракции
Аутоантигены попадают в кровь
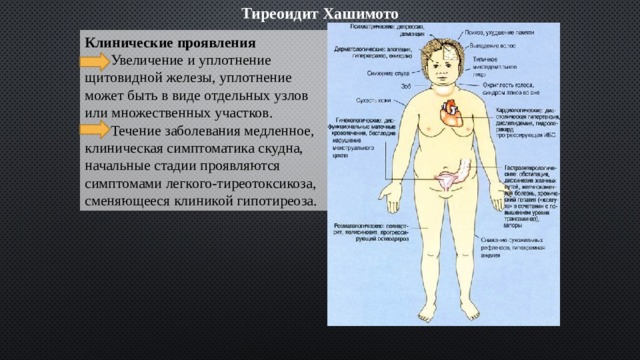
Тиреоидит Хашимото
Клинические проявления
Увеличение и уплотнение
щитовидной железы, уплотнение
может быть в виде отдельных узлов
или множественных участков.
Течение заболевания медленное,
клиническая симптоматика скудна,
начальные стадии проявляются
симптомами легкого-тиреотоксикоза,
сменяющееся клиникой гипотиреоза.

Тиреоидит Хашимото
Лабораторно-инструментальное подтверждение:
Результаты гормональных тестов могут быть различными — от нормы до явного гипотиреоза. Тиреотоксикоз здесь преходящий и возникает только в период разрушения фолликулов щитовидной железы.
Антитиреоидные антитела к тиреоглобулину и к микросомальной фракции. Антитиреоидные антитела к тиреоглобулину могут обнаруживаться и при некоторых других аутоиммунных заболеваниях (СКВ, ревматоидный артрит, аутоиммунная гемолитическая анемия).
По УЗИ — неоднородность структуры щитовидной железы, гипоэхогенные участки, утолщение капсулы, иногда кальцификаты в тканях железы. Нередко при аутоиммунном тиреоидите Хашимото встречаются узлы щитовидной железы, которые озлокачествляются примерно в 5% случаев.
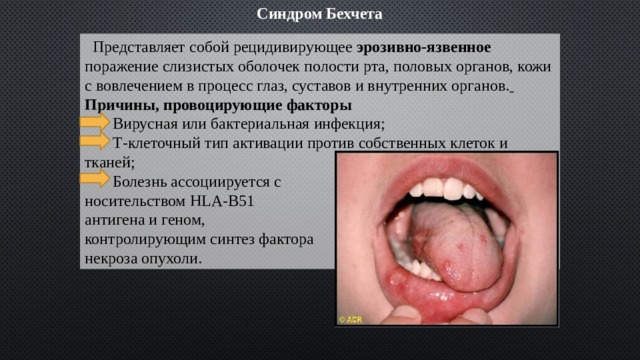
Синдром Бехчета
Представляет собой рецидивирующее эрозивно-язвенное поражение слизистых оболочек полости рта, половых органов, кожи с вовлечением в процесс глаз, суставов и внутренних органов.
Причины, провоцирующие факторы
Вирусная или бактериальная инфекция;
Т-клеточный тип активации против собственных клеток и тканей;
Болезнь ассоциируется с
носительством HLA-B51
антигена и геном,
контролирующим синтез фактора
некроза опухоли.

Синдром Бехчета
Клиника
Заболевание характеризуется рецидивирующим афтозно-язвенным процессом на слизистых оболочках полости рта, мочеполовых органов и глаз;
Сопутствующими проявлениями могут быть артриты, тромбофлебиты, неврологические признаки, поражения кожи, лихорадка и колит;
В качестве первого симптома обнаруживаются афты на слизистой полости рта, могут образовываться глубокие, длительно не заживающие афты, образующие после эпителизации грубые соединительно-тканные рубцы, деформирующие слизистую оболочку;
Афты резко болезненны.

Синдром Бехчета
Лабораторная диагностика:
1. Общий анализ крови: увеличение СОЭ;
2. Биохимический анализ крови: повышение уровня альфа-2- и гамма-глобулинов, серомукоида, фибрина, сиаловых кислот, появление СРБ;
3.Исследование синовиальной жидкости: преобладание нейтрофилов, что свидетельствует о воспалительных изменениях;
4. Рентгенография суставов: деструктивных изменений нет.

Рассеянный склероз
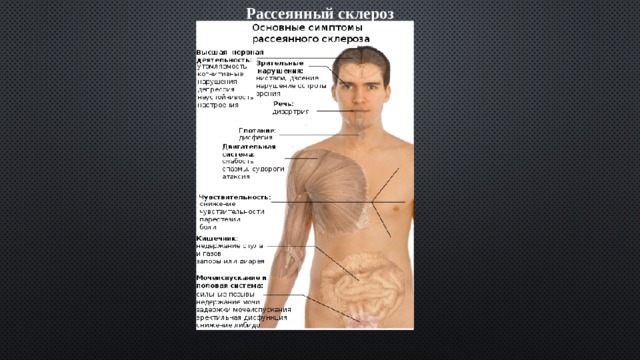
Рассеянный склероз – это хроническое заболевание, которое поражает головной и спинной мозг. Причиной его является неправильная работа иммунной системы. Ее клетки проникают в мозг, разрушают миелиновую оболочку нервных волокон и приводят к образованию рубцов. При этом нервная ткань заменяется на соединительную.
РС – это заболевание, которое поражает молодых людей. В отличие от других неврологических болезней, которые чаще возникают в пожилом возрасте, эта возникает у людей от 15 до 40 лет. Известны случаи, когда РС обнаруживали у детей от двух лет. А вот после 50 риск заболеть этим недугом резко уменьшается.
Рассеянный склероз

Рассеянный склероз
Диагностика рассеянного склероза :
Изоэлектрофокусирование олигоклонального IgG в ликворе и сыворотке;
Повышение количества лейкоцитов в крови, скорости оседания эритроцитов свидетельствует о воспалительном процессе (рассеянный склероз может развиваться при воздействии на организм инфекций);
Анализ ликвора на белок, глюкозу – изменение данных показателей наблюдается при заболеваниях головного и спинного мозга.
Аутоиммунные гемолитические анемии
Аутоиммунные гемолитические анемии включают формы заболевания, связанные с образованием антител к собственным антигенам эритроцитов.
Эпидемиология : В общей группе
гемолитических анемий
чаще встречаются
аутоиммунные
гемолитические анемии.
Частота их составляет
1 случай на 75 000—80 000
населения.

Аутоиммунные гемолитические анемии
Клиника: При остром начале аутоиммунных гемолитических анемий у больных появляются:
Быстро нарастающая слабость;
Одышка;
Сердцебиение;
Боли в области сердца;
Боли в пояснице;
Повышение температуры тела;
Рвота;
Интенсивная желтуха.

Аутоиммунные гемолитические анемии
Лабораторные исследования:
Кровь. Уровень гемоглобина в той или иной степени снижается, при гемолитическом кризе значительно — до 30—40 г/л, Уровень лейкоцитов, как правило, повышен до (10— 15)х10 9 /л.
Биохимическое исследование крови. Наиболее характерной чертой гемолитических анемий является гипербилирубинемия за счет непрямого билирубина. При сопутствующем гепатите или желтухе может отмечаться повышение уровня прямого билирубина.
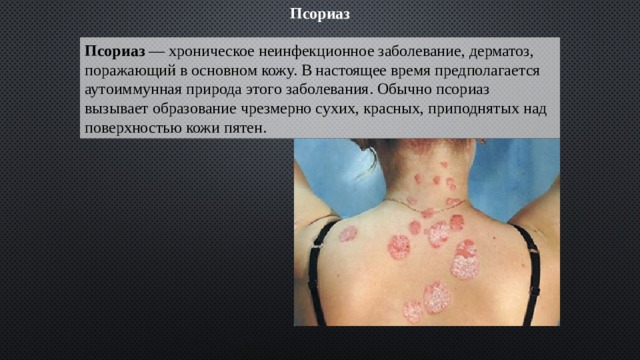
Псориаз
Псориаз — хроническое неинфекционное заболевание, дерматоз, поражающий в основном кожу. В настоящее время предполагается аутоиммунная природа этого заболевания. Обычно псориаз вызывает образование чрезмерно сухих, красных, приподнятых над поверхностью кожи пятен.
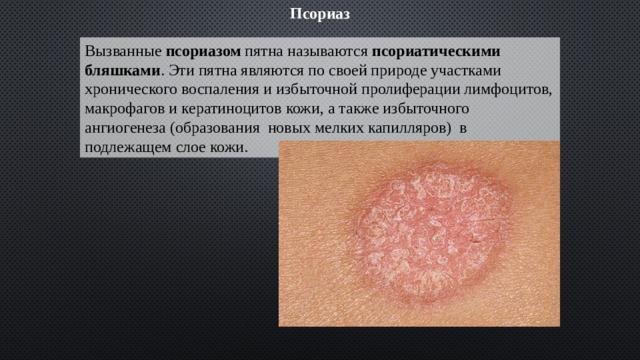
Псориаз
Вызванные псориазом пятна называются псориатическими бляшками . Эти пятна являются по своей природе участками хронического воспаления и избыточной пролиферации лимфоцитов, макрофагов и кератиноцитов кожи, а также избыточного ангиогенеза (образования новых мелких капилляров) в подлежащем слое кожи.
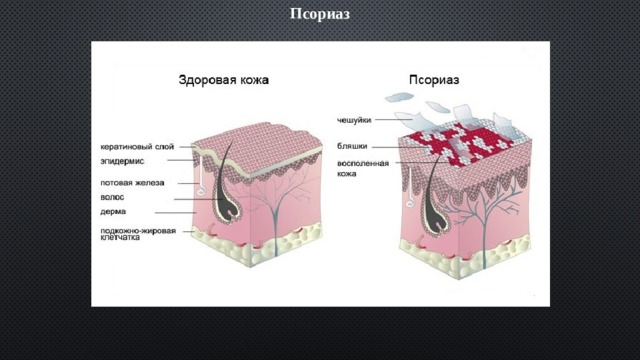
Псориаз

Псориаз
Диагноз псориаза обычно несложен и основывается на характерном внешнем виде кожи.
Не существует каких-либо специфичных для псориаза диагностических процедур или анализов крови. Тем не менее, при активном, прогрессирующем псориазе или тяжёлом его течении могут быть обнаружены отклонения в анализах крови, подтверждающие наличие активного воспалительного, аутоиммунного, ревматического процесса ( повышение титров ревматоидного фактора, белков острой фазы, лейкоцитоз, повышенная СОЭ и т. п.), а также эндокринные и биохимические нарушения.
Иногда бывает необходима биопсия кожи для исключения других заболеваний кожи и гистологического подтверждения диагноза псориаза.

ФАКТОРЫ, ВЛИЯЮЩИЕ НА ИММУННЫЙ СТАТУС
- климатогеографические
- социальные
- производственные
- экологические
- медицинские

Иммунокоррекция
- Иммунокоррекция или иммуномодуляция – это раздел клинической иммунологии, изучающейметоды профилактики и лечения иммунодефицитов и заболеваний, связанных с ними
- Препараты, влияющие на иммунный статус - иммуномодуляторы

Классификации иммуномодуляторов
- Стимулирующие и супрессорные
- Специфические и неспецифические
- Эндогенные (Ig, цитокины, интерфероны) и экзогенные (белки, липиды, вещества неорганической природы и др.)
- Действующие на гуморальное, клеточное, неспецифическое звенья иммунитета, комбинированные

Принципы терапии аутоиммунных заболеваний
Деклонизация – селективная элиминация клона клеток, вырабатывающих АТ;
Удаление иммуногена;
Удаление из циркуляции патологических веществ (АТ, белок острой фазы и др.);
Изменение соотношения регуляторных клеток;
Блокада медиаторов иммунных реакций и (или) их рецепторов;
Иммунодепрессивная терапия;
Иммуноглобулинотерапия ;
Использование противовоспалительных средств;

Принципы терапии аутоиммунных заболеваний
Глюкокортикоиды:
Преднизолон (преднизон) – таб. 0,005 г, амп. в 1 мл 0,03 г (в/в, в/м);
Триамцинолон (полькортолон, берликорт, кенакорт) - таб. 0,004 г
Кеналог-40 - амп., в 1 мл 0,04 г триамцинолона (в/м);
Дексаметазон (дексазон, дексон) – таб. 0,0005 и 0,00075 г, амп. в 1 мл 0,004 г (в/в, в/м);
Метилпреднизолон - таб. 0,004 г, амп. в 1 мл 0,02, 0,04 г (в/в, в/м).
и др.

Принципы терапии аутоиммунных заболеваний
НПВС:
Производные салициловой кислоты: ацетилсалициловая кислота (аспирин), аспирин-С и др;
Производные пиразолона: бутадион, анальгин и др;
Производные индолуксусной кислоты: индометацин и др;
Производные антраниловой кислоты: флуфенамовая кислота и др;
Производные пропионовой кислоты: ибупрофен (бруфен), кетопрофен и др;
Производные фенилуксусной кислоты: диклофенак-натрий (вольтарен, ортофен), вольтарен-ретард,
диклофенак-калий (вольтарен-рапид);
Оксикамы: пироксикам, роксикам;
Производные хиназолонов: проквазон,
флупроквазон.
Принципы терапии аутоиммунных заболеваний
Цитостатики:
антиметаболиты: азатиоприн, метотрексат;
алкилирующие: циклофосфан, хлорбутин;
антибиотики: циклоспорин А, рубомицин.

Методы оценки иммунного статуса
1. Данные общего клинического обследования:
- жалобы пациента
- анамнез
- клиническое состояние
- общий анализ крови (общее число лимфоцитов и фагоцитов)

2. Состояние факторов неспецифической резистентности:
- функциональная активность фагоцитов
- оценка системы комплемента
- содержание интерферона и лизоцима (при необходимости)

- 3. П оказатели гуморального иммунитета:
- содержание Ig различных классов в сыворотке крови (по Манчини)
- титр специфических антител (серологические реакции)
- количество В-лимфоцитов в периферической крови (кластерный анализ, т.е. выявление специфических CD-молекул с помощью моноклональных антител)
- бласттрансформация В-лимфоцитов (ответ на стимуляцию В-клеток митогенами, например ЛПС - РБТЛ)

4. Показатели клеточного иммунитета:
- количество Т-лимфоцитов
- субпопуляций Т-лимфоцитов
- бласттрансформация Т-лимфоцитов (ответ на стимуляцию Т-клеток митогенами – конканавалином А или фитогемагглютинином)
- уровень гормонов тимуса и цитокинов, секретируемых Т-лимфоцитами (ИФА с моноклональными антителами)

Результаты дополнительных тестов:
- бактерицидность сыворотки крови
- количество С3 и С4
- содержание в сыворотке крови ревматоидных факторов и других аутоантител
- другие показатели.

УРОВНИ ОЦЕНКИ ИММУННОГО СТАТУСА
ПЕРВЫЙ ЭТАП (клинический, ориентировочный)
- иммунологический анамнез
- клинический анализ крови
- выявление микробоносительства
ВТОРОЙ ЭТАП - проводится в
иммунологической лаборатории

ТЕСТЫ ПЕРВОГО УРОВНЯ
выявляют дефект иммунной системы
- количество ЦИК и иммуноглобулинов
- оценка фагоцитоза
ТЕСТЫ ВТОРОГО УРОВНЯ
уточняют характер дефекта,
выявленного тестами первого уровня

Общие правила оценки иммунограмм
- индивидуальность
- комплексность
- значительные (не менее, чем на 20 – 40% от нормы) сдвиги показателей
- соотношение показателей друг с другом


Тесты 2-го уровня
- Бласттрансформация лимфоцитов
- Определение цитотоксичности
- Определение уровня цитокинов
- Определение компонентов комплемента
- Определение субпопуляций лимфоцитов

Особенности противовирусного иммунитета
- На уровне популяции – отсутствие чувствительных к вирусу клеток.
- На уровне организма – β-ингибиторы крови, ко-фактор, фагоцитоз, температура, рН среды, секреты, NK, а/т, Тk и др.
- На уровне клетки – система интерферона и противовирусный белок

- β -ингибиторы – липопротеины, содержатся в крови, моче, секретах, разрушаются при 60 градусах, связываются с вирусами и ингибируют их.
- Ко-фактор (аналог комплемента) – липопротеин, уничтожает вирус, связанный ингибитором

Спасибо за внимание


























































































































