ОБЛАСТНОЕ ГОСУДАРСТВЕННОЕ БЮДЖЕТНОЕ ПРОФЕССИОНАЛЬНОЕ ОБРАЗОВАТЕЛЬНОЕ УЧРЕЖДЕНИЕ
«КИНЕШЕМСКИЙ МЕДИЦИНСКИЙ КОЛЛЕДЖ»
СОГЛАСОВАНО Рассмотрено на заседании ЦМК Зам. директора по УМР: Председатель ЦМК ___________Н.В.Околодкова ______________ Г.Б. Владимирова
«______»___________2023г. «____»__________2023г.
Методическая разработка
практического занятия
Тема: “Физиологические роды”.
ОП. 01 Здоровый человек и его окружение
ПМ. 01 Проведение профилактических мероприятий
МДК 01.01. Здоровый человек и его окружение
Специальность: 31.02.01 «Лечебное дело» повышенный уровень
34.02.01 «Сестринское дело» базовый уровень
Составил преподаватель:
Шигорина Ю.В.
Кинешма 2023г.
Тема: "Физиологические роды"
Тип занятия:
- Практическое занятие.
Место проведения: кабинет доклинической практики.
Количество часов: - 180 минут.
Цели занятия:
1. Учебная:
Студент должен знать:
- течение физиологических родов;
- принципы ведения физиологических родов;
- биомеханизм родов при переднем виде затылочного предлежания;
- признаки отделения плаценты;
- приемы выделения отделившегося последа;
Студент должен уметь:
- проводить санитарную обработку рожениц;
- проводить подготовку роженицы к влагалищному исследованию;
- проводить подсчет и оценку схваток;
- проводить наблюдение за роженицей в предродовой палате;
- проводить обучение рожениц приемам самообезболивания в родах;
- вести первый период родов;
- проводить акушерское пособие в родах;
- вести последовый период;
- проводить осмотр последа;
- определять кровопотерю во время родов;
- проводить осмотр родовых путей после родов;
- производить оценку полученных результатов.
2. Развивающая:
- развитие у студентов клинического мышления;
- развитие умений воспроизводить и осмысливать знания,
- развитие у студентов навыков самостоятельной работы.
3. Воспитательная:
- воспитание необходимых для медицинских работников черт характера: аккуратность, внимательность, дисциплинированность;
- воспитание у студентов чувства гуманизма, коллективизма, дружбы, сотрудничества, добросовестности, профессиональной ответственности и внимательного отношения к пациенту;
- воспитание у студентов чувства ответственности за здоровье человека;
- формирование у студентов навыков общения с пациентами.
4. Зачетные манипуляции:
- подсчет схваток;
- проведение последового периода;
- определение целостности последа
- определение кровопотери;
- осмотр родовых путей после родов.
Межпредметные связи:
- Психология.
- Теория и практика сестринского дела.
- Медицинские услуги новорожденному
Внутрипредметные связи:
- Раздел 2 "Внутриутробный период и период новорожденности".
Оснащение:
- фантом женский торс с беременной маткой;
- фантом новорожденного;
- секундомер;
- термометр, тонометр, фонендоскоп, шпатель;
- тазомер, акушерский стетоскоп;
- кружка Эсмарха, стерильные наконечники;
- два стакана для бритья (лобка и подмышечных впадин), лезвия;
- комплект стерильного белья;
- стерильный корнцанг;
- стерильный материал (марлевые салфетки, ватные шарики);
- жидкое мыло;
- р-р хлоргексидин биклюконат (спиртовой), 70 спирт, слабый раствор марганцево - кислого калия 1:6000;
- стерильный катетер;
- подкладная клеёнка;
- большой лоток для последа и малый для сбора крови;
- пузырь со льдом или груз на низ живота;
- стерильные шприцы и иглы;
- система для внутривенных вливаний;
- история родов форма № 096/у;
- карта новорожденного форма № 097/у.
Дидактический материал:
- претесты с эталонами ответов;
- карточка задание с эталонами ответов;
- алгоритмы выполнения манипуляций.
ХРОНОЛОГИЧЕСКАЯ КАРТА ЗАНЯТИЯ
| № п/п | Этапы занятия | Ориентировочное время |
| Организационный момент | 2 минуты |
| Актуализация опорных знаний | 10 минут |
| Изложение, изучение нового материала по теме | 20 минут |
| Практическая часть: - демонстрационная - самостоятельная работа | 20 минут 70 минут |
| Закрепление изученного материала по теме | 15 минут |
| Контроль практических навыков по теме | 30 минут |
| Оформление дневников | 8 минуты |
| 8. | Подведение итогов занятия | 3 минуты |
| 9. | Домашнее задание | 2 минуты |
Ход практического занятия.
| Действия преподавателя | Действия студентов |
| 1. Организационный момент |
| Преподаватель приветствует студентов, отмечает отсутствующих, проверяет внешний вид студентов и готовность их к занятию. Преподаватель называет тему, план занятия. | Студенты приветствуют преподавателя, приводят в порядок внешний вид, бригадир называет отсутствующих. Затем записывают в дневник тему и план занятия |
| 2. Актуализация опорных знаний |
| Для контроля исходного уровня теоретических знаний преподаватель проводит тестовый контроль знаний. Преподаватель раздает индивидуальные опросные карточки с тестовыми заданиями (приложение 1), определяет время выполнения работы, организует фронтальное обсуждение выполненной работы. Подведение итогов этапа занятия. | Студенты письменно выполняют задание в отведенное время (10 минут), осуществляют взаимоконтроль. Во время фронтального обсуждения выполненной работы студенты отвечают на вопросы преподавателя. |
| 3. Изучение нового материала по теме |
| Преподаватель с помощью плакатов рассказывает о принципах ведения физиологических родов, о признаках отделения плаценты и приемах выделения отделившегося последа, тактику осмотра родовых путей после родов (приложение 2). | Студенты внимательно слушают преподавателя, записывают основные моменты. |
| 4. Практическая часть. Демонстрационная часть. |
| С помощью плакатов, муляжей женского торса с беременной маткой и новорожденного, секундомера демонстрирует технику подсчета и оценки схваток, тактику определения признаков отделения последа и приемы выделения отделившегося последа. Демонстрирует тактику осмотра последа и определения кровопотери во время родов. Выполняет осмотр родовых путей и производить оценку полученных результатов (приложение №3). Демонстрационная часть сопровождается диалогом преподавателя и студентов. | Студенты наблюдают за техникой выполнения манипуляций преподавателем, запоминают, отвечают на вопросы преподавателя.
|
| 4. Практическая часть. Самостоятельная часть. |
| Преподаватель знакомит с порядком самостоятельной работы на занятии. Сообщает план работы студентов (приложение № 4). Преподаватель наблюдает за работой студентов, корректирует деятельность студентов, предлагает осуществлять взаимоконтроль используя алгоритм действий, напоминает об этико - деонтологических принципах общения с пациентами. | Студенты осмысливают информацию, планируют предстоящую работу, разбиваются на пары. Осваивают технику подсчета схваток, ведения последового периода, определения целостности последа, определения кровопотери, осмотра родовых путей после родов. |
| 5. Закрепление изученного материала по теме. |
| Преподаватель предлагает студентам карточки задания для закрепления нового материала приложение № 5. | Студенты отвечают на задания. |
| 6. Контроль практических знаний по теме. |
| Преподаватель контролирует выполнение практических манипуляций по алгоритмам. | Студенты выполняют практические манипуляции под контролем преподавателя (на оценку). |
| 7. Оформление дневников. |
| Преподаватель дает время студентам на оформление дневников. Преподаватель оценивает правильность оформления дневников. | Студенты заполняют дневники и подводят итоги о проделанной работе, т.е. количество выполненных манипуляций. |
| 8. Подведение итогов занятия. |
| Преподаватель делает общие выводы, отмечает степень достижения поставленных целей, оценивает работу каждого студента, выставляет комплексную оценку, при необходимости рекомендует доработать отдельные моменты темы. | Студенты воспринимают информацию, участвуют в анализе допущенных ошибок, осмысливают замечания преподавателя, принимают критику, задают вопросы. |
| 9. Домашнее задание. |
| Преподаватель сообщает тему следующего занятия, указывает определенные вопросы темы, литературу, отвечает на вопросы. | Студенты записывают домашнее задание, осмысливают информацию, задают вопросы. |
Приложение №1
Актуализация опорных знаний
Претесты
Вариант № 1
1. Для предвестников родов характерны:
а) обильные кровянистые выделения
б) регулярные схватки
в) отхождение слизистой пробки из цервикального канала
2. К родовым изгоняющим силам относятся (выбрать несколько вариантов ответа):
а) нерегулярные схватки
б) регулярные сокращения матки – схватки
в) потуги
3. Различают следующие периоды родов (выбрать несколько вариантов ответа) :
а) период раскрытия б) период закрытия
в) послеродовый период г) последовый период д) период изгнания
4. Период раскрытия заканчивается:
а) рождение плода б) полным раскрытием наружного зева шейки матки
в) рождение последа г) появлением регулярных схваток
5. Скорость раскрытия маточного зева у повторнородящих:
а) 1 см в час б) 2 см в час в) 3 см в час
г)0,5 см в час д) 1 см в 2 часа
6. Продолжительность второго периода родов у первородящих в норме длиться: а) 2 ч б) от 30 мин. до 1 ч. в) 3ч д) от 1 до 2ч
7.Оптимальная продолжительность родов у первородящей:
а) 2-3 часа б) 4-5 часов в) 12-16 часов
8. После перинеотомии не рекомендуется присаживаться плотно:
а) 2 дня б) 2 недели в) 2 месяца
9. Послеродовый период в норме длится:
а) 2 месяца б) 1 год в) 1 неделя
10. В течении трех суток после родов лохии:
а) кровянистые б) сукровичные в) слизистые
Приложение №1
Актуализация опорных знаний
Претесты
Вариант № 2
1. К предвестникам родам относятся (выбрать несколько вариантов ответов):
а) появление слизистых выделений из половых путей женщины
б) появление регулярных схваток
в) небольшое опускание дна матки
г) появление нерегулярных схваток
2. Для нормальных регулярных схваток характерны частота и продолжительность соответственно в начале периода раскрытия:
а) через 20 мин по 10-15 секунд б) через 15 мин по 15 секунд
в) через 5 мин по 35 секунд
3. Назовите последовательность периодов родов:
а) период изгнания, период раскрытия, последовый период
б) период раскрытия, период изгнания, послеродовый период
в) последовый период, период раскрытия, период изгнания
г) период раскрытия, период изгнания, последовый период
4. Скорость раскрытия маточного зева у первородящих
а) 1 см в час б) 2 см в час в) 3 см в час
г) 0,5 см в час д) 3 см в 2 часа
5. Последовый период заканчивается:
а) рождение плода б) рождением последа, околоплодных оболочек и пуповины
в) полным раскрытием наружного зева шейки матки
6. Продолжительность первого периода родов у повторнородящей в норме длиться:
а) от 10 до 12 ч б) от 8 до 10 ч в) 3ч д) от 1 до 2ч
7.Оптимальная продолжительность родов у повторнородящей:
а) 2-3 часа б) 4-5 часов в) 10-12 часов
8. Швы с промежности после перинеотомии снимают:
а) на 5 сутки б) на 7 сутки в) на 3 сутки
9. Скорость обратного развития матки после родов:
а) 1 -2 см в сутки б) 5-6 см в сутки в) 3-4 см в сутки
10. Выделения из матки после родов, называются:
а) лохи б) менархе в) бели
Эталоны ответов
Претесты:
| 1 вариант | 2 вариант |
в б, в а, г, д б а | д в в а а | а, в, г а г а б | б в а а а |
Приложение №2
Изучение нового материала
План
Ведение физиологических родов:
- ведение периода раскрытия;
- ведение периода изгнания;
- ведение последового периода.
Ведение физиологических родов.
В нашей стране все роды проводятся в стационарах, где роженице оказывается бесплатная высококвалифицированная акушерская помощь. Роды протекают с участием врача, акушерки и медицинской сестры. Врач акушер-гинеколог проводит роды, исследуя роженицу, выявляет особенности течения беременности, родов, определяет акушерскую тактику, при необходимости производит акушерские операции. Он несет ответственность за исход родов для матери и плода. Акушерки и медицинские сестры — активные помощники врача. Они обеспечивают постоянное наблюдение в течение родов и раннего послеродового периода, осуществляют уход за роженицей и прием родов, обслуживают новорожденного. Благоприятный исход родов для матери и плода во многом зависит от подготовки роженицы к родам в условиях женской консультации, правильной работы акушерского стационара, а также квалификации врачей, акушерок и медицинских сестер, работающих в нем.
Порядок приема и санитарная обработка роженицы
При поступлении в родильный дом роженица оставляет верхнюю одежду в вестибюле и направляется в фильтр. В задачи работников фильтра входит выявление у рожениц заболеваний, сопровождающихся инфицированием или только подозрительных на инфекцию, что является основанием для их госпитализации во второе акушерское (обсервационное) отделение. В обсервационное отделение госпитализируют рожениц при наличии острой и хронической инфекции родовых путей (кольпит, эндометрит и др.), гнойничковых и грибковых заболеваниях кожи, ногтей, волос (фурункулез, пиодермия, экзема, трихофития и др.).
Изоляции во второе акушерское отделение подлежат больные ангиной, гриппом, острыми респираторными заболеваниями, пиелитом, пиелонефритом, а также беременные и роженицы при внутриутробной смерти плода, родильницы с «домашними», «уличными» или «дорожными» родами. Кроме того, во второе акушерское отделение направляют рожениц с температурой 37,5° С и выше при отсутствии других клинических проявлений заболевания.
В последние годы в связи с возрастанием роли внутрибольничной инфекции возникла необходимость усиления санитарно-гигиенических и противоэпидемических мероприятий в родильном доме; в крупных городах выделяются специализированные родильные дома для оказания помощи роженицам с указанными выше заболеваниями.
Здоровые роженицы направляются из фильтра в смотровую первого (физиологического) акушерского отделения. Одежду роженицы складывают в отдельный мешок, где она хранится в специальном помещении до выписки родильницы из стационара.
В смотровой тщательно изучают обменную карту беременной, в которой отражены данные ее обследования в женской консультации, и заполняют историю родов. Роженицу взвешивают, измеряют рост, определяют группу крови, резус-принадлежность, содержание гемоглобина. После этого собирают анамнез — общий и специальный, обращают внимание на телосложение, форму таза, рост и ростовесовой показатель.
В смотровой проводят перкуссию и аускультацию органов грудной клетки, измеряют артериальное давление, подсчитывают пульс. Затем роженицу укладывают на кушетку, покрытую индивидуальной продезинфицированной клеенкой и производят акушерское исследование: измеряют наружные размеры таза - форму и размеры пояснично-крестцового ромба, индекс Соловьева, окружность живота, высоту стояния дна матки. Пользуясь специальными методами наружного акушерского исследования, определяют положение плода в матке, его позицию, предлежание, высоту стояния предлежащей части плода по отношению ко входу в малый таз. Акушерским стетоскопом или ультразвуковым аппаратом «Малыш» выслушивают сердцебиение плода, подсчитывают его частоту, определяют ритм и звучность тонов.
Внутреннее акушерское (влагалищное) исследование в целях профилактики развития послеродовых заболеваний проводят не в приемно-смотровом, а в родильном отделении после санитарной обработки роженицы.
Санитарная обработка роженицы. Вначале роженицу укладывают на кушетку, застланную индивидуальной продезинфицированной клеенкой, под таз подкладывают стерильное индивидуальное судно, наружные половые органы обильно намыливают стерильным раствором жидкого мыла и осторожно, чтобы не поранить кожные покровы, стерильной безопасной бритвой с острым лезвием сбривают волосы с области наружных половых органов. Вначале сбривают волосы на лобке и больших половых губах, затем на промежности и в окружности заднего прохода. Тщательно обмывают наружные половые органы дезинфицирующим раствором. После этого роженице ставят очистительную клизму водой комнатной температуры. Опорожнение кишечника после клизмы в связи с возможностью бурного течения родового акта осуществляется в присутствии медицинского персонала. Затем роженица п
 ринимает душ, пользуясь индивидуальной стерильной мочалкой и жидким мылом. Коротко стригут ногти на руках и ногах, обрабатывают ногтевые ложа 5% спиртовым раствором йода. Роженица надевает стерильную рубашку, косынку, халат и направляется в сопровождении медицинской сестры или акушерки в предродовую палату родильного отделения.
ринимает душ, пользуясь индивидуальной стерильной мочалкой и жидким мылом. Коротко стригут ногти на руках и ногах, обрабатывают ногтевые ложа 5% спиртовым раствором йода. Роженица надевает стерильную рубашку, косынку, халат и направляется в сопровождении медицинской сестры или акушерки в предродовую палату родильного отделения.
При слабовыраженной родовой деятельности роженицу можно направить в родильное отделение на лифте, при выраженной родовой деятельности и особенно в периоде изгнания ее необходимо переправлять на каталке в сопровождении медицинской сестры или акушерки, в связи с опасностью рождения плода во время транспортировки.
Ведение периода раскрытия
Первый период родов — период раскрытия — роженица проводит в кровати в предродовой палате, вставать ей разрешают только при целости вод и при условии фиксации предлежащей части во входе в малый таз. Медицинский персонал должен неотлучно находиться в предродовой, наблюдать за общим состоянием, самочувствием и поведением роженицы в родах, окраской кожных покровов и слизистых оболочек, осведомляться о наличии головной боли, расстройства зрения. Медицинская сестра, акушерка должны тщательно соблюдать правила деонтологии при работе в предродовой: внимательно, чутко относиться к роженице, четко и своевременно выполнять назначения врача, вселять уверенность в благополучный исход родов.
Физиологическое течение родов не должно вызывать беспокойства роженицы. При беспокойном поведении необходимо выяснить его причину. Если оно связано с выраженной болезненностью схваток, необходимо с участием анестезиолога провести обезболивание в родах.
Роды сопровождаются большой затратой энергии, в связи с чем роженица нуждается в регулярном питании. В то же время роженица нередко забывает и даже отказывается от приема пищи. Акушерка (медицинская сестра) должна разъяснить роженице необходимость приема пищи и проследить за тем, чтобы пища была подана своевременно, в горячем виде. В особой диете роженица не нуждается. Обычно назначают легкоусвояемую пищу: бульон, молоко, кашу, кисель, сладкий чай, варенье. В последние годы в связи с широким использованием анестезиологического пособия в родах в некоторых акушерских стационарах рожениц не кормят, опасаясь возникновения рвоты и регургитации рвотных масс в дыхательные пути, что ведет к асфиксии. Отсутствие содержимого в желудке является также необходимым условием при возникновении показаний к производству экстренного хирургического вмешательства в родах.
Акушерка (медицинская сестра), наблюдая за общим состоянием роженицы, каждые 2 ч измеряет артериальное давление, определяет пульс, 2 раза в сутки следит за температурой тела.
В течение всего периода раскрытия наблюдают за характером родовой деятельности. Активность родовой деятельности определяется по продолжительности схватки, ее силе и периодичности. Технически это выполняется следующим образом: акушерка (медицинская сестра) правую руку кладет на переднюю брюшную стенку, стремясь через брюшную стенку определить состояние матки. По секундомеру определяют продолжительность схваток и пауз между ними. Схватка ощущается рукой как уплотнение матки, пауза—как расслабление ее.
Характеристику родовой деятельности можно получить также с помощью использования метода наружной или внутренней гистерографии. По гистерограмме подсчитывают продолжительность, частоту и силу схваток. Особенно тщательный контроль за выраженностью родовой деятельности проводится после излития околоплодных вод в связи с тем, что отсутствие плодного пузыря способствует развитию слабости родовой деятельности и гипоксии плода. Инструментальные методы регистрации сократительной деятельности матки позволяют быстро, объективно диагностировать аномалию родовых сил и своевременно начать терапию этого серьезного осложнения родового акта.
Пользуясь третьим и четвертым приемами наружного акушерского исследования, акушерка (медицинская сестра) уточняет отношение предлежащей части ко входу в малый таз.
Продвижение головки по родовому каналу зависит от выраженности родовой деятельности, степени раскрытия шейки матки, времени излитая околоплодных вод. В первом периоде родов при целом плодном пузыре головка не опускается обычно ниже плоскости входа в малый таз. Основную часть поступательных движений по родовому каналу головка совершает во втором периоде родов — периоде изгнания после полного раскрытия маточного зева и излитая околоплодных вод.
С целью уточнения степени раскрытия маточного зева, высоты стояния предлежащей части, а также характера ее вставления прибегают к влагалищному исследованию. Его производят в специально оборудованной смотровой комнате, расположенной поблизости от предродовой палаты. В целях уменьшения риска развития восходящей инфекции число влагалищных исследований в родах ограничивают двумя. Первое влагалищное исследование производят при поступлении роженицы в предродовую, второе — после из лития околоплодных вод. При патологических родах по особым показаниям прибегают к дополнительным влагалищным исследованиям.
Проведение влагалищного исследования требует строгого соблюдения правил асептики и антисептики, включающих туалет наружных половых органов раствором перманганата калия 1:1000 и их обработку 5% спиртовым раствором йода. Под ягодицы подкладывают стерильную подкладную пеленку. Перед производством влагалищного исследования врач моет руки, как перед производством полостной хирургической операции.
При влагалищном исследовании устанавливают степень зрелости шейки матки и сглаживания ее, раскрытие маточного зева, определяют целость плодного пузыря, предлежащую часть плода и высоту ее стояния по отношению к плоскостям таза, вставление предлежащей части по расположению опознавательных точек (роднички, швы). Кроме того, изучают особенности строения костного таза, измеряют диагональную конъюгату.
При наблюдении за родами в периоде раскрытия путем опроса роженицы и контроля состояния подкладной пеленки отмечают время излития околоплодных вод. Сразу после излития вод производят влагалищное исследование, при котором убеждаются в отсутствии плодного пузыря. При нормальном течении родов околоплодные воды изливаются в конце первого периода; они светлые, прозрачные, не имеют запаха, их количество не превышает 200—300 мл. В ряде случаев околоплодные воды имеют зеленый цвет за счет примеси мекония, что свидетельствует обычно о гипоксии плода, еще реже околоплодные воды могут быть окрашены кровью в связи с преждевременной отслойкой плаценты или начавшимся разрывом матки.
Большое внимание уделяется в первом периоде родов контролю за состоянием плода. Информацию о его состоянии получают при выслушивании сердцебиения плода акушерским стетоскопом, или аппаратом «Малыш», а также путем регистрации электро- и фонокардиограммы плода. При этом учитывают частоту сердцебиения плода, ритм и звучность тонов. В норме частота сердцебиения плода колеблется от 120 до 140 ударов в минуту.
В последние годы появилась возможность проводить длительно одновременный контроль выраженности родовой деятельности и состояния плода. Так, с помощью кардиомонитора одновременно регистрируются сердцебиение плода (тахограмма) и сокращения матки (гистерограмма). Выслушивание сердцебиения плода в первом периоде родов производится каждые 20 мин, а после излития околоплодных вод — каждые 5—10 мин.
Если акушерка (медицинская сестра) замечает изменения сердцебиения плода, то она должна немедленно сообщить об этом врачу. Может измениться ритм сердцебиения плода, вместо постоянного устойчивого ритм начинает меняться, то урежаясь до 90—100 ударов в минуту, то учащаясь до 140—150 в минуту. Нередко изменения ритма сочетаются с изменениями его звучности. Сердцебиение плода становится глухим или, напротив, чрезмерно звучным. Изменения ритма и звучности сердцебиения плода являются наиболее типичными проявлениями гипоксии (кислородной недостаточности) плода. Дополнительным проявлением гипоксии плода является увеличение его двигательной активности, роженица при этом отмечает бурное шевеление плода или, напротив, ослабленное (тихое) шевеление. В связи с этим акушерка (медицинская сестра) должна постоянно осведомляться у роженицы о ее ощущениях.
Если врач подтверждает возникновение гипоксии плода, медицинская сестра (акушерка) тщательно выполняет его назначения (ингаляция кислорода, введение в вену 40 мл 40% раствора глюкозы, 4 мл 5% раствора аскорбиновой кислоты, 100 мл кокарбоксилазы, 4 мл 1% раствора сигетина), что способствует обычно улучшению состояния плода.
Немаловажное значение для нормального течения родового акта имеет функция мочевого пузыря. Роженице рекомендуется опорожнять мочевой пузырь каждые 2—3 ч. Переполнение мочевого пузыря оказывает неблагоприятное, ослабляющее влияние на родовую деятельность. Если роженица не может опорожнить мочевой пузырь самостоятельно, прибегают к его катетеризации. Катетеризация мочевого пузыря у рожениц может быть затруднительной вследствие отека уретры или низкого расположения головки плода. Не следует проводить эту процедуру с усилием, катетер должен легко, без, затруднений проходить уретру.
Моча обычно бывает прозрачной, соломенно-желтого цвета. При отсутствии переполнения мочевого пузыря количество мочи не превышает 150—200 мл. При необходимости ее направляют для исследования в лабораторию.
С неменьшей тщательностью необходимо наблюдать в первом периоде родов за функцией кишечника. Обычно кишечник опорожняют с помощью очистительной клизмы при поступлении роженицы в родильный дом. В последующем, если в течение 12 ч не было дефекации, ставят очистительную клизму повторно.
С целью профилактики восходящей инфекции следят за чистотой наружных половых органов роженицы, каждые 6 ч проводят их туалет раствором перманганата калия 1:1000. Кроме того, туалет наружных половых органов осуществляют перед производством влагалищного исследования с последующей сменой стерильной подкладной пеленки.
При полном открытии маточного зева и опускании головки плода в полость малого таза роженицу переводят в родовой зал, где продолжают наблюдение и помощь при родах в периоде изгнания.
Ведение периода изгнания
В периоде изгнания роженица затрачивает значительно больше энергии и сил, чем в первом периоде родов. Потуги роженицы в периоде изгнания сравнивают с тяжелой физической нагрузкой. При этом наибольшее напряжение испытывают сердечно-сосудистая, дыхательная, мышечная и нервная системы. У рожениц с заболеваниями сердечно-сосудистой системы в периоде изгнания возникает опасность нарастания сердечной недостаточности, у больных поздним токсикозом может резко повыситься артериальное давление и даже развиться преэклампсия и эклампсия. В связи с этим контроль за состоянием важнейших органов и систем в этом периоде родов должен быть особенно тщательным.
В родовом зале роженицу укладывают на родовую кровать, головной конец кровати приподнимают, создавая тем самым возвышенное положение головы и плечевого пояса. Роженица сгибает ноги в тазобедренном и коленном суставах; ступни ног располагают в специальных подставках таким образом, чтобы во время потуги она могла упираться в них ногами. Руками роженица захватывает края кровати, после чего она может развить достаточную силу во время потуги.
До перекладывания с каталки на родовую кровать роженице дают стерильную рубашку, косынку, на ноги надевают стерильные бахилы, под ягодицы подкладывают стерильную подкладную пеленку. Возвышенное положение роженицы на рахмановской кровати с фиксированными руками и ногами облегчает потуги, способствует правильному прохождению предлежащей части плода через родовой канал. Кроме того, такое положение роженицы позволяет наблюдать за состоянием наружных половых органов и создает условия для оказания акушерского пособия в родах.
В течение всего периода изгнания около роженицы должны находиться врач и акушерка (медицинская сестра).
В периоде изгнания наблюдают за общим состоянием роженицы, окраской кожных покровов и слизистых оболочек, регулярно следят за пульсом, артериальным давлением; осведомляются о самочувствии роженицы, учитывая возможность появления чувства нехватки воздуха, головной боли, расстройства зрения и др. Тщательно контролируют характер родовой деятельности, определяя частоту, силу и продолжительность потуг, обращают внимание на состояние нижнего маточного сегмента (истончение, болезненность), высоту стояния контракционного кольца.
Повторными наружными исследованиями контролируют продвижение предлежащей части по родовому каналу. Третьим и четвертым приемами наружного акушерского исследования и данными влагалищного исследования можно выяснить отношение головки к плоскостям малого таза.
При нормальном течении родов головка последовательно, не задерживаясь, проходит все плоскости малого таза. Если возникает длительное стояние головки в одной из плоскостей таза, то это указывает или на развитие вторичной слабости родовой деятельности, или на наличие несоответствия размеров таза и головки плода (узкий таз, разгибательное предлежание плода, крупный плод и др.).
Кроме наблюдения за общим состоянием роженицы, уровнем артериального давления, частотой пульса, выраженностью родовой деятельности, продвижением плода по родовому каналу, необходим контроль за состоянием плода. После каждой потуги определяют сердцебиение плода, обращая внимание на его частоту, звучность, ритм.
Большое значение в периоде изгнания придают наблюдению за состоянием наружных половых органов. Отек малых и больших половых губ свидетельствует о сдавлении мягких тканей родовых путей, чаще всего при наличии узкого таза. Появление кровянистых выделений из половых путей указывает на начавшийся разрыв мягких тканей (влагалище, промежность) или на преждевременную отслойку нормально расположенной плаценты. Подтекание околоплодных вод, окрашенных меконием, указывает на гипоксию плода, примесь к околоплодным водам гноя - на инфицирование родовых путей и т. д.
Во время прорезывания головки плода мышцы и фасции тазового дна подвергаются выраженному перерастяжению, особенно область промежности. Головка плода в процессе прорезывания подвергается сдавлению со стороны родового канала. Специальными приемами, совокупность которых носит название акушерского пособия в родах, акушерка осуществляет защиту промежности от повреждений и бережно выводит плод из родовых путей. Перед оказанием акушерского пособия в родах она надевает стерильный халат, длинный передник из медицинской клеенки, моет руки, как перед хирургической операцией, рот и нос закрывает стерильной маской.
Наружные половые органы роженицы, внутреннюю поверхность бедер обрабатывают 5% спиртовым раствором йода, область анального отверстия закрывают стерильной марлей, под ягодицы подкладывают стерильную пеленку.
Акушерское пособие в родах.
Акушерка, принимающая роды:
а) производит защиту промежности от повреждений,
б) бережно выводит плод из родовых путей, охраняя его от неблагоприятных воздействий.
Для выполнения этих задач необходимо соблюдение следующих условий.
Прорезывающаяся головка должна продвигаться медленно и постепенно. Постепенное прорезывание головки способствует растяжению тканей промежности без нанесения повреждений.
Головка должна прорезываться своим наименьшим размером. Чем меньшей окружностью прорезывается головка через вульварное кольцо, тем меньше она растягивает промежность.
Акушерка стоит справа от роженицы и начинает оказывать пособие с самого начала прорезывания головки (во время врезывания всякие манипуляции излишни):
а) сдерживает чрезмерно быстрое продвижение головки, способствуя постепенному прорезыванию ее,
б) предупреждает преждевременное разгибание головки. Задерживая преждевременное разгибание головки, акушерка способствует прорезыванию ее в согнутом состоянии. В согнутом состоянии головка прорезывается наименьшей окружностью, несогнутая головка прорезывается большей окружностью, что сопровождается более значительным растяжением тканей.
Технически указанные требования выполняются следующим образом.
1. Регулирование продвижения прорезывающейся головки.
Три пальца правой руки располагают на прорезывающейся головке. Касаясь головки мякотью пальцев, акушерка во время потуги задерживает быстрое продвижение головки и предупреждает ее преждевременное разгибание. Если при сильных потугах правая рука не может задержать быстро продвигающуюся головку, то помогают левой рукой. Для этого кисть левой руки располагают на лобке, ладонной поверхностью концевых фаланг пальцев осторожно надавливают на головку, сгибая ее в сторону промежности и сдерживая ее стремительное продвижение. Многие акушерки располагают ладонную поверхность правой руки на промежности и поддерживают ее. Однако лучше, если руки акушерки промежности не касаются. Надавливание на промежность ведет к нарушению кровообращения и способствует возникновению разрыва.
В паузах между потугами пальцы левой руки остаются на головке, а правая рука устраняет растяжение тканей в заднебоковых отделах вульварного кольца. Акушерка производит так называемый заем тканей. Для этого в паузах между потугами ткань клитора и малых половых губ спускают с рождающегося затылка; менее растянутые ткани переднего отдела вульварного кольца сводят по возможности кзади, в сторону промежности, чем устраняется новая потуга, заем тканей прекращают и вновь задерживают быстрое прорезывание и преждевременное разгибание головки.
2.Выведение головки.
Когда затылок родится и область подзатылочной ямки (точка фиксации) упирается в нижний край симфиза, роженице запрещают тужиться. С этого момента и до выведения всей головки роженица дышит ртом, руки сложены на груди. Ритмичное глубокое дыхание (без задержки) через рот помогает преодолеть потугу.
После рождения затылочного бугра освобождают теменные бугры, осторожно сводя с них боковые края вульварного кольца. После этого головку захватывают всей левой рукой и постепенно, осторожно ее разгибают; во время разгибания правой рукой сводят с головки ткани промежности. При постепенном разгибании над промежностью сначала показывается лоб, потом личико и подбородок.
После рождения головки проверяют, нет ли обвитая пуповины вокруг шеи плода. Если обвитие имеется, то петлю пуповины осторожно натягивают и снимают с шеи через головку. Если пуповину с шеи снять не удается, то ее прорезают между двумя зажимами.
3.Освобождение плечевого пояса.
Родившаяся головка поворачивается личиком к правому или левому бедру матери (в зависимости от позиции). Если наружный поворот головки задерживается, то роженице предлагают потужиться: во время потуги происходит внутренний поворот плечиков и наружный поворот головки; плечики встают в прямой размер таза и прощупываются через вульварное кольцо. Прорезывание плечиков требует особого внимания акушерки потому, что при этом происходит значительное растяжение мягких тканей и может наступить разрыв промежности.
При прорезывании плечевого пояса оказывается следующая помощь. Самостоятельно прорезавшееся переднее плечико прижимают к лобковой дуге и после этого осторожно сводят промежность с заднего плечика.
Если самостоятельное прорезывание плечевого пояса задерживается, то разрешается следующий прием.
Головку захватывают обеими руками таким образом, чтобы ладони легли на область ушей (концы пальцев не должны касаться шеи плода потому, что при этом возникает опасность сдавливания сосудов и нервов). Затем головку осторожно оттягивают книзу до тех пор, пока переднее плечико не подойдет под лобковую дугу. После этого головку приподнимают кпереди, и над промежностью выкатывается заднее плечико.
Вывести заднее плечико можно и следующим приемом: головку захватывают левой рукой и отводят кверху, правой рукой спускают с плечика ткани промежности. Если этими приемами вывести плечики не удается, вводят указательный палец со стороны спинки в подмышечную впадину переднего плечика; роженице предлагают тужиться и в это время потягивают за плечико до тех пор, пока оно не подойдет под лобковую дугу. После этого освобождают заднее плечико.
4. После рождения плечевого пояса обеими руками осторожно обхватывают грудную клетку плода и направляют туловище кверху; при этом рождение нижней части туловища происходит без затруднений.
Ведение последового периода
В течение третьего периода родов происходит отделение плаценты от стенки матки и рождение последа (плаценты с пуповиной и оболочками). Начинается он сразу после рождения ребенка. Поэтому внимание ведущего роды должно быть направлено как на новорожденного ребенка (первая помощь), так и на мать, поскольку этот период всегда сопровождается кровопотерей. Необходим тщательный учет объема кровопотери. Она может быть физиологической (до 350 мл), допустимой, или пограничной (до 0,5% массы женщины, 400 - 500 мл), и патологической (свыше 400 - 500 мл). Цель ведения родов в последовом периоде - не допустить кровопотери выше физиологического объема.
При физиологическом течении последового периода состояние роженицы хорошее, пульс полный, ритмичный, артериальное давление нормальное. Изменение самочувствия (вялость, головокружение), побледнение кожи и слизистых, учащение пульса, снижение артериального давления свидетельствуют обычно о кровопотере и требуют принятия срочных мер.
Переполнение мочевого пузыря тормозит послеродовые схватки и нарушает процесс отслойки и изгнания последа. Поэтому в последовом периоде надо следить за состоянием мочевого пузыря и не допускать его переполнения.
К настоящему времени сложилась выжидательно-активная тактика ведения последового периода. При нормальных родах необходимо дождаться самостоятельного отделения плаценты, что происходит в течение 30 мин (в большинстве случаев за 5 -15 мин).
Попытки ускорить процесс изгнания последа путем массажа матки, потягивания за пуповину не допустимы, так как нарушают физиологический процесс отслойки плаценты от стенки матки, изменяют ритм ее сокращений и лишь способствуют усилению кровотечения.
Для определения отделения плаценты от стенок матки нужно руководствоваться следующими признаками.
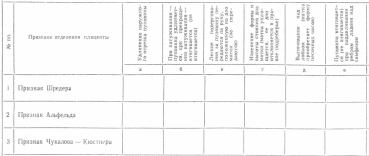
1. Признак Шредера (изменение формы и высоты стояния дна матки): после рождения плода дно сократившейся матки находится ближе к пупку, матка округлой формы; после отделения плаценты дно матки поднимается кверху, достигая края реберной дуги (чаще правой), форма матки продолговатая; после рождения последа матка вновь приобретает округлую форму, дно ее находится на середине расстояния между лоном и пупком.
2. Признак Кюстнера - Чукалова: при надавливании рукой над лоном при неотделившейся плаценте пуповина втягивается внутрь, при отделившейся - остается на месте.
3. Признак Альфельда (удлинение наружного отрезка пуповины): если плацента отделилась, наружный отрезок пуповины удлиняется, что определяется по зажиму (марлевой тесемке), наложенному сразу после рождения плода.
4. Появление выпячивания над симфизом. Когда отделившаяся плацента опускается в тонкостенный нижний сегмент матки, передняя стенка этого сегмента вместе с брюшной стенкой приподнимается и образуется выпячивание над симфизом.
Об отделении плаценты обычно судят не по одному, а по совокупности описанных признаков.
После отделения плаценты в течение 1-2 потуг происходит ее рождение вместе с оболочками и пуповиной. В этот момент плацента удерживается руками для полного выделения оболочек. Родившийся послед осматривается: определяется целостность плаценты и оболочек, поочередно материнской (дольки) и плодовой (отхождение пуповины и целостность сосудов) ее сторон, наличие по краям плаценты оборванных сосудов, свидетельствующих о том, что добавочные дольки могли остаться в матке. Обнаружение дефектов в плаценте или даже подозрение на это указывает на возможность оставления кусочков плаценты в матке, что потребует принятия срочных мер (ручное или инструментальное обследование полости матки), поскольку приводит к нарушениям сократительной деятельности матки и маточным кровотечениям.
В ряде случаев отделившаяся плацента остается в матке, т. е. не происходит ее своевременного рождения. В таких ситуациях при подтверждении с помощью изложенных выше признаков факта отделения плаценты применяются методы, способствующие рождению последа после опорожнения мочевого пузыря.
Методы наружного выделения отделившегося последа:
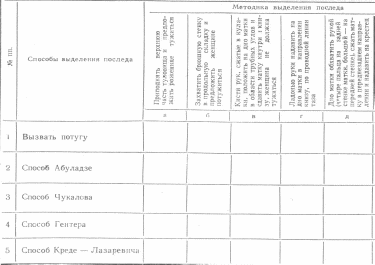
1) Способ Амбуладзе (после опорожнения мочевого пузыря производят бережный массаж матки с целью сокращения). Затем, обеими руками берут брюшную стенку в продольную складку и предлагают женщине потужиться. Отделившийся плод рождается;
2) Способ Гентера. Акушерка становится сбоку от роженицы, лицом к ее ногам, кисти рук сжатые в кулак кладет тыльной поверхностью основных фаланг на дно матки и постепенно надавливает по направлению книзу и кнутри (роженица при этом не должна тужиться.
3) способ Креде-Лазаревича. Приводят дно матки в срединное положение. Легким массажем стараются вызвать сокращение матки, встают слева от роженицы (лицом к ее ногам) дно матки обхватывают таким образом, чтобы большой палец находился на передней стенке матки, ладонь на дне, в 4 пальца - на задней поверхности матки. Производят выжимание последа.
Обычно послед рождается сразу полностью. При приращении плаценты к стенкам матки производится ручное отделение плаценты или оперативное вмешательство.
При отрицательных признаках отделения плаценты и скудной кровопотере ожидают 20-30 мин и проводят операцию ручного отделения плаценты и удаления последа. К этой же операции приступают при кровотечении более 300 мл. при ухудшении состояния роженицы, при дополнительных покаяниях.
При высоком риске маточных кровотечений применяются методы их профилактики. После рождения последа и его обследования кладут холод (пузырь со льдом) на низ живота, производят осмотр родовых путей в зеркалах и ушивание разрывов мягких тканей.
Осмотр родовых путей после родов.
После рождения последа необходимо произвести осмотр родовых путей на наличие разрывов, так как все незашитые разрывы мягких тканей родовых путей являются входными воротами для инфекции. Разрывы промежности, кроме того, способствуют опущению и выпадению половых органов. Разрывы шейки матки способствуют возникновению выворота шейки матки, хронического эндоцервицита, эрозий. Все эти патологические процессы могут создать условия для возникновения рака шейки матки. Поэтому разрывы промежности, стенок влагалища и шейки необходимо тщательно зашить непосредственно после родов. Зашивание разрывов мягких тканей родовых путей является профилактикой послеродовых инфекционных заболеваний, опущения половых органов и других гинекологических заболеваний.
Технически указанные требования выполняются следующим образом.
Внутреннюю поверхность бедер, наружные половые органы обрабатывают 5% спиртовым раствором йода, под ягодицы родильницы подкладывают стерильную пеленку. Врач и акушерка (медицинская сестра) моют руки, как перед хирургической операцией. Вначале осматривают промежность, малые половые губы и клитор, затем приступают к осмотру влагалища и шейки матки. С этой целью обнажают шейку матки при помощи зеркал (зеркало удерживает акушерка (медицинская сестра), фиксируют шейку матки окончатыми зажимами и последовательно осматривают шейку матки по всей окружности. При обнаружении разрывов шейки матки или влагалища их зашивают. Затем зеркало удаляют и осуществляют восстановление целости нарушенных тканей промежности и малых половых губ.
Линию швов смазывают 5% спиртовым раствором йода. С целью обезболивания при зашивании разрывов шейки матки, влагалища, промежности и малых половых губ может быть использована местная инфильтрационная анестезия, пудендальная анестезия, ингаляция закисно-кислородной смеси, а также внутривенное введение сомбревина, и др.
Первые 2 ч после родов родильница должна оставаться в родильном отделении под тщательным наблюдением дежурного врача в связи с возможностью возникновения гипотонического кровотечения в раннем послеродовом периоде.
При нормальном течении раннего послеродового периода через 2 ч после родов родильницу переводят в послеродовое отделение. Перед переводом родильницы акушерка (медицинская сестра) производит туалет наружных половых органов, опорожняет мочевой пузырь с помощью катетера, меняет стерильную подкладную пеленку, стерильную рубашку, измеряет артериальное давление, температуру тела. Затем родильницу осматривает врач, отмечает общее состояние, частоту пульса, тонус матки и выраженность кровянистых выделений из половых путей.
Все сведения заносятся в историю родов.
Приложение №3
4. Практическая работа
ПРОВЕДЕНИЕ САНИТАРНОЙ ОБРАБОТКИ ПОСТУПАЮЩИХ
Цель манипуляции:
Заключается в том, чтобы провести сан. обработку женщин, поступающих в стационар.
Показания: все женщины, поступающие в род.дом проходят санитарную обработку в полном или частичном объеме в зависимости от состояния.
Противопоказания
Тяжелое состояние женщины
а) тяжелые формы позднего гестоза:
- нефропатия 3 степени;
- проэклампсия;
- эклампсия;
б) кровотечение различного характера;
в) конец 2 периода родов.
Подготовка оборудования и инструментов:
1. Термометр, тонометр, фонендоскоп, шпатель, тазомер, акушерский стетоскоп.
2. отрегулировать весы и ростомер.
3. Кружка Эсмарха, наконечники.
4. Два стакана для бритья (лобка и подмышечных впадин), лезвия.
5. Комплект стерильного белья.
Подготовка беременной:
Раздеть женщину
Техника выполнения:
1. Осмотр на педикулез.
2. Попросить женщину сесть на стул. Измерить температуру, АД, посмотреть зев.
3. Попросить женщину встать на весы. Измерить вес, рост.
4. Попросить женщину лечь на кушетку, определить положение плода, позицию, вид. Выслушать сердцебиение плода.
5. Проводить женщину в смотровую комнату.
6. На кушетку расстелить пеленку. Женщина ложится на левый бок для постановки клизмы. Наполнить кружку Эсмарха водой, смазать наконечник вазелином. Заводим наконечник в заднепроходное отверстие по направлению к пупку на 7 - 8 см. Открываем кран и выпускаем воду. Оставив на дне кружки немного воды, чтобы не попал в кишечник воздух, закрываем кран, извлекаем наконечник. женщина идет в туалет выхаживаться.
7. Смазываем подмышечные впадины жидким мылом и сбриваем волосяной покров. Затем - лобок, другим станком.
8. Женщина принимает душ.
9. Надеваем стерильное белье.
10. В сопровождении акушерки женщина идет в отделение.
Возможные осложнения:
1. Занесение инфекции.
2. Ранение кожи наружных половых органов бритвой.
3. Ожог слизистой прямой кишки.
4. Ранение слизистой прямой кишки наконечником.
5. Ожог кожи, если температура воды превышает 45.
Профилактика:
1. Соблюдение правил асептики и антисептики.
2. Лезвие должно быть острое, одноразовое. Брить нужно. чтобы не поранить женщину.
3. Вода для клизмы не должна быть горячей, перед процедурой не забыть проверить температуру.
4. Перед постановкой клизмы проверить не разбит ли наконечник.
5. Вода для душа должна быть теплая. Наблюдение за состоянием женщины.
Последующий уход: не требуется.
Подсчет и оценка схваток.
Цель манипуляции: оценка течения родов, определение сократительной деятельности матки.
Показания: первый период родов.
Противопоказания: тяжелое состояние женщины (преэклампсия, эклампсия).
Подготовка инструментов: секундомер, кушетка, индивидуальная пеленка.
Подготовка женщины: уложить женщину на кушетку в положении на "спине" с вытянутыми или согнутыми ногами.
Техника выполнения:
1. Объяснить беременной цель, необходимость и ход выполнения манипуляции, получить ее согласие.
2. Уложить женщину на кровати в положении на «спине» с вытянутыми или согнутыми ногами.
3. Сесть справа от беременной. Положить правую руку на область дна матки. В левую руку взять секундомер.
4. Заметить по секундомеру начало напряжения матки и время ее полного расслабления (это продолжительность схватки). Оценить силу схватки (сильные, умеренные, слабые).
5. Не снимая руки с матки, отметить продолжительность паузы до следующего напряжения матки (это пауза между схватками).
6. Продолжительность схваток определять в течение 3 – 4 схваток подряд, отметив интервал между схватками.
7. Занести полученные данные в историю родов или передать врачу.
Последующий уход: не требуется.
ПОДГОТОВКА РОЖЕНИЦ К ВЛАГАЛИЩНОМУ ИССЛЕДОВАНИЮ
Цель манипуляции:
Определение состояния влагалища (ширина просвета, стеноз) и шейки матки (укорочена, сглажена), степень открытия и характер краев зева (толстые, тонкие, растяжимые, ригидные), состояние плодного пузыря (нарушен или нет, напряженный, вялый), предлежащую часть и ее отношение к плоскости таза, прощупывание опознавательных точек на предлежащей части, исследуют внутреннюю поверхность костей таза, измеряют диагональную конъюгату, если мыс достижим.
Показания: - при поступлении на роды;
- после отхождения околоплодных вод;
- затяжной период изгнания;
- неясное положение и предлежание плода;
- кровянистые выделения из родовых путей;
- асфиксия плода.
Противопоказания: тяжелое состояние роженицы (преэклампсия, эклапсия), угрожающее жизни матери и плоду.
Подготовка инструментов:
Обработка рук акушерки одним из способов, стерильные перчатки.
Подготовка беременной: Туалет наружных половых органов
Техника выполнения:
Роженица лежит на спине, ноги согнуты в коленных и тазобедренных суставах и раздвинуты. Большим указательным пальцем левой руки раздвигают большие и малые половые губы, производят осмотр половой щели, входа во влагалище, промежности, уретры. Затем, осторожно вводят во влагалище указательный и средний палец правой руки (большой палец отведен кверху, безымянный и мизинец прижаты к ладони) и проводят дальнейшее исследование.
Возможные осложнения: Возможность занесения патогенных микробов в родовые пути.
Профилактика: соблюдение правил асептики и антисептики.
Последующий уход: не требуется.
ПОДГОТОВКА РОЖЕНИЦЫ К РОДАМ
Цель манипуляции:
Обеззараживание и профилактика инфекций.
Показания: подготовка роженицы к родам.
Противопоказания: нет.
Подготовка инструментов:
Необходимо иметь:
Корнцанг, бритву с лезвием, 2% раствор йода, 40 спирт, стерильный материал, кружку Эсмарха, наконечник, жидкое мыло, лоток, бахилы, косынку, чистую рубашку, слабый раствор марганцево - кислого калия 1 : 6000.
Техника выполнения:
Еще в приемном отделении женщине сбривают волосы с наружных половых органов, ставят очистительную клизму. Она принимает гигиенический душ, после чего одевают чистую рубашку. Молочные железы обрабатывают раствором бриллиантовой зелени, а ногтевые фаланги рук и ног - раствором йода. Окончательную подготовку к родам акушерка производит уже в родовой. Женщина лежит на родовом столе. На ноги ей одевают бахилы, а на голову косынку.
Наружные половые органы обрабатывают раствором марганцево - кислого калия в следующей последовательности: внутреннюю поверхность бедер, лобок, половые губы, седалищную и анальную области, затем высушивают стерильной марлей и смазывают 2% раствором йода, анальную область закрывают стерильной салфеткой.
Возможные осложнения: У женщины может быть индивидуальная непереносимость йода В этом случае его следует заменить спиртовым раствором хлоргексидина.
Профилактика: необходимо выяснить у женщины не было ли аллергических реакций.
Последующий уход: не требуется.
ПРОВЕДЕНИЕ ПОСЛЕДОВОГО ПЕРИОДА
Цель манипуляции:
Правильное проведение последового периода с целью профилактики осложнений в родах.
Показания: У всех рожениц.
Противопоказания: Массивное кровотечение сразу после рождения плода не дает вести последовый период строго выжидательно.
Подготовка оборудования и инструментов:
1. Стерильный катетер.
2. Обжигание большого лотка для последа и малого - для женщины (крови).
3. Пузырь со льдом или груз на низ живота.
4. Стерильный шприц и иглы.
5. Заряженная система.
Подготовка беременной:
1. Измерение АД, пульса.
2. Выведение мочи.
Техника выполнения:
Последовый период ведется строго выжидательно:
1. После рождения плода на пуповину накладывается зажим на уровне половой щели.
2. Смотрят признаки отделения плаценты:
а) измерение формы и высоты стояния дня матки (признак Шредера);
б) удлинение наружного отрезка пуповины (признак Альфельда);
в) появление выпячивания над симфизом;
г) признак Костнера - Чукалова (если надавить ребром кисти) на надлобковую область, то пуповина при неотделившейся плаценте втягивается во влагалище, при отделившейся плаценте пуповина не втягивается.
3. Просим женщину потужиться.
4. Если рождение последа задерживается, то принимают меры к ее выделению:
а) способ Амбуладзе (после опорожнения мочевого пузыря производят бережный массаж матки с целью сокращения). Затем, обеими руками берут брюшную стенку в продольную складку и предлагают женщине потужиться. Отделившийся плод рождается;
б) способ Гентера (опорожняют мочевой пузырь).
Акушерка становится сбоку от роженицы, лицом к ее ногам, кисти рук сжатые в кулак кладет тыльной поверхностью основных фаланг на дно матки и постепенно надавливает по направлению книзу и кнутри (роженица при этом не должна тужиться.
в) способ Креде- Лазаревича (опорожняют мочевой пузырь. Приводят дно матки в срединное положение. Легким массажем стараются вызвать сокращение матки, встают слева от роженицы (лицом к ее ногам) дно матки обхватывают таким образом, чтобы большой палец находился на передней стенке матки, ладонь на дне, в 4 пальца - на задней поверхности матки. Производят выжимание последа.
5. Осмотреть послед (материнскую и плодовую сторону, дольки, оболочки).
5. Измерить кровопотерю женщины.
Осложнения и их профилактика:
1. Кровотечение. Ввести метилэргометрин.
2. Если послед сам выделиться не может даже после применения метода отделения и выделения последа - применяют ручное отделение последа.
3. Если есть дефект последа, то производят ручной контроль полости матки.
Последующий уход: не требуется.
ОПРЕДЕЛЕНИЕ ЦЕЛОСТНОСТИ ПОСЛЕДА
Цель манипуляции:
Убедиться в целостности последа и его оболочек.
Показания: Послед осматривается у всех родивших женщин.
Противопоказания: нет.
Техника выполнения:
Плаценту раскладывают на гладком подносе или на ладонях материнской поверхностью вверх и внимательно осматривают всю плаценту, одну дольку за другой. Необходимо тщательно осмотреть края плаценты; края целой плаценты гладкие и не имеют отходящих от них оборванных сосудов.
После осмотра плаценты переходят к осмотру оболочек. Для этого переворачивают плаценту материнской стороной вниз, а плодовой кверху. Края разрыва оболочек берут пальцами и расправляют оболочки, стараясь восстановить яйцевую камеру, в которой находится плод вместе с водами. При этом обращают внимание на целостность водной и ворсистой оболочек и выясняют место разрыва их, что позволяет в известной степени судить о месте прикрепления плаценты к стенке. Чем ближе от края плаценты находится место разрыва оболочек в родах, тем ниже прикреплена плацента к стенке матки.
Осложнения:
Задержка частей плаценты в полости матки может вызвать кровотечение, а также способствует развитию септических заболеваний.
Профилактика: правильное поведение последового периода.
Последующий уход: за женщиной необходимо наблюдать не только в ранний, но и в поздний послеродовый период.
Приложение № 4
Самостоятельная работа
Студенты под контролем преподавателя и с помощью алгоритмов выполняют практические манипуляции:
Подсчет схваток;
Проведение последового периода;
Определение целостности последа
Определение кровопотери;
Осмотр родовых путей.
Приложение №5
5. Закрепление полученных знаний
Карточка-задание:
Задание № 1
Изучите таблицу. Выберите и отметьте знаком "+" продолжительность периодов родов, изгоняющие родовые силы и что происходит в каждом периоде родов.
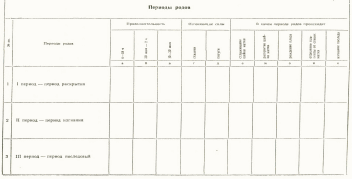
Задание № 2
Изучите таблицу. Выберите и отметьте знаком "+" расположение головки плода в различные моменты биомеханизма родов.
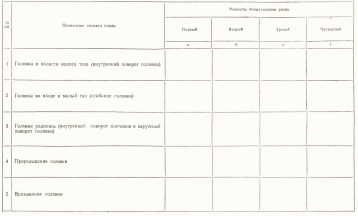
Задание № 3
Изучите таблицу. Выберите и отметьте знаком "+" технику определения признаков отделения последа.
Задание № 4
Изучите таблицу. Выберите и отметьте знаком "+" методику выделения отделившегося последа соответственно способам.
Эталоны ответов
К карточкам – заданиям
Задание № 1
1 – а, г, е, ж; 2 – б, г, д, з; 3 – в, д, и, к
Задание № 2
1 – б; 2 – а; 3 – г; 4 – в; 5 – в
Задание № 3
1 – г; 2 – а; 3 – е
Задание № 4
1 – а; 2 – б; 3 – нет 4 – в; 5 – д
такого способа;
6. Контроль полученных знаний
Студенты выполняют практические манипуляции под контролем преподавателя (на оценку):
- подсчет схваток;
- проведение последового периода;
- определение целостности последа;
- определение кровопотери;
- осмотр родовых путей.
7. Оформление дневников
Студенты оформляют дневники, в которых отмечают свою практическую деятельность.
Подводят итоги выполненных практических манипуляций.
8. Подведение итогов практического занятия
Преподаватель подводит итоги занятия. Указывает на сделанные ошибки при выполнении манипуляций. Делает выводы и выставляет оценки.
9. Домашнее задание
Литература:
- Д.А. Крюкова. Здоровый человек и его окружение: учебное пособие/ Д.А. Крюкова, Л.А. Лысак, О.В. Фурса; под ред. Б.В. Кабарухина. – Издание 3-е. – Ростов н/Дону: Феникс, 2017. Страницы 274-282.







 ринимает душ, пользуясь индивидуальной стерильной мочалкой и жидким мылом. Коротко стригут ногти на руках и ногах, обрабатывают ногтевые ложа 5% спиртовым раствором йода. Роженица надевает стерильную рубашку, косынку, халат и направляется в сопровождении медицинской сестры или акушерки в предродовую палату родильного отделения.
ринимает душ, пользуясь индивидуальной стерильной мочалкой и жидким мылом. Коротко стригут ногти на руках и ногах, обрабатывают ногтевые ложа 5% спиртовым раствором йода. Роженица надевает стерильную рубашку, косынку, халат и направляется в сопровождении медицинской сестры или акушерки в предродовую палату родильного отделения.





















