Подходы к диагностике и лечению внутриутробных инфекций плода и новорожденного .
Актуальность проблемы. Охрана здоровья детей как неотъемлемая составляющая государственной системы материнства и детства является приоритетной задачей здравоохранения Российской Федерации. Демографическая ситуация и сегодня, и в будущем в России во многом зависит от числа рождающихся в стране детей и состояния их здоровья. На начало 2011 г. численность постоянного населения Российской Федерации, по предварительным итогам Всероссийской переписи, составила 142,9 млн человек, при этом, за 2010 г. она уменьшилась на 48,3 тыс. человек, или на 0,03% (www.gks.ru). К сожалению, эта тенденция сохраняется за счет роста смертности населения и недостаточно интенсивного увеличения рождаемости.
Среди основных демографических показателей важнейшее место занимает младенческая смертность. За последние десятилетия в нашей стране этот показатель удалось существенно снизить (с 22,1‰ в 1980 г. до 7,6‰ в 2010 г.), тем не менее, он остается более высоким, чем в развитых странах Европы. Важно отметить, что в структуре причин младенческой смертности ведущее место занимают отдельные состояния, возникающие в перинатальном периоде, треть из которых приходится на специфичные для перинатального периода инфекционные болезни (www.gks.ru, 2010).
Общая заболеваемость новорожденных в России в течение последних десятилетий характеризуется прогрессивным устойчивым ростом – с 173,7‰ в 1991 г. до 399,4‰ в 2008 г. Заболеваемость недоношенных детей за этот же промежуток времени увеличилась в 1,6 раз (с 619,4‰ до 978,1‰).
В рамках реализации приоритетного национального Проекта «Здоровье» значительное внимание уделяется совершенствованию службы родовспоможения, повышению качества диагностики, лечению патологических состояний беременных «групп высокого риска», новорожденных и недоношенных детей с экстремально низкой массой тела. В последние годы создана сеть перинатальных центров, проводится реструктуризация учреждений родовспоможения и детства, внедряются современные перинатальные технологии (Вялков А.И., 2009), а также проводятся мероприятия, направленные на улучшение демографические ситуации (Послание Президента РФ от 20.11.2010).
Особое место в структуре заболеваемости и смертности детей на 1-ом месяце жизни занимают неонатальные инфекции. Следует отметить, что наиболее высокие показатели гнойно-септической заболеваемости и летальности от сепсиса (до 68%) отмечаются среди глубоконедоношенных детей с экстремально низкой массой тела при рождении (менее 1000 г) (Haque K.N., 2010). К сожалению, полноценных исследований, отражающих объективные показатели распространенности неонатальных инфекций в России, нет. Вместе с тем, согласно данным ряда исследований, инфекционные заболевания выявляют у 50-60% госпитализированных доношенных и 70% недоношенных новорожденных (Сидорова И.С., 2006; Володин Н.Н., 2007; Белобородова Н.В., 2010).
Внутриутробные инфекции
Внутриутробные инфекции (ВУИ)- заболевания, вызываемые возбудителями проникшими к плоду от больной беременной женщины в течение гестационного периода или при прохождении его через родовые пути .
Источником инфицирования для плода
является его мать! Внутриутробно инфицируется не менее 10%- 20% новорожденных. Заболевают ВУИ в периоде новорожденности от 2 до 10 % от числа инфицированных. У остальных заболевание может протекать латентно, приобретая черты персистирующей инфекции в более позднем возрасте.
Актуальность проблемы. Охрана здоровья детей как неотъемлемая составляющая государственной системы материнства и детства является приоритетной задачей здравоохранения Российской Федерации. Демографическая ситуация и сегодня, и в будущем в России во многом зависит от числа рождающихся в стране детей и состояния их здоровья. На начало 2011 г. численность постоянного населения Российской Федерации, по предварительным итогам Всероссийской переписи, составила 142,9 млн человек, при этом, за 2010 г. она уменьшилась на 48,3 тыс. человек, или на 0,03% (www.gks.ru). К сожалению, эта тенденция сохраняется за счет роста смертности населения и недостаточно интенсивного увеличения рождаемости.
Среди основных демографических показателей важнейшее место занимает младенческая смертность. За последние десятилетия в нашей стране этот показатель удалось существенно снизить (с 22,1‰ в 1980 г. до 7,6‰ в 2010 г.), тем не менее, он остается более высоким, чем в развитых странах Европы. Важно отметить, что в структуре причин младенческой смертности ведущее место занимают отдельные состояния, возникающие в перинатальном периоде, треть из которых приходится на специфичные для перинатального периода инфекционные болезни (www.gks.ru, 2010).
Общая заболеваемость новорожденных в России в течение последних десятилетий характеризуется прогрессивным устойчивым ростом – с 173,7‰ в 1991 г. до 399,4‰ в 2008 г. Заболеваемость недоношенных детей за этот же промежуток времени увеличилась в 1,6 раз (с 619,4‰ до 978,1‰).
В рамках реализации приоритетного национального Проекта «Здоровье» значительное внимание уделяется совершенствованию службы родовспоможения, повышению качества диагностики, лечению патологических состояний беременных «групп высокого риска», новорожденных и недоношенных детей с экстремально низкой массой тела. В последние годы создана сеть перинатальных центров, проводится реструктуризация учреждений родовспоможения и детства, внедряются современные перинатальные технологии (Вялков А.И., 2009), а также проводятся мероприятия, направленные на улучшение демографические ситуации (Послание Президента РФ от 20.11.2010).
Особое место в структуре заболеваемости и смертности детей на 1-ом месяце жизни занимают неонатальные инфекции. Следует отметить, что наиболее высокие показатели гнойно-септической заболеваемости и летальности от сепсиса (до 68%) отмечаются среди глубоконедоношенных детей с экстремально низкой массой тела при рождении (менее 1000 г) (Haque K.N., 2010). К сожалению, полноценных исследований, отражающих объективные показатели распространенности неонатальных инфекций в России, нет. Вместе с тем, согласно данным ряда исследований, инфекционные заболевания выявляют у 50-60% госпитализированных доношенных и 70% недоношенных новорожденных (Сидорова И.С., 2006; Володин Н.Н., 2007; Белобородова Н.В., 2010).
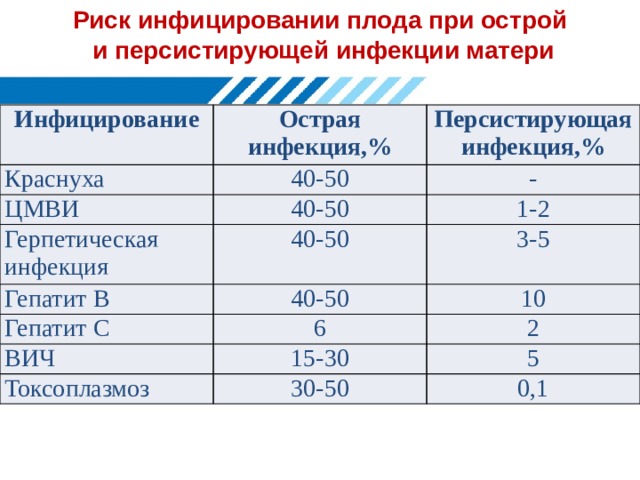
Риск инфицировании плода при острой
и персистирующей инфекции матери
Инфицирование
Острая инфекция,%
Краснуха
ЦМВИ
40-50
Персистирующая инфекция,%
40-50
-
Герпетическая инфекция
Гепатит В
40-50
1-2
40-50
Гепатит С
3-5
ВИЧ
6
10
15-30
2
Токсоплазмоз
5
30-50
0,1
Риск инфицировании плода
при интранатальном заражении
Инфицирование
Герпетическая инфекция
Интранатальное,%
85-90
ВИЧ
Гепатит В
60-75
Гепатит С
95
60-85
Хламидиоз
60-75
Актуальность проблемы. Охрана здоровья детей как неотъемлемая составляющая государственной системы материнства и детства является приоритетной задачей здравоохранения Российской Федерации. Демографическая ситуация и сегодня, и в будущем в России во многом зависит от числа рождающихся в стране детей и состояния их здоровья. На начало 2011 г. численность постоянного населения Российской Федерации, по предварительным итогам Всероссийской переписи, составила 142,9 млн человек, при этом, за 2010 г. она уменьшилась на 48,3 тыс. человек, или на 0,03% (www.gks.ru). К сожалению, эта тенденция сохраняется за счет роста смертности населения и недостаточно интенсивного увеличения рождаемости.
Среди основных демографических показателей важнейшее место занимает младенческая смертность. За последние десятилетия в нашей стране этот показатель удалось существенно снизить (с 22,1‰ в 1980 г. до 7,6‰ в 2010 г.), тем не менее, он остается более высоким, чем в развитых странах Европы. Важно отметить, что в структуре причин младенческой смертности ведущее место занимают отдельные состояния, возникающие в перинатальном периоде, треть из которых приходится на специфичные для перинатального периода инфекционные болезни (www.gks.ru, 2010).
Общая заболеваемость новорожденных в России в течение последних десятилетий характеризуется прогрессивным устойчивым ростом – с 173,7‰ в 1991 г. до 399,4‰ в 2008 г. Заболеваемость недоношенных детей за этот же промежуток времени увеличилась в 1,6 раз (с 619,4‰ до 978,1‰).
В рамках реализации приоритетного национального Проекта «Здоровье» значительное внимание уделяется совершенствованию службы родовспоможения, повышению качества диагностики, лечению патологических состояний беременных «групп высокого риска», новорожденных и недоношенных детей с экстремально низкой массой тела. В последние годы создана сеть перинатальных центров, проводится реструктуризация учреждений родовспоможения и детства, внедряются современные перинатальные технологии (Вялков А.И., 2009), а также проводятся мероприятия, направленные на улучшение демографические ситуации (Послание Президента РФ от 20.11.2010).
Особое место в структуре заболеваемости и смертности детей на 1-ом месяце жизни занимают неонатальные инфекции. Следует отметить, что наиболее высокие показатели гнойно-септической заболеваемости и летальности от сепсиса (до 68%) отмечаются среди глубоконедоношенных детей с экстремально низкой массой тела при рождении (менее 1000 г) (Haque K.N., 2010). К сожалению, полноценных исследований, отражающих объективные показатели распространенности неонатальных инфекций в России, нет. Вместе с тем, согласно данным ряда исследований, инфекционные заболевания выявляют у 50-60% госпитализированных доношенных и 70% недоношенных новорожденных (Сидорова И.С., 2006; Володин Н.Н., 2007; Белобородова Н.В., 2010).
Альтернативные пути заражения
- сегодня доказаны другие пути заражения – путем амниоцентеза, кордоцентеза, внтутриматочного введения препаратов крови (при ГБП), при преждевременном разрыве околоплодных оболочек (ятрогенное в/у инфицирование).
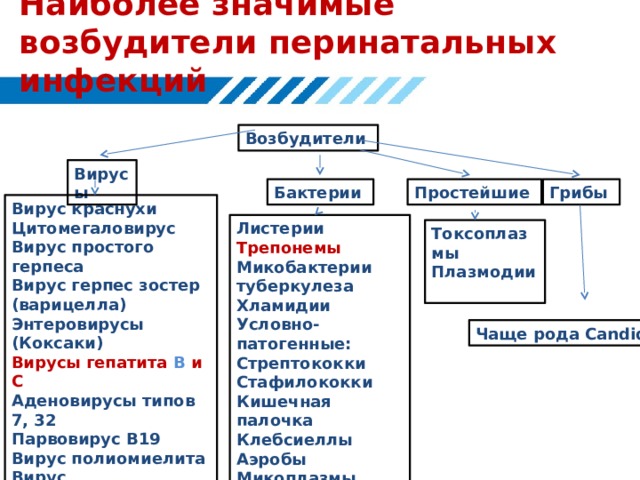
Наиболее значимые возбудители перинатальных инфекций
Возбудители
Вирусы
Простейшие
Грибы
Бактерии
Вирус краснухи
Цитомегаловирус
Вирус простого герпеса
Вирус герпес зостер (варицелла)
Энтеровирусы (Коксаки)
Вирусы гепатита В и С
Аденовирусы типов 7, 32
Парвовирус В19
Вирус полиомиелита
Вирус эпидемического паротита
Вирус гриппа?
Вирус кори?
Листерии
Трепонемы
Микобактерии туберкулеза
Хламидии
Условно-патогенные:
Стрептококки
Стафилококки
Кишечная палочка
Клебсиеллы
Аэробы
Микоплазмы
Токсоплазмы
Плазмодии
Чаще рода Candida

ИСХОДЫ ВНУТРИУТРОБНОГО ИНФИЦИРОВАНИЯ
1. Органные дисплазии (почек, мозга и др.)
2 Носительство (здоровые)
3. Здоровые без носительства
4. Пороки развития – 80%
5. Выкидыши и мертворождения
Неразвивающаяся беременность
Внутриутробная инфекция:
- неспецифический инфекционный процесс (пневмония, гепатит, менингоэнцефалит, сепсис)
- специфические ИП (врожденная краснуха, сифилис, токсоплазмоз)
- локальные инфекционные процессы кожи, глаз и т.д.
Неинфекционные симптомы:
- асфиксия
- ЗВУР
- недоношенность и т.д.
Н. П. Шабалов 2015 г.

Актуальность проблемы 1. ВУИ, в том числе внутриутробные пневмонии, занимают лидирующее место среди заболеваемости и смертности новорожденных. 2. Полиэтиологичность ВУИ, « невозможность » полного скрининга во время беременности. 3. Латентное течение заболевания во время беременности, неверная трактовка диагностических данных. 4. Рост или стойкий уровень венерических заболеваний в России (2015г.г .) Сифилис. Хламидиоз. Трихомониаз. Гонорея .ВИЧ и др. 5.Узкий диапозон этиотропных препаратов , разрешенных для использования в неонатальном периоде. 6. Особенности иммунной системы новорожденных.

Микробиологические и серологические исследования до рождения ребенка :
Микроскопия (повышеное содержание лейкоцитов, кокковая флора, признаки дисбиоза, грибковая флора);
Бактериальный посев (наличие анаэробных и аэробных бактерий, грибковой флоры);
ПЦР - диагностика (геномы (ВПГ-1, ВПГ-2, ЦМВ и др., );
Иммуноферментный анализ (ИФА) - обнаружение в сыворотке специфических антител к возбудителям (IgM IgG IgA в диагностически значимых титрах);
Исследование хориона (биопсия хориона) - культуральный метод, ПЦР – диагностика
Исследование околоплодных вод (амниоцентез)- культуральный метод, ПЦР-диагностика и специфический иммунный ответ (IgM) плода;
Исследование пуповинной крови плода (кордоцентез) - кудьтуральный метод, ПЦР- диагностика и специфический иммунный ответ(IgM) плода;
Морфологическое исследование плаценты, пуповины. , данные аутопсии.

Внутриутробная инфекция должна быть заподозрена у любого новорожденного, при обследовании которого выявляются :
Методы, позволяющие оценить состояние фетоплацентарной системы :
Эхография (фетометрия, поведенческая активность плода, его тонус, количество околоплодных вод, «зрелость» плаценты);
Допплерография (МПК, ФПК); Кардиотокография (КТГ);
Компъютерная кардиоинтервалография (КИГ);
« Воспалительные» изменения в клиническом анализе крови ( тромбоцитопения; анемия; увелечение СОЭ; лейкопения ; лимфоцитоз; моноцитоз; эритробластоз), выявляемые в первые дни жизни
Характерные изменения на нейросонограмме (кисты, рассеянные и перивентрикулярные кальцификаты мозга).

Внутриутробная инфекция должна быть заподозрена у любого новорожденного, при обследовании которого выявляются :
- Задержка внутриутробного развития (внутриутробная гипотрофия)
- Пороки развития (включая врожденные пороки сердца) или стигмы дизэмбриогенеза
- Неимунная водянка плода
- Микро- или гидроцефалия
- Кожные экзантемы при рождении
- Ранняя и/или длительная желтуха
Лихорадка в первые сутки жизни Лихорадка в первые сутки жизни
- Неврологические расстройства (в том числе судороги), впервые зарегистрированные через несколько дней после рождения
- Интерстициальная пневмония
- Миокардит или кардит
- Кератоконъюктивит, катаракта или глаукома

Микробиологические и серологические исследования ния ребенка :
Микроскопия, бактериальный посев различных материалов.
ПЦР - диагностика ( кровь, моча, ликвор )
Иммуноферментный анализ (ИФА) - обнаружение в сыворотке специфических антител к возбудителям (IgM IgG IgA в диагностически значимых титрах, индекс авидности ниже 50 %);
Правила при обследовании детей:
Обследование ребенка проводят в первые 2 недели жизни.
До 6 мес. одновременно с ним обследуется его мать.
Обследование проводится до введения препаратов крови и иммуноглобулинов. Контроль через 2-3 недели. Рост титра в4 раза.

ЭТАПЫ РАЗВИТИЯ ИММУННОЙ СИСТЕМЫ ПЛОДА
Срок гестации
Этапы развития
4 нед
Появление первых островков кроветворения в желточном мешке
5,5 нед
Начало синтеза компонентов комплемента
7 нед
Появление в периферической крови лимфоцитов в количестве 1000/м3, гранулоцитов
7-9 нед
Появление лимфоцитов в тимусе
11 нед
12 нед
Экспрессия рецепторов CD2+ на тимических лимфоцитах, созревание В-клеток с поверхностными маркерами IgM, IgG, IgA, IgD в печени и селезенке
Появление способности к распознаванию АГ
13 нед
Появление способности к реакции «трансплантат против хозяина
14 нед
Лимфоциты тимуса, отвечающие пролиферацией на фитогемаагглютинин
17 нед
Обнаружение уровней IgM в сыворотке крови
20-25 нед
Содержание лимфоцитов в периферической крови 10 000/мм3
22 нед
Возможность определения в сыворотке крови значимых уровней компонентов комплемента
30 нед
В сыворотке крови можно определить уровни IgA
М.В.Дегтярева, И.Г.Солдатова
СТАНОВЛЕНИЕ ИММУННОЙ СИСТЕМЫ НОВОРОЖДЕННОГО
- Факторы иммунитета развиваются у плода в разные сроки
- Состояние иммунной системы новорожденного ребенка –
- позволяет ребенку выжить и адаптироваться в изменяющихся условиях окружающей среды
- Первичный иммунологический статус – транзиторное иммунодефицитное состояние
- Высокое абсолютное содержание Е-лимфоцитов и Т-супрессоров при низком содержании естественных киллеров Несоответствие маркеров CD-лимфоцитов и их хелперной или супрессорной функции Снижен хемотаксис, бактерицидность фагоцитов уменьшена Продукция провоспалительных цитокинов снижена Способность к реакциям гиперчувствительности замедленного типа
- Высокое абсолютное содержание Е-лимфоцитов и Т-супрессоров при низком содержании естественных киллеров
- Несоответствие маркеров CD-лимфоцитов и их хелперной или супрессорной функции
- Снижен хемотаксис, бактерицидность фагоцитов уменьшена
- Продукция провоспалительных цитокинов снижена
- Способность к реакциям гиперчувствительности замедленного типа
Процитируем учебник Неонатологии.
Николай Павлович Шабалов, дмн, профессор, кафедры госпитальной педиатрии, организатор и заведующий кафедрой педиатрии с курсами перинатологии, эндокринологии и гастроэнтерологии факультета усовершенствования врачей (1985—2009), проректор по международным связям Санкт-Петербургской государственной педиатрической медицинской академии; начальник кафедры и клиники детских болезней Военно-медицинской академии имени С. М. Кирова (с 1993 г.); главный внештатный специалист-педиатр Министерства обороны РФ (1994—2014); президент регионального отделения Союза педиатров России в Санкт-Петербурге[3] (с 2007 г.
ЛП Пономарева - д-р мед. наук, профессор, врач-неонатолог высшей квалификационной
категории, зам. главного врача по неонатологии ГБУЗ «Родильный дом № 4 ДЗМ»
СИСТЕМА ИНТЕРФЕРОНОВ
- Состояние и активность к моменту рождения системы интерферона , как важнейшего фактора неспецифической резистентности, не только обеспечивает противоинфекционную защиту организма ребенка, но и в случае реализации инфекции, во многом определяет характер течения и исход заболевания , при этом находясь в тесной взаимосвязи и зависимости от гестационного возраста новорожденных енно, У У недоношенных к моменту рождения. низкая способность лейкоцитов к продукции интерферонов альфа- и гамма- по сравнению с доношенными , при одинаковых значениях сывороточного интерферона. Чем меньше гестационный возраст ребенка, тем в большей мере у него снижен уровень гамма-интерферона и повышен – сывороточного интерферона.
- Состояние и активность к моменту рождения системы интерферона , как важнейшего фактора неспецифической резистентности, не только обеспечивает противоинфекционную защиту организма ребенка, но и в случае реализации инфекции, во многом определяет характер течения и исход заболевания , при этом находясь в тесной взаимосвязи и зависимости от гестационного возраста новорожденных енно, У У недоношенных к моменту рождения. низкая способность лейкоцитов к продукции интерферонов альфа- и гамма- по сравнению с доношенными , при одинаковых значениях сывороточного интерферона. Чем меньше гестационный возраст ребенка, тем в большей мере у него снижен уровень гамма-интерферона и повышен – сывороточного интерферона.
Е.С. Кешишян, В.В. Малиновская. Особенности системы интерферона у новорожденных. Обоснование применения препарата виферон в комплексной терапии инфекционно-воспалительных заболеваний. “Вестник педиатрической фармакологии и нутрициологии”. Том 3, №3/2006

ОСОБЕННОСТИ ФУНКЦИОНИРОВАНИЯ СИСТЕМЫ ИНТЕРФЕРОНОВ
Низкие титры интерферона-
Высокий уровень «раннего» интерферона-α
Отличие от взрослых: Полипептидный составГидрофобные свойства
Гомеостатическая функция в большей степени
Противовирусный и антибактериальный эффект в меньшей степени
При инфекционных заболеваниях многие возбудители (особенно вирусы герпеса) обладают способностью к подавлению продукции интерферонов у новорожденных.
Перспективное направление терапии – заместительная терапия рекомбинантными интерферонами

ЛЕЧЕНИЕ ВУИ
Терапия ВУИ новорожденных предполагает сочетание основного – этиотропного лечения с патогенетической коррекцией метаболических, иммунных и органных нарушений:
- Антибактериальные средства, противовирусние препараты.
- Иммунокорригирующие средства
- иммуноглобулины для внутривенного введения (зарубежные или отечественные)
- рекомбинантные интерфероны (Виферон)
- индукторы макрофагально-моноцитарных клеток (Ликопид)
- рекомбинантные цитокины (Ронколейкин)
- Коррекция гемодинамических и метаболических расстройств , коррекция гипо- или гиперкоагуляции ,
- Коррекция дисбиоза (противогрибковые препараты, эубиотики и пребиотики);
- Лечение сопутствующих заболеваний (перинатального поражения ЦНС, транзиторного гипотиреоза и т.п.).
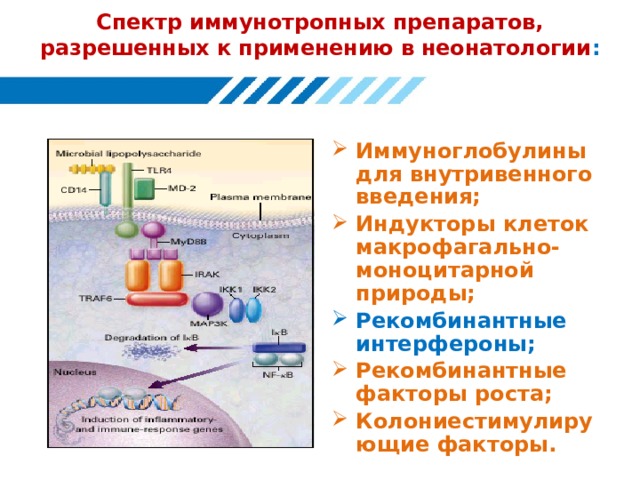
Спектр иммунотропных препаратов, разрешенных к применению в неонатологии :
- Иммуноглобулины для внутривенного введения;
- Индукторы клеток макрофагально-моноцитарной природы;
- Рекомбинантные интерфероны;
- Рекомбинантные факторы роста;
- Колониестимулирующие факторы.
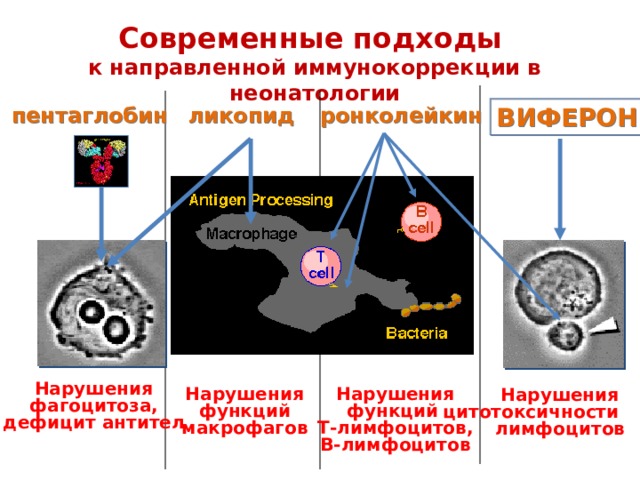
Современные подходы
к направленной иммунокоррекции в неонатологии
ВИФЕРОН
пентаглобин
ронколейкин
ликопид
Нарушения
фагоцитоза,
дефицит антител
Нарушения
Нарушения
функций
функций
макрофагов
Т-лимфоцитов,
В-лимфоцитов
Нарушения
цитотоксичности
лимфоцитов

ВИФЕРОН® показания к применению у новорожденных детей
Препарат ВИФЕРОН® разрешен к применению в комплексной терапии у новорожденных, в том числе недоношенных детей при следующих инфекционно-воспалительных заболеваниях ¹ :
- внутриутробная инфекция (хламидиоз, герпес, цитомегаловирусная инфекция, энтеровирусная инфекция, кандидоз, в т.ч. висцеральный, микоплазмоз)
- пневмония (бактериальная, вирусная, хламидийная)
- менингит (бактериальный, вирусный)
- сепсис
- острые респираторные инфекции, включая грипп, в т.ч. осложненные бактериальной инфекцией
¹Инструкция по медицинскому применению препарата ВИФЕРОН® суппозитории ректальные РО-У-06/Р от 27.04. 2015
ВИФЕРОН® доза препарата и фармакокинетика
Доза препарата для новорожденных детей была установлена на основании определения наилучшего иммунокорригирующего и интерферонкорригирующего эффекта in vitro в крови новорожденных с тяжелыми формами инфекционно-воспалительных заболеваний с последующим пересчетом на объем циркулирующей крови ребенка.
Наиболее эффективным в плане активации уровня Т-клеток, а также усиления способности к продукции альфа и гамма-интерферона был диапазон доз от 100-150 тыс. МЕ/кг тела.
Необходимо отметить, что введение интерферона параллельно с активацией уровня Т-клеток способствует снижению уровня В-клеток. Сочетание интерферона с антиоксидантами (в препарате ВИФЕРОН ® ) нивелируют эту диссоциацию.
Доза препарата для новорожденных детей была установлена на основании определения наилучшего иммунокорригирующего и интерферонкорригирующего эффекта in vitro в крови новорожденных с тяжелыми формами инфекционно-воспалительных заболеваний с последующим пересчетом на объем циркулирующей крови ребенка. Наиболее эффективным в плане активации уровня Т-клеток, а также усиления способности к продукции альфа и гамма-интерферона был диапазон доз от 100-150 тыс. МЕ/кг тела. Необходимо отметить, что введение интерферона параллельно с активацией уровня Т-клеток способствует снижению уровня В-клеток. Сочетание интерферона с антиоксидантами (в препарате виферон) нивелируют эту диссоциацию.
Е.С. Кешишян, В.В. Малиновская. Особенности системы интерферона у новорожденных. Обоснование применения препарата виферон в комплексной терапии инфекционно-воспалительных заболеваний. “Вестник педиатрической фармакологии и нутрициологии”. Том 3, №3/2006

СХЕМЫ И КРАТНОСТЬ ПРИМЕНЕНИЯ ПРЕПАРАТА ВИФЕРОН® СУППОЗИТОРИИ РЕКТАЛЬНЫЕ РАЗРАБОТАНЫ С УЧЕТОМ ГЕСТАЦИОННОГО ВОЗРАСТА НЕДОНОШЕННОГО НОВОРОЖДЕННОГО РЕБЕНКА

ВИФЕРОН® длительность курса
Исследования и клинические наблюдения показали, что после 5 дней применения препарата у новорожденных детей повышается вероятность развития осложнений в виде немотивированного гиперлейкоцитоза, тахикардии, общей гиперемии кожи.
В связи с этим рекомендуется не превышать длительность введения препарата ВИФЕРОН® у новорожденных свыше 5 дней .
При лечении ребенка можно использовать предлагаемую схему до 3-х раз с обязательным 5-дневным перерывом после каждого курса.
Е.С. Кешишян, В.В. Малиновская. Особенности системы интерферона у новорожденных. Обоснование применения препарата виферон в комплексной терапии инфекционно-воспалительных заболеваний. “Вестник педиатрической фармакологии и нутрициологии”. Том 3, №3/2006

Эффективность виферонотерапии в комплексном лечении перинатальной (врожденной) цитомегаловирусной инфекции с сочетанным проявлением вирусного гепатита
Использование длительного курса терапии препаратом ВИФЕРОН® (3-6 месяцев) при CMV-инфекции в 80% случаев способствовало выздоровлению с нормализацией клинико-лабораторных показателей, компенсацией неврологических нарушений, элиминацией маркеров репликации вируса (DNA CMV, анти-CMV IgM).
Важным результатом терапии являлась нормализация психомоторного развития детей соответственно их возрасту.
Григорьева Е.А. и соавт

Исследования Бочаровой И.И. посвящены совершенствованию тактики ведения новорожденных, родившихся от матерей с урогенитальной инфекцией.
Предложен дифференцированный алгоритм виферонотерапии новорожденных в зависимости от клинико-иммунологического варианта патологии и эффективности проводимой антенатальной иммунокоррекции:
Здоровые новорожденные и дети с гипоксически-ишемическими поражениями ЦНС без внутриутробного инфицирования или после проведения эффективной антенатальной иммунокоррекции в назначении препарата ВИФЕРОН® не нуждаются.
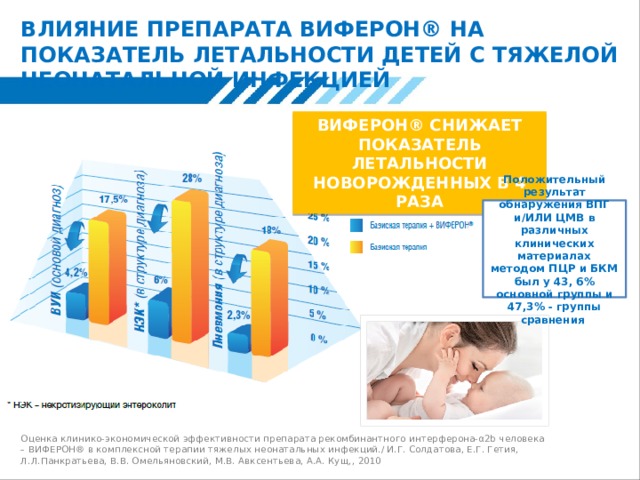
ВЛИЯНИЕ ПРЕПАРАТА ВИФЕРОН® НА ПОКАЗАТЕЛЬ ЛЕТАЛЬНОСТИ ДЕТЕЙ С ТЯЖЕЛОЙ НЕОНАТАЛЬНОЙ ИНФЕКЦИЕЙ
ВИФЕРОН® СНИЖАЕТ ПОКАЗАТЕЛЬ ЛЕТАЛЬНОСТИ НОВОРОЖДЕННЫХ В 4 РАЗА
Положительный результат обнаружения ВПГ и/ИЛИ ЦМВ в различных клинических материалах методом ПЦР и БКМ был у 43, 6% основной группы и 47,3% - группы сравнения
Оценка клинико-экономической эффективности препарата рекомбинантного интерферона-α2b человека
– ВИФЕРОН® в комплексной терапии тяжелых неонатальных инфекций./ И.Г. Солдатова, Е.Г. Гетия, Л.Л.Панкратьева, В.В. Омельяновский, М.В. Авксентьева, А.А. Кущ,, 2010
Клинико-иммунологическая эффективность применения препарата ВИФЕРОН ® в комплексе лечения тяжелых форм инфекции
Общая эффективность препарата составила 71%.
При этом, при различных нозологиях клинико-иммунологическая эффективность отличается:
при пневмонии – 86%;
при сепсисе – 42%;
при менингите – 40%;
при внутриутробном герпесе – 78% (малая выборка);
при внутриутробном хламидиозе – 85%;
при внутриутробном микоплазмозе – 71%;
при цитомегалии – 56%;
при висцеральном кандидозе – 52%.
Препарат виферон применялся в комплексе терапии тяжелых форм инфекции различной нозологии и этиологии. Клиническая эффективность препарата виферон оценивалась на основании клинических, иммунологических и биохимических параметров в виде совокупной оценки эффекта:
• улучшение: исчезновение клинической симптоматики заболевания, нормализация иммунологических показателей, исчезновение микробной флоры и серологических показателей при вирусологическом исследовании;
• без эффекта: отсутствие динамики клинических проявлений, отсутствие изменений в иммунологических, микробиологических и серологических показателях;
• ухудшение: отрицательная динамика клинических проявлений, а также в иммунологических и серологических показателях.
Кешишян Е.С. Значение внутриутробного инфицирования хламидиями в формировании инфекционно-воспалительных заболеваний у недоношенных новорожденных детей. Дис. Канд.мед.наук М. 1990.
Виферон \\ Руководство для врачей под ред. Малиновской В.В.Деланян Н.В.Ариненко Р.Ю.Мешковой Е.Н.\ Москва 2004г стр 57.

Клинико-иммунологическая эффективность применения препарата ВИФЕРОН ® в комплексе лечения тяжелых форм инфекции
Уровень доказательности - 2В.
Эффективность препарата ВИФЕРОН® определяется снижением показателя летальности, сокращением сроков санации очагов инфекции, нормализации показателей гемограммы и иммунного статуса у детей
Показатель летальности в группе детей с внутриутробной инфекцией бактериально-вирусной этиологии, получивших иммунотерапию препаратом ВИФЕРОН®, составил 4,9%, а в группе детей, получавших только базисную терапию - 18,4% (р=0,036, ТКФ); отношение шансов (Odds Ratio) = 0,23 (0,05 - 0,96); относительный риск (Relative Risk) = 0,27 (0,07 - 0,96).

Эффективность виферонотерапии, у новорожденных группы риска по внутриутробному инфицированию
ВИФЕРОНОТЕРАПИЯ ПРИВОДИТ
- к нормализации интерферонового статуса,
- увеличению количества зрелых Т-лимфоцитов, Т-хелперов,
- повышению иммунорегуляторного индекса, в
- озрастанию фракции цитотоксических Т-лимфоцитов,
- усилению экспрессии HLA DR антигена мононуклеарными клетками крови,
- усилению фагоцитоза,
- снижению IgM и IgG в сыворотке крови
(Антипова И.И. и др., 1998-2006)
- а также к нормализации в системе ПОЛ-АОА
(Delenian N.V. et al., 1995; 1998).
- Наблюдение в течение первого месяца жизни этих детей показало, что частота воспалительных заболеваний у этой группы детей была в 10 раз ниже , чем у детей группы сравнения.

СХЕМА
ВИФЕРОН®
ректально по 1 суппозиторию 150 000 МЕ
рекомбинантного интерферона-α2b человека каждые 12 ч в течение 7 дней
в сочетании со стандартной базисной комплексной терапией.
Протокол исследования был одобрен Этическим
комитетом РНИМУ им. Н.И. Пирогова.

Таким образом, применение Виферон® в лечении неонатальных инфекций
- способствует благоприятному исходу заболевания;
- обеспечивает купирование лабораторных и клинических признаков системного воспаления и полиорганной недостаточности в короткие сроки;
- восстанавливает нормальный баланс про- и противовоспалительных цитокинов в более короткие сроки;
- позволяет снизить уровень смертности .

СПАСИБО ЗА ВНИМАНИЕ!









































