ГБПОУ «Кропоткинский медицинский колледж» МЗ КК ПМ. 02 Лечебная Деятельность МДК. 02.01 Лечение пациентов терапевтического профиля
Лекция № 24
«Лечение острых аллергозов».
Выполнила: преподаватель
Рудакова Е. Л.

ПЛАН:
- Принципы лечения острых аллергозов(анафилактический шок, крапивница, отек Квинке). Неотложная помощь при острых аллергозах.
- Приказ Минздрава России №606н от 7 ноября 2012 г. «Об утверждении Порядка оказания медицинской помощи населению по профилю «аллергология и иммунология».

ОПРЕДЕЛЕНИЕ КРАПИВНИЦА
Крапивница (от лат. Urtica – крапива) – группа заболеваний, характеризующихся развитием зудящих волдырей и/или ангиоотеков.
По продолжительности течения крапивница разделяется на:
• острую (возникновение волдырей и/или ангиоотеков менее/или 6 недель);
• хроническую (симптомы возникают более 6 недель).
По типу:
• идиопатическая (спонтанная) крапивница (причины появления неизвестны);
• индуцированная (появление волдырей вызвано действием различных триггеров)

ЖАЛОБЫ:
• обратимые волдыри и/или ангиоотеки;
• кожный зуд;
• чувство распирания при ангиоотеках
При сборе аллергологического анамнеза обратить внимание на:
1. Описание элементов пациентом (вид, размер, локализация элементов, длительность сохранения элемента, наличие зуда, боли и т. д.).
2. Наличие и/или отсутствие ангиоотеков и их локализация.
3. Длительность заболевания и настоящего эпизода.
4. Эффективность Н1 -антигистаминных лекарственных средств (ЛС).
Характер и эффективность предшествующего лечения.

При сборе аллергологического анамнеза обратить внимание на: 6. Стресс. 7. Наличие атопических заболеваний, крапивницы в личном и семейном анамнезе. 8. Наличие физических стимулов обострения крапивницы. 9. Выявление предшествующих или настоящих хронических или острых заболеваний, перенесенных хирургических вмешательств, переливания крови и ее компонентов, выезда в регионы с высоким риском заражения инфекционными или паразитарными заболеваниями, посещение пунктов общественного питания. 10. Связь обострений с приемом пищи. 11. Профессиональная деятельность, хобби. 12. Результаты ранее проведенного обследования и лечения.

Осмотр:
кожа покрыта сыпью, отечная, красная. Первичным ее элементом является волдырь. Вначале сыпь розового цвета, элементы в диаметре от 1 до 10 мм. По мере развития заболевания (несколько часов) волдырь бледнеет в центре, но периферическая его часть сохраняет гиперемию. Волдырь приподнимается над кожей, в этом месте появляется зуд. Реже можно выявить элементы в виде пузырьков с серозным содержимым. Кожные элементы чаще всего расположены раздельно, но при сыпи генерализованного характера они могут сливаться и образовывать необычные структуры. Изредка можно встретить высыпания на слизистых оболочках рта. Длительность эпизода острой крапивницы колеблется чаще всего от нескольких часов до 3–4 суток.

ДИАГНОСТИКА:
Выявление клинических признаков атопии (бронхоспазм, ринит, конъюнктивит).
Измерение АД, ЧСС.
Измерение температуры тела.
Определение размеров периферических лимфатических узлов, печени, селезенки.
Аускультация легких, сердца.
Пальпаторное исследование брюшной полости.

ДИФ ДИАГНОСТИКА:
КРИТЕРИИ НАПРАВЛЕНИЯ НА СРОЧНУЮ ГОСПИТАЛИЗАЦИЮ
- Критерии направления на срочную
- госпитализацию
- • Прогрессирующие ангиоотеки в области головы, шеи и гортани
- риском асфиксии.
- • Все случаи анафилактической реакции, сопровождающиеся крапивницей.
- • Тяжелые формы обострения хронической крапивницы и ангиоотека,
- торпидные к амбулаторному лечению.
- • Анафилаксия;
- • Уртикарный васкулит;
- • Полиморфные высыпания беременных;
- • • Контактный дерматит;
- • Системная красная волчанка;
- • Аутоиммунный прогестероновый дерматит;
- • Криоглобулинемический васкулит;
- • Болезнь Стилла;
- • Сывороточная болезнь;
- • Болезнь Лайма

ДИАГНОСТИКА:
Консультации специалистов
• Врач аллерголог-иммунолог.
• Врач-дерматовенеролог.
• Консультации других специалистов по показаниям (психиатр, эндокринолог, ревматолог, гастроэнтеролог, гинеколог, паразитолог/инфекционист).
Постановка клинического диагноза
На основании жалоб и обнаружения волдырей и/или ангиоотеков

ЛЕЧЕНИЕ КРАПИВНИЦЫ:
Немедикаментозное лечение:
Элиминация и устранение причин и триггеров.
• Лекарства: Подозреваемые лекарственные препараты должны быть
исключены и/или заменены на медикаменты других групп. Лекарственные средства могут быть причиной и/или провоцирующим фактором (например, ингибиторы АПФ, НПВП).
• Физические факторы: Избегать условий, при которых возникает обострение крапивницы (см. Приложение 1.).
• Терапия инфекционных агентов и воспалительных процессов:
Выявленные воспалительные процессы у больного хронической крапивницей требуют лечения по показаниям.
• Диета: Рекомендована пробная диета с исключением продуктов-гистаминолибераторов (приложение 2). В случае доказанной пищевой аллергии рекомендуется избегать употребления в пищу выявленных аллергенных продуктов.

ЛЕЧЕНИЕ КРАПИВНИЦЫ:
Рекомендации пациентам с индуцируемой крапивницей( Приложение 1)
1. В случае холинергической и тепловой крапивницы избегать условий, при которых возникает перегревание: слишком теплая одежда, чрезмерная физическая нагрузка, употребление горячих блюд и напитков и т. п.
2. В случае замедленной крапивницы от давления и дермографической крапивницы отказаться от тесной одежды, от переноса тяжелых грузов, расширить лямки рюкзака, чтобы уменьшить давление на поверхность кожи, избегать длительных пеших походов в случае отеков стоп и т. п.
3. В случае холодовой крапивницы избегать условий, при которых возникает охлаждение: слишком легкая одежда, употребление холодных напитков, пищи, длительное пребывание на холоде.
4. В случае солнечной крапивницы избегать прямого воздействия солнца, ношения открытой одежды (шорты, блузы с короткими рукавами), отказаться от отдыха в регионах с высокой инсоляцией, использовать местные фотозащитные средства с SPF 50+, носить одежду, максимально защищающую от прямого солнечного света, и широкополые шляпы.

ЛЕЧЕНИЕ КРАПИВНИЦЫ: Общая неспецифическая гипоаллергенная диета( Приложение 2) Рекомендуется исключить из рациона:
- 1. Цитрусовые (апельсины, мандарины, лимоны, грейпфруты и др.).
- 2. Орехи (фундук, миндаль, арахис, грецкие).
- 3. Рыба и рыбные продукты (свежая и соленая рыба, рыбные бульоны, консервы из рыб, икра и др.).
- 4. Птица (гусь, утка, индейка, курица и др.) и изделия из них.
- 5. Шоколад и шоколадные изделия.
- 6. Кофе, какао.
- 7. Копченые изделия, колбасы, полуфабрикаты (пельмени, сосиски, сухие супы).
- 8. Уксус, горчица, майонез, маринады, соусы и прочие специи.
- 9. Хрен, редис, редька.
- 10. Томаты, баклажаны и изделия из них.
- 11. Грибы.
- 12. Яйца.
- 13. Молоко пресное.
- 14. Клубника, земляника, дыня, ананас, вишня, бананы.
- 15. Сдобное тесто, торты, пирожные, кексы, пицца, фастфуд.
- 16. Мед и продукты пчеловодства.
- 17. Категорически запрещается употреблять любые спиртные напитки
- (в т. ч. слабоалкогольные).
- 18. Мясные бульоны первичные.
- 19. Морепродукты (крабы, раки, креветки и продукты их содержащие).
- 20. Газированные напитки.
ЛЕЧЕНИЕ КРАПИВНИЦЫ: Общая неспецифическая гипоаллергенная диета( Приложение 2)
Больным, страдающим аллергией, не рекомендуется употребление продуктов, содержащих:
Рекомендуется употреблять:
- 1. Мясо говяжье нежирное (отварное).
- 2. Супы: крупяные, овощные (на вторичном говяжьем бульоне или вегетарианские).
- 3. Масло сливочное, оливковое, очищенное подсолнечное.
- 4. Картофель, морковь, свекла (в отварном виде), капуста тушеная.
- 5. Каши: гречневая, геркулесовая, рисовая.
- 6. Молочно-кислые продукты – однодневные (творог, кефир,
- простокваша, сметана).
- 7. Огурцы свежие очищенные, петрушка, укроп.
- 8. Яблоки печеные.
- 9. Чай (слабозаваренный) без ароматизаторов и добавок.
- 10. Компоты из свежих яблок, сливы, смородины, сухофруктов.
- 11. Сахар (в ограниченном количестве).
- 12. Белый не сдобный хлеб (подсушенный).
- • пищевые красители (тартразин Е102, желто-оранжевый S Е110,
- азорубин Е122, амарант Е123, красная кошениль Е124, эритрозин Е127,
- бриллиантовая чернь BN E151);
- • ароматизаторы (глутаматы В 550-553);
- • консерванты (сульфиты и их производные Е220-227, нитриты Е249-
- 252, производные бензойной кислоты Е210-219);
- • антиоксиданты (Е321).

ЛЕЧЕНИЕ КРАПИВНИЦЫ:
- Пероральные антигистаминные препараты нового поколения
- Дезлоратадин 5 мг в сутки.
- • Левоцетиризин 5 мг в сутки.
- • Цетиризин 10 мг в сутки.
- • Лоратадин 10 мг в сутки.
- • Фексофенадин 120−180 мг в сутки.
- • Эбастин 10−20 мг в сутки (существует сублингвальная быстродиспенгируемая форма).
- • Рупатадин 10 мг в сутки.
- • Биластин 20 мг в сутки.
- По особым показаниям (генерализованная КР со стабильными показателями гемодинамики) возможно назначение Н1 АГ первого поколения: клемастин, 2 мг 2 раза в сутки парентерально, хлоропирамин 20–40 мг (1–2 мл 2 % р-ра).
- • В случае развития ангиоотека в области гортани рекомендовано проведение при необходимости экстренной интубации или трахеостомии.
- В том случае, когда крапивница и/или ангиоотек являются симптомом анафилаксии, показана соответствующая терапия. Пациентам хронической индуцированной крапивницей, перенесшим анафилаксию, рекомендовано иметь при себе противошоковый набор, обязательно включающий р-р адреналина гидрохлорида 0,1 % − 1,0 мл в ампулах.

Неотложная помощь ПРИ КРАПИВНИЦЕ:
1. По возможности, прекращение дальнейшего поступления предполагаемого аллергена в организм.
2. Очищение желудочно-кишечного тракта (прием солевых слабительных, промывание желудка), если возбудитель поступил перорально.
3. Антигистаминные средства: Преднизолон 3–6 мг/кг веса внутривенно, или Супрастин 2 мл внутривенно, или Дексаметазон 2–3 мг/кг веса внутривенно.
4. Симптоматическая терапия.
5. Показания к госпитализации – отсутствие эффекта от проводимой терапии».
Осложнения:
отек Квинке (ангионевротический отек) и анафилактический шок.
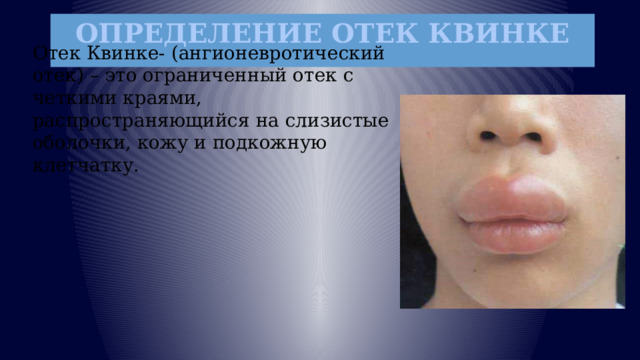
ОПРЕДЕЛЕНИЕ ОТЕК КВИНКЕ
Отек Квинке- (ангионевротический отек) – это ограниченный отек с четкими краями, распространяющийся на слизистые оболочки, кожу и подкожную клетчатку.

КЛИНИКА ОТЕКА КВИНКЕ
Ангиоотёки различной локализации, имеющими специфические триггерные факторы и особенности течения.
Периферические отёки – не сопровождаются крапивницей, кожные покровы над отёком не гиперемированы и обычной температуры, продолжительность отёков 2-4 суток, м.б. покалывание, жжения, болезненность в месте отёка. Локализация верхние и нижние конечности.
Абдоминальные атаки –дискомфорт или острая боль в области живота, сопровождающейся рвотой, диареей/запором, вздутием, резкой слабостью (при развитии асцита возникает гиповолемия). С помощью визуализирующих методов исследования (УЗИ и КТ органов брюшной полости) можно выявить отёк участка кишечника и свободную жидкость в брюшной полости или полости малого таза, являются частыми причинами хирургического вмешательства, так как симптомы имитируют клинику «острого живота». Нередко абдоминальные атаки являются первым клиническим проявлением заболевания, что затрудняет постановку диагноза

КЛИНИКА ОТЕКА КВИНКЕ
Отёки, способные привести к асфиксии (потенциально фатальные отёки): отёк гортани,
отёк языка, отёк связочного аппарата и небной занавески, проявляются
нарушением дыхания и глотания, осиплостью голоса, дисфонией, страхом смерти,
стридором, при отёке языка – отмечается существенное увеличение его в объеме, часто язык не помещается в ротовой полости;
При отёке наружных половых органов у мужчин может возникнуть острая задержка мочи;
При отёке мозговых оболочек наблюдаются интенсивные головные боли
Маргинальная эритема – не возвышающиеся над поверхностью кожи высыпания
розово-красного цвета, без зуда и шелушения, проходящие бесследно в течение нескольких часов – двух суток. Могут быть самостоятельным проявлением заболевания или являться «предвестниками».

КЛИНИКА ОТЕКА КВИНКЕ
Триггеры:
— механическаятравма (в том числе, длительное сдавление, укол, ушиб, оперативные вмешательства, инвазивные методы обследования и др);
— острые инфекции/декомпенсация любой сопутствующей патологии
— менструация/беременность/лактация;
— прием эстрогенсодержащих препаратов
— прием ингибиторов АПФ, антагонистов рецептора ангиотензина II;
— стресс.

ДИАГНОСТИКА ОТЕКА КВИНКЕ
ставится на основании данных анамнеза, особенностей клинической картины, большой, белый, плотный, незудящий инфильтрат при надавливании - нет ямки, излюбленные места (рыхлая подкожная клетчатка): губы, веки, мягкое небо, язык, миндалины, мошонка, слизистая оболочка ЖКТ, результатов физикального и лабораторного
обследования, а также (УЗИ, КТ, эндоскопическое исследование проходимости верхних дыхательных путей и др.)
Консультации специалистов: аллерголог, оториноларинголог,хирург, гинеколог.

Дифференциальная диагностика
С наследственным ангионевротическим отеком. В отличие от аллергического отека Квинке, данный отек:
1. Чаще проявляется в детстве, так же в наличии отягощенный наследственный анамнез (отеки у родственников). Факторами, провоцирующими его, являются давление, микротравмы или стресс, при этом начало носит постепенный характер (13-36 часов) с последующей за этим регрессией (в течение 1 или 3 дней). Для него не характерно сочетание с крапивницей. У пациента не отягощенный аллергологический анамнез.
Лечение антигистаминными препаратами и глюкокортикостероидами –не эффективно.

Неотложная помощь ОТЕКА КВИНКЕ
- «Прекращение дальнейшего поступления в организм предполагаемого аллергена: в случае укуса/ужаления насекомого или реакции на лекарственное средство, введенное парентерально – наложение жгута выше места укуса или инъекции на 25 минут (каждые 10 минут нужно ослаблять жгут на 1 или 2 минуты). К месту укуса или инъекции приложить лед или грелку с холодной водой на 15 мин. Плюс ко всему является обязательным обкалывание в 5 или 6 точках места укуса или инъекции 0,3–0,5 мл 0,1% раствора Адреналина, смешанного с 4,5 мл изотонического раствора Хлорида натрия.
- Противоаллергическая терапия (глюкокортикостероиды): Преднизолон, вводится внутривенно (взрослым – 60–150 мг, детям – из расчета 2 мг на 1 кг массы тела). Бетаметазон (Дипроспан) эффективен при сочетании крапивницы с отеком Квинке (вводится 1–2 мл внутримышечно). Для предотвращения влияния гистамина на ткани необходимо комбинировать антигистаминные препараты нового поколения с глюкокортикоидами (Семпрекс, Кларитин, Кларотадин).

Неотложная помощь ОТЕКА КВИНКЕ
3. Симптоматическая терапия: при бронхоспазме показано ингаляционное введение через небулайзер β-агонистов и других противовоспалительных и бронхолитических препаратов. Восполнение объема циркулирующей крови и коррекцию артериальной гипотонии осуществляют с помощью введения коллоидных и солевых растворов (изотонического раствора Хлорида натрия 500–1000 мл, Полиглюкина 500 мл). Применение вазопрессорных аминов (до достижения уровня систолического давления 90 мм. рт. ст. используются Допамин 400 мг на 500 мл 5% Глюкозы, Норадреналин 0,2–2 мл на 500 мл 5% раствора Глюкозы) допустимо только после восполнения объема циркулирующей крови. В случае брадикардии можно ввести Атропин в дозе 0,3–0,5 мг подкожно (повторяют каждые 10 минут при необходимости). Так же показана кислородотерапия при наличии одышки, цианоза, сухих хрипов.
4. После оказания неотложной помощи больной должен быть госпитализирован для дальнейшего наблюдения в стационар».

ОТЕК КВИНКЕ
Осложнения
Профилактика:
- острая дыхательная недостаточность.
- Показателями отека гортани являются:
- 1. Лающий кашель.
- 2. Охриплость голоса.
- 3. Нарастающее затруднение дыхания.
- 1. Соблюдать гипоаллеренную диету и устранить контакт с аллергеном –в случае аллегрической причины отека.
- 2. Следует с осторожностью принимать ингибиторы АПФ (Каптоприл, Эналаприл) лицам, в семье у которых в семье уже бывали случаи отека Квинке.
- Если по причине применения данных препаратов возник эпизод отека Квинке, то их следует заменить препаратами другой группы.
- 3. Предупреждать врача о возможной положительной реакции при проведении тех или иных медицинских манипуляций.
- 4. Превентивно принимать антигистаминные препараты в период цветения растений.

ОПРЕДЕЛЕНИЕ АНАФИЛАКТИЧЕСКИЙ ШОК
- Анафилактический шок (T78.0–T88.6)-Острая тяжёлая системная угрожающая жизни реакция гиперчувствительности, сопровождающаяся выраженными нарушениями гемодинамики (снижение САД ниже 90 мм рт. ст. или на 30% от исходного уровня), приводящими к недостаточности кровообращения и гипоксии во всех жизненно важных органах.

АНАФИЛАКТИЧЕСКИЙ ШОК
ПРИЧИНЫ
ФАКТОРЫ РИСКА
- укусы насекомых;
- пенициллин и его аналоги;
- другие лекарственные препараты различных фармакологических групп, особенно при сочетанном введении;
- вакцины, сыворотки, гаммаглобулин;
- рентгеноконтрастные вещества.
- возраст 20–50 лет;
- пол женский;
- наследственная предрасположенность, отягощен ный аллергологический анамнез;
- предшествующий длительный прием медикаментов .

АНАФИЛАКТИЧЕСКИЙ ШОК
- Различают клинические варианты:
- • типичный;
- • гемодинамический (клинические проявления пре имущественно со стороны ССС);
- • асфиктический (выражены бронхообструктивный синдром и отек гортани);
- • церебральный (проявления преимущественно со сто роны ЦНС);
- • абдоминальный (клиника имитирует «острый живот»).

КЛИНИКА ТИПИЧНОЙ ФОРМЫ АШ
- Развивается внезапно, начало от 5 с до 30 мин (чем раньше начало, тем хуже прогноз). Характерны жалобы:
- ощущение общего дискомфорта;
- нарастающая слабость;
- чувство жара;
- страх смерти;
- одышка;
- головные боли;
- тошнота;
- боли в животе;
- загрудинные боли;
- заложенность носа;
- сухой непродуктивный кашель.
- Объективно:
- сознание затемняется вплоть до его потери;
- кожа красная или бледная, возможны уртикарные высыпания;
- АД снижено соответственно степени тяжести шока;
- пульс слабый, нитевидный, тахикардия, аритмия;
- при развитии бронхоспазма экспираторная одышка, сухие свистящие хрипы;
- при отеке гортани стридорозное дыхание; судороги.

ВАРИАНТЫ ТЕЧЕНИЯ АШ
- Варианты течения
- 1. Молниеносный: начало через 3–5 мин. Отмечается резистентность к противошоковой терапии, признаки отека легких. Чаще всего летальный исход.
- 2. Затяжное течение. Выявляется во время противошоковой терапии, чаще на препараты пролонгированного действия. У больного обнаруживается устойчивость к противошоковой терапии, что приводит к развитию тяжелой полиорганной недостаточности.
- 3. Острое доброкачественное: дошоковый период от 5 до 30 мин, умеренные нарушения дыхания и кровообращения. Высокая эффективность противошоковой тера пии.
- 4. Абортивное течение. Наиболее благоприятное, типичное течение шока. Быстро и легко купируется.
- 5. Рецидивирующее течение. Через 4–5 ч до 10 сут, наблюдается рецидив шокового состояния. Протекает острее и тяжелее и более устойчив к противошоковой терапии.
СТЕПЕНИ ТЯЖЕСТИ АШ
- 1"я степень. АД снижено на 30–40 мм рт. ст. от исходных величин. Начало АШ может сопровождаться появлением предвестников (зуд кожи, сыпь, першение в горле, кашель и др.). Пациент в сознании, может быть возбуждение или вялость, беспокойство, страх смерти и пр. Отмечается чувство жара, шум в ушах, головная боль, сжимающая боль за грудиной. Кожные покровы гиперемированы, возможны крапивница, ангиоотек, симптомы риноконъюнктивита, кашель и пр.
- 2"я степень. АД ниже 90–60/40 мм рт. ст. Возможна потеря сознания. У больного может быть чувство беспо койства, страха, ощущение жара, слабость, зуд кожи, крапивница, ангиоотек, симптомы ринита, затруднение глотания, осиплость голоса (вплоть до афонии), головокружение, шум в ушах, парестезии, головная боль, боли в животе, в пояснице, в области сердца. При осмотре — кожа бледная, иногда синюшная, одышка, стридорозное дыхание, хрипы в легких. Тоны сердца глухие, тахикардия, тахиаритмия. Может быть рвота, непроизвольное мочеиспускание и дефекация.
- 3"я степень. Потеря сознания, АД 60–40/0 мм рт. ст. Нередко судороги, холодный липкий пот, цианоз губ, расширение зрачков. Тоны сердца глухие, сердечны ритм неправильный, пульс нитевидный.
- 4"я степень. АД не определяется. Тоны сердца и дыхание не прослушиваются. На выходе из шока у больного могут быть одышка, озноб, боли в сердце, лихорадка. Смерть может наступить от ОДН вследствие бронхоспазма и отека легких, ОСН, отека мозга с развитием паралича сосудодвигательного и дыхательного центров.

ОСЛОЖНЕНИЕ АНАФИЛАКТИЧЕСКОГО ШОКА
- аллергический миокардит
- инсульты
- инфаркт миокарда
- гепатит
- гломерулонефрит
- энцефаломиелит

НЕОТЛОЖНАЯ ПОМОЩЬ АШ
- Неотложная помощь при АШ проводится на месте возникновения шока, лицами, оказавшимися рядом (лучше 2–3 человека), не дожидаясь развития развернутой или терминальной стадии заболевания строго в соответствии с нижеприведенным алгоритмом. Эффективность лечебных мероприятий зависит от быстрого, комплексного и одновременного их проведения.
- Алгоритм оказания неотложной помощи при анафилактическом шоке изложен в Федеральных клинических рекомендациях, утвержденных Президиумом Российской ассоциации аллергологов и клинических иммунологов 23.12.2013 и направленных письмом Росздравнадзора от 02.11.2015 N 01И-1872/15 и остается актуальным и в 2022 году.
- Стандарт оказания скорой помощи при АШ утвержден приказом Минздрава 1183н от 30 декабря 2020 года.

АЛГОРИТМ ОКАЗАНИЯ НЕОТЛОЖНОЙ ПОМОЩИ АШ
- 1. Оценить кровообращение, дыхание, проходимость дыхательных путей, сознание, состояние кожи и вес па циента. При снижении АД на 20% от возрастной нормы — заподозрить развитие анафилактической реакции.
- При лечении анафилактического шока скорость оказания помощи является критическим фактором.
- Препарат выбора — раствор эпинефрина (адреналина) 0,1%, все остальные лекарственные средства и лечебные мероприятия рассматриваются как вспомогательная те рапия.
- Обязательно ведение письменного протокола по оказанию первой медицинской помощи при АШ.

НЕОТЛОЖНАЯ ПОМОЩЬ АШ
- 2. Прекратить введение препарата для прекращения дальнейшего поступления аллергена в организм; извлечь жало с помощью инъекционной иглы, холод на место укуса, жгут выше места п/к или в/м инъекции или укуса на 25 мин (каждые 10 мин ослаблять на 1–2 мин). При введении аллергена в нос или в глаза промыть их водой и закапать 0,1% раствор адреналина 1–2 капли. При в/в введении сохранить контакт с веной и перейти на введение изо тонического раствора хлорида натрия.
- 3. Отметить время попадания аллергена в организм, появления жалоб и первых клинических проявлений аллергической реакции.
- 4. Фельдшер ФАП: при возможности привлечь для помощи 1–3 человек, имеющих навык оказания неотложной помощи (мед. работник, вет. работник, зоотехник, учитель, вплоть до родителей). Через посредника вызвать более опытного мед. работника и сообщить врачу ЦРБ о имеющемся подозрении на анафилактическую реакцию (должен быть телефон дежурного врача ЦРБ и врача реанимации).

НЕОТЛОЖНАЯ ПОМОЩЬ АШ
- 5. Уложить пациента на спину с приподнятыми ногами (в положение по Тренделенбургу); повернуть голову набок для предупреждения аспирации.
- 6. Обеспечить проходимость дыхательных путей: снять зубные протезы, очистить ротовую полость от слизи, рвотных масс.
- 7. Обеспечить поступление свежего воздуха или ингалировать 100% кислород.
- Нельзя поднимать пациента или переводить его в положение сидя, так как это в течение нескольких секунд может привести к смертельному исходу.
- 8. Контакта с веной нет: как можно быстрее ввести в/м в середину переднелатеральной поверхности бедра (можно через одежду) 0,3–0,5 мл 0,1% раствора эпинефрина (адреналина гидрохлорида) взрослым (0,01 мл/кг веса, максимум — 0,5 мл), у детей в дозе 0,1 мл/год жизни, не более 1 мл. В 6 мес. ребенок в среднем весит 8 кг, в год — 10 кг, в 3 года — 15 кг, в 5 лет — 20 кг, в 10 лет — 30 кг. Исходя из этого в год ребенку надо ввести 0,1 мл, в 3 года — 0,15 мл, в 5 лет — 0,2 мл, после 10 лет — 0,3 мл.

НЕОТЛОЖНАЯ ПОМОЩЬ АШ
- При необходимости введение эпинефрина (адренали на) можно повторить через 5–15 мин. Большинство паци ентов отвечают на первую или вторую дозу адреналина.
- При отсутствии периферических венозных доступов эпинефрин можно вводить в бедренную вену или другие центральные вены или внутрикостно.
- Контакт с веной есть: ввести в/в струйно 0,1% рас твор эпинефрина (адреналина) от 0,5 до 1 мл в разведен ном виде на 10 мл изотонического раствора хлорида на трия (под контролем гемодинамики) и преднизолон 120– 150 мг (у детей адреналин в дозе 0,1 мл/год жизни и пред низолон 2–4 мг/кг) на фоне в/в инфузии изотонического раствора хлорида натрия 500 мл (детям из расчета 20 мл\кг).
- Повторить при необходимости через 20 мин дважды.

НЕОТЛОЖНАЯ ПОМОЩЬ АШ
- 9. Восполнение объема циркулирующей крови (ОЦК) коллоидами и кристаллоидами (декстран, физиологиче ский раствор) со скоростью 20–40 мл/кг в час (при невоз можности обеспечить данную скорость через одну вену проводить инфузии в 2–3 вены одновременно). При подъ еме АД уменьшить скорость инфузии в 2–3 раза.
- 10. В/в каждые 10–15 мин до улучшения состояния: допамин (развести 200 мг в 400 мл изотонического раство ра или 5% глюкозы и вводить по 2–11 капель в минуту) или 0,3–0,5 мл 0,1% раствор эпинефрина (у детей 0,1 мл/год жизни, суммарная доза до 5 мг).
- 11. При сохранении стойкого бронхоспазма и стабильной гемодинамике ввести 20 мл 2,4% раствора эуфиллина в течение 15–20 мин; у детей 0,5–1,0 мл/год жизни (не более 10 мл) в/в струйно на 20 мл изотонического раствора натрия хлорида.
- Если есть возможность — провести ингаляцию через небулайзер с беродуалом или сальбутамолом.

НЕОТЛОЖНАЯ ПОМОЩЬ АШ
- 12. При появлении стридорозного дыхания и отсутствии эффекта от комплексной терапии необходима немед ленная интубация (фельдшер имеет право установить комбитьюб).
- Применение антигистаминных препаратов (клемастин, хлоропирамина гидрохлорид, дифенгидрамин и другие) возможно только на фоне полной стабилизации гемодинамики и при наличии показаний.
- 13. Осуществлять контроль пульса, АД, ЧДД через каждые 15 мин для оценки состояния пациента.
- Тактика фельдшера: после стабилизации АД экстренно госпитализировать пациента в реанимационное отделение ввиду опасности повторного снижения АД; если не удается вывести пациента из шока — вызов помощи на себя.

ПРОФИЛАКТИКА РАЗВИТИЯ АШ
Обязателен тщательный сбор аллергологического анамнеза. Больным с известной аллергией (на лекарства, пищу, укусы насекомых и др.) медикаментозные препараты, имеющие высокий аллергенный потенциал или имеющие перекрестные вещества в составе следует либо вообще избегать назначать, либо назначать с осторожностью и только после обследования у аллерголога. Парентеральное введение лекарств должно производиться дробно, с интервалами 1–2 мин. На титульном листе истории болезни или амбулаторной карты пациентов должна быть отметка об имеющейся аллергии. Больные, в анамнезе у которых был анафилактический шок, должны при себе носить ампулу с адреналином, браслет с предупреждением о возможной анафилаксии или памятку для работни ков СП.

ПРЕПАРАТЫ ДЛЯ УКЛАДКИ ПРОТИВОШОКОВОГО НАБОРА АШ
1 Раствор эпинефрин 0,1 % в ампулах № 10
2 Раствор преднизолона (30 мг) в ампулах №10
3 Раствор дексаметазона (4 мг) в ампулах № 10
4 Раствор гидрокортизона 100 мг - № 10
5 Раствор бетаметазона (бетаметазона дипропионат 6,43 мг и бетаметазона натрия
фосфат 2,63 мг) в ампулах №10
6 Дифенгидрамин 1% в ампулах №10
7 Клемастин 0,1% - 2 мл
8 Хлоропирамин 2% - 1 мл

ПРЕПАРАТЫ ДЛЯ УКЛАДКИ ПРОТИВОШОКОВОГО НАБОРА АШ
1 Раствор эпинефрин 0,1 % в ампулах № 10
2 Раствор преднизолона (30 мг) в ампулах №10
3 Раствор дексаметазона (4 мг) в ампулах № 10
4 Раствор гидрокортизона 100 мг - № 10
5 Раствор бетаметазона (бетаметазона дипропионат 6,43 мг и бетаметазона натрия фосфат 2,63 мг) в ампулах №10
6 Дифенгидрамин 1% в ампулах №10
7 Клемастин 0,1% - 2 мл
8 Хлоропирамин 2% - 1 мл

ПРЕПАРАТЫ ДЛЯ УКЛАДКИ ПРОТИВОШОКОВОГО НАБОРА АШ
9 Сальбутамол аэрозоль для ингаляций дозированный 100 мкг/доза №2
10 Раствор декстрозы 40% в ампулах № 20
11 Раствор хлорида натрия 0,9% в ампулах № 20
12 Раствор глюкозы 5% – 250 мл (стерильно) № 2
13 Раствор хлорида натрия 0,9% - 400 мл №2
14 Раствор атропина 0,1% в ампулах №5
15 Спирт этиловый 70% – 100 мл
16 Роторасширитель №1
17 Языкодержатель №1
18 Жгут №1

ПРЕПАРАТЫ ДЛЯ УКЛАДКИ ПРОТИВОШОКОВОГО НАБОРА АШ
19 Шприцы одноразового пользования 1 мл, 2 мл, 5 мл, 10 мл и иглы к ним по 5 шт.
20 В/в катетер или игла (калибром G14-18; 2,2-1,2 мм) №5
21 Система для в/в капельных инфузий №2
22 Перчатки медицинские одноразовые 2 пары
23 Воздуховод
24 Аппарат дыхательный ручной (тип AMBU)
25 Ларингеальная маска
![ДОМАШНЕЕ ЗАДАНИЕ: Литература: Основные источники: (ОИ): ОИ 1. Нечаев В.М., Фролькис Л.С., Игнатюк Л.Ю. Лечение пациентов терапевтического профиля: Москва «ГЭОТАР-Медиа», 2020-880 с., стр. 412-424 Дополнительные источники: (ДИ): Лечебная деятельность. Пособие для подготовки к экзамену [Электронный ресурс]: Лавлинская Т. М.-2-е изд., стер. — Санкт-Петербург, ЭБС «Лань», 2021— 160 с. —//URL: https://lanbook.com/book/156370, стр. 75-77 Внеаудиторная самостоятельная работа: Составление презентаций, граф-структур на тему «Лечение острых аллергозов».](https://fsd.multiurok.ru/html/2022/03/08/s_622685cbdfc41/img43.jpg)
ДОМАШНЕЕ ЗАДАНИЕ:
- Литература:
- Основные источники: (ОИ):
- ОИ 1. Нечаев В.М., Фролькис Л.С., Игнатюк Л.Ю. Лечение пациентов терапевтического профиля: Москва «ГЭОТАР-Медиа», 2020-880 с., стр. 412-424
- Дополнительные источники: (ДИ):
- Лечебная деятельность. Пособие для подготовки к экзамену [Электронный ресурс]: Лавлинская Т. М.-2-е изд., стер. — Санкт-Петербург, ЭБС «Лань», 2021— 160 с. —//URL: https://lanbook.com/book/156370, стр. 75-77
- Внеаудиторная самостоятельная работа:
Составление презентаций, граф-структур на тему «Лечение острых аллергозов».
















































![ДОМАШНЕЕ ЗАДАНИЕ: Литература: Основные источники: (ОИ): ОИ 1. Нечаев В.М., Фролькис Л.С., Игнатюк Л.Ю. Лечение пациентов терапевтического профиля: Москва «ГЭОТАР-Медиа», 2020-880 с., стр. 412-424 Дополнительные источники: (ДИ): Лечебная деятельность. Пособие для подготовки к экзамену [Электронный ресурс]: Лавлинская Т. М.-2-е изд., стер. — Санкт-Петербург, ЭБС «Лань», 2021— 160 с. —//URL: https://lanbook.com/book/156370, стр. 75-77 Внеаудиторная самостоятельная работа: Составление презентаций, граф-структур на тему «Лечение острых аллергозов».](https://fsd.multiurok.ru/html/2022/03/08/s_622685cbdfc41/img43.jpg)