МИНИСТЕРСТВО ОБРАЗОВАНИЯ И НАУКИ РОССИЙСКОЙ ФЕДЕРАЦИИ
Федеральное государственное автономное образовательное учреждение высшего образования
«КРЫМСКИЙ ФЕДЕРАЛЬНЫЙ УНИВЕРСИТЕТ
имени В.И. ВЕРНАДСКОГО»
(ФГАОУ ВО «КФУ им. В.И. Вернадского)
Медицинский колледж
(структурное подразделение)
ФГАОУ ВО «КФУ им. В.И. ВЕРНАДСКОГО»
Лекция№21
Тема: «Сердечно-легочная реанимация».
МДК 04.03. Технология оказания медицинских услуг.
Преподаватель Чаплина Галина Юрьевна
Рассмотрено и одобрено на заседании
Методической комиссии
клинических дисциплин № 1
Протокол № __ от _________
Председатель ЦМК № 1 Лаврова Е.А. _________
г. Симферополь 2015г
Лекция№ 21
Тема: «Сердечно-легочная реанимация»
Реанимация – комплекс мероприятий, направленных на восстановление жизненно важных функций, проводимых при наступлении у пациента клинической смерти (остановке сердечной и дыхательной деятельности).
1. При обнаружении пострадавшего необходимо определить его состояние (жив, мертв, кома), для этого:
1) Установить отсутствие сознания (окликнуть или осторожно «пошевелить» пострадавшего, похлопать ладонями по его щекам или слегка ущипнуть за щеку).
2) Проверить пульс на сонной артерии.
3) Определить реакцию зрачка на свет (приподнять пострадавшему верхнее веко, проверив состояние зрачков).
4) Убедиться в отсутствии дыхания. (Приложить голову к груди пострадавшего) Нельзя тратить время на прикладывание ко рту зеркала или легких предметов!
2. Затем, соблюдая последовательность этапов оживления, предложенную американским доктором Питером Сафаром, приступаем к реанимации. Метод Сафара – «правило АВС».
А – восстановление проходимости дыхательных путей;
Б – восстановление дыхания (начать искусственную вентиляцию легких);
С – поддержание кровообращения путем массажа сердца.
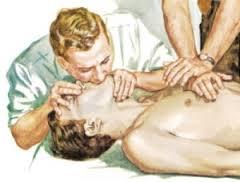
Искусственная вентиляция легких.
5) Пострадавшего укладывают на твердую, ровную поверхность (пол, земля, асфальт).
6) Запрокинуть голову пострадавшего назад. При этом одна рука поднимает шею, а другая нажимает сверху вниз на лоб, запрокидывая голову. Нельзя забывать, что запрокидывание головы пациента назад при повреждении шейного отдела позвоночника противопоказано!
7) Выдвинуть нижнюю челюсть вперед. Этот прием осуществляется путем вытягивания за углы нижних челюстей (двумя руками) или за подбородок (одной рукой).
8) Очищаем рот от слизи и рвотных масс. При обнаружении во рту и глотке крови, слизи, рвотных масс, мешающих дыханию, необходимо удалить их при помощи марлевой салфетки или носового платка на пальце.2
9) Запрокинуть голову пострадавшего, подложить валик. Оказывающий помощь одну руку подкладывает под шею, другую кладет на лоб пострадавшего и запрокидывает ему голову. Валик можно сделать из подручного материала (сумка, кофта, куртка).
10) Пальцами закрываем нос, чтобы не было утечки воздуха.
11) Плотно охватываем своим ртом рот пострадавшего (рот в рот) и производим 2 контрольных выдоха в его легкие. Следим за поднятием грудной клетки, при правильном вдохе грудная клетка должна подниматься. В процессе искусственной вентиляции легких воздух может попадать в желудок. Для удаления воздуха из желудка следует во время выдоха осторожно надавливать ладонью на область левого подреберья (живот). Во избежание аспирации содержимого желудка голову пострадавшего нужно повернуть набок.
Непрямой массаж сердца.
12) Освободить грудную клетку от одежды, женщинам расстегнуть бюстгальтер, расстегнуть брючный ремень, футболку задрать выше к шее. 13) Нанести прекардиальный удар по грудине (эффективен только в первую минуту).
Пять правил нанесения прекардиального удара по груди:
1. Прежде чем наносить удар, необходимо убедиться в отсутствии пульса на сонной артерии.
НЕЛЬЗЯ ! Наносить удар при наличии пульса на сонной артерии.
2. Прежде чем наносить удар, следует освободить грудную клетку от одежды или, по крайней мере, убедиться, что в месте нанесения удара нет пуговиц, медальонов либо других предметов. Даже нательный крестик может в этом случае сыграть роковую роль.
НЕЛЬЗЯ ! Наносить удар, не освободив грудную клетку от одежды.
3. Необходимо двумя пальцами левой руки прикрыть мечевидный отросток, чтобы уберечь его от удара: он легко отламывается от грудной клетки и травмирует печень, что может привести к трагическому исходу.
НЕЛЬЗЯ ! Наносить удар по мечевидному отростку.
4. Удар наносится ребром сжатой в кулак ладони, чуть выше мечевидного отростка, прикрытого двумя пальцами другой руки. Удар по грудине напоминает удар кулаком по столу рассерженного начальника. При этом цель удара – не «проломить» грудную клетку, а сотрясти ее.
НЕЛЬЗЯ ! Наносить удар детям младше 7 лет.
5. После удара необходимо проконтролировать пульс на сонной артерии. Если после удара (1 раз) по груди оживления не произошло, то необходимо приступить к комплексу сердечно-легочной реанимации.3
13) Найти правильное положение для рук. Для этого нащупаем конец грудины, затем на 2 пальца (3-4 сантиметра) выше мечевидного отростка накладываем основанием ладони руку на грудину пострадавшего, а другую руку кладем сверху. Надавливать на грудную клетку необходимо прямыми руками. Для того, чтобы избежать переломов ребер пальцы при массаже должны быть приподняты, не должны касаться грудной клетки.
14) Делаем 15 (60 – 30) надавливаний на грудину, используя при этом массу собственного тела. Первое нажатие на грудину нужно провести плавно и постараться определить ее эластичность. Массаж проводится энергичными толчками, на глубину 4-5 см. Нельзя делать раскачивающихся движений, отрывать руки от грудины, сгибать руки в локтях. Если под ладонью появится неприятный хруст (признак перелома ребер), то следует уменьшить ритм надавливаний и ни в коем случае нельзя прекращать непрямой массаж сердца.
Сердечно-легочная реанимация с учетом физиологических особенностей детей и взрослых:
Взрослые и дети от 8 лет:
* Две руки на нижней половине грудины;
* Надавливания – на 4-5 см.;
* Цикл – 15 надавливаний : 2 вдувания;
Ребенок 1 – 8 лет:
*Одна рука на нижней половине грудины;
* Надавливания – на 3 см.;
* Цикл – 5 надавливаний : 1 вдувание;
Младенец до 1 года:
* Два пальца на нижней половине грудины (на ширине 1 пальца ниже сосков);
* Надавливания – на 2 см.;
* Цикл – 5 надавливаний :
1 вдувание;
15) Через 3 цикла проверяем наличие пульса на сонной артерии.
16) Продолжать проведение сердечно-легочной реанимации необходимо до восстановления самостоятельного сердцебиения или до прибытия «Скорой помощи», но не более 25-30 минут.
4 Правила выполнения реанимации:
Если помощь оказывает один спасатель, то 2 вдоха – 15 (60) надавливаний.
Если помощь оказывают два спасателя, то 1 вдох – 5 (60) надавливаний. Если есть третий спасатель, то он приподнимает ноги пострадавшего для лучшего притока крови к сердцу.
Утопление – это асфиксия в результате наполнения дыхательных путей водой или другой жидкостью.
Условно различают три вида утопления в воде:
1) истинное (мокрое) – «синее» утопление;
2) асфиксическое (сухое);
3) смерть в воде – «белое» утопление.
При истинном (мокром) утоплении вода заполняет дыхательные пути и легкие, тонущий, борясь за свою жизнь, делает судорожные движения и втягивает в себя воду, которая препятствует поступлению воздуха. У утонувшего кожные покровы синюшные, из носа и полости рта выделяется пенистая жидкость.
При асфиксическом (сухом) утоплении происходит спазм голосовых связок, они смыкаются и вода в легкие не попадает, но и воздух не проходит.
При этом синюшность кожных покровов менее выражена. Пострадавший находится в состоянии обморока и сразу опускается на дно.
В третьем случае («белое» утопление) причиной гибели пострадавшего является внезапная остановка сердца и прекращение дыхания. У утонувших кожа бледная – «белая смерть». Наиболее частый вариант такого утопления отмечается при внезапном погружении в холодную воду.
5 Алгоритм
Проверяем признаки клинической смерти: - дыхание - пульс - реакция зрачка на свет - реакция «кошачий глаз»
Выдвигаем нижнюю челюсть
Очищаем ротовую полость
Запрокидываем голову
Делаем 2 выдоха в рот пострадавшему
Находим правильное положение для рук (на 2 пальца выше мечевидного отростка укладываем основание ладони на грудину пострадавшего)
Делаем 15 резких надавливаний
Делаем 2 выдоха в рот пострадавшему
Делаем 15 резких надавливаний
Через 5 циклов: проверяем появился пульс или нет, если нет, то продолжаем делать надавливания
Если появился пульс, а дыхание – нет, то надавливания больше не делаем, а выдохи в рот продолжаем через каждые 5-6 сек.
Через 30 мин проверяем признаки «биологической» смерти, это симптом кошачий глаз.
2-вариант лекции
А- обеспечение проходимости верхних дыхательных путей пострадавшего;
В - проведение искусственной вентиляции легких (ИВЛ);
С - диагностика остановки кровообращения, поддержание искусственного кровообращения путем наружного массажа сердца.
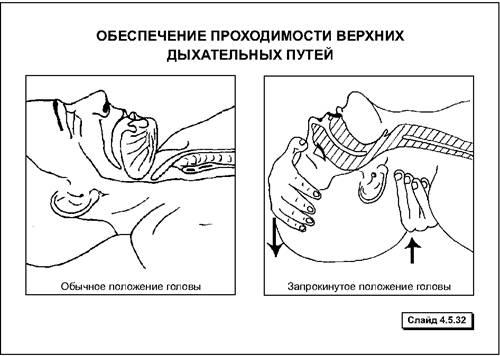
А. Проходимость верхних дыхательных путей обеспечивается проведением тройного приема Сафара, в состав которого входят следующие элементы:
1. Запрокидывание головы пострадавшего.
2. Выдвижение нижней челюсти кпереди.
3. Открытие рта.
При первых двух приемах происходит натяжение тканей между нижней челюстью и гортанью, при этом корень языка отходит от задней стенки глотки и таким образом проходимость верхних дыхательных путей восстанавливается.
Техника проведения тройного приема:
1. Пострадавшего следует уложить на спину и расстегнуть одежду, затрудняющую дыхание и кровообращение в области грудной клетки.
2. Запрокинуть голову пострадавшего нужно, подведя одну руку под его шею и осторожно приподнять ее, а другую поместить на лоб и надавить на него до максимального запрокидывания - это обычно приводит к раскрытию рта пострадавшего.
3. Если рот пострадавшего закрыт и его подбородок отвисает (мышцы шеи расслаблены), необходимо выдвинуть нижнюю челюсть вперед, переводя руку из-под шеи пострадавшего на его подбородок; следуют при этом удерживать рот пострадавшего слегка раскрытым.
У пострадавших, находящихся в бессознательном состоянии можно осуществить выдвижение нижней челюсти вперед более эффективно введенным в рот большим пальцем.
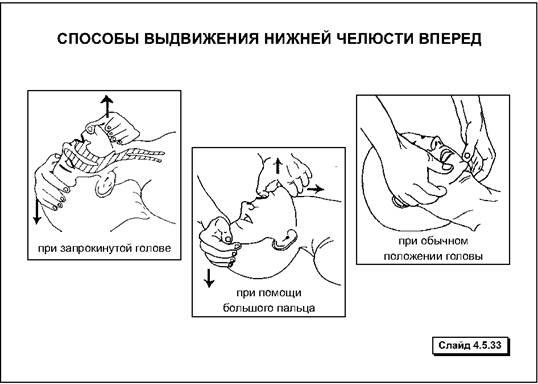
Эти действия можно осуществлять попеременно.
У пострадавших с подозрением на травму шейного отдела позвоночника максимальное запрокидывание головы может усугубить повреждение спинного мозга (сгибание и поворот головы абсолютно противопоказаны), выдвижение нижней челюсти с умеренным запрокидыванием головы считается самым лучшим методом восстановления проходимости дыхательных путей.
4. Осмотреть полость рта на наличие там посторонних включений (рвотные массы, остатки пищи, слизь и т.п.). В случае необходимости быстро освободить полость рта пальцем, обернутым платком или марлей.
В. После выполнения тройного приема Сафара (выполнение его занимает несколько секунд) необходимо сделать 2-3 пробных вдоха в легкие пострадавшего.
1. Если при этом грудная клетка не раздувается, можно заподозрить инородное тело в верхних дыхательных путях. В этом случае следует быстро удалить инородное тело.
Одним из эффективных приемов удаления инородного тела (например, куска пищи) из дыхательных путей в глотку и/или гортань является прием Хаймлиха (Heimlich), рассчитанный на мгновенное повышение внутрилегочного давления, с помощью которого инородное тело может быть вытолкнуто из дыхательных путей.
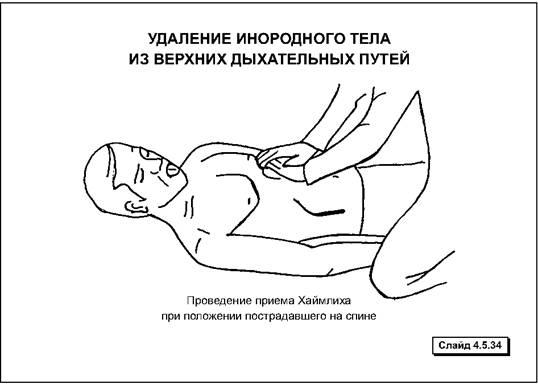
2. Если грудная клетка пострадавшего приподнимается, следует приступить к искусственной вентиляции легких (ИВЛ).
Искусственная вентиляция легких (ИВЛ) является частью комплекса реанимационных мероприятий, а также применяется в случаях остановки дыхания при наличии сердцебиения.
Выполнять ИВЛ можно с любой от пострадавшего стороны.
Техника ИВЛ способом «рот в рот»:
1) запрокинутом положении головы (при необходимости выдвинутой вперед нижней челюстью) плотно сжать пальцами крылья носа;
2) наклониться к пострадавшему, плотно обхватить своими губами приоткрытый рот пострадавшего и, набрав в легкие воздуха, сделать максимальный выдох, контролируя его эффективность (достаточный объем) по движению грудной клетки (расправлению) пострадавшего;
3) после расправления грудной клетки отнять губы ото рта пострадавшего и прекратить сдавливать крылья носа для обеспечения самостоятельного (пассивного) выхода воздуха из легких.
Продолжительность вдоха (выдоха спасателя) и пассивного выдоха пострадавшего составляет 5 секунд (12 дыхательных движений в 1 мин.). Объем воздуха, необходимого для вдоха взрослому человеку, составляет 0,8-1,2 литра.
Интервалы между вдохами и глубина каждого вдоха должны быть одинаковыми.
Техника ИВЛ способом «рот в нос» используется при невозможности проведения способа «рот в рот» (травма языка, челюсти и губ).
Положение пострадавшего, частота и глубина вдохов, проведение дополнительных мероприятий те же, что и при искусственном дыхании способом «рот в рот». Рот пострадавшего при этом должен быть плотно закрыт. Вдувание проводят в нос.
Техника ИВЛ «рот–устройство–рот»
Устройство для проведения искусственного дыхания «рот–устройство–рот» представляет собой S-образную трубку.
Введение S-образной трубки. Запрокинуть голову, раскрыть рот и ввести трубку в направлении, обратном кривизне языка и верхнего неба, продвинуть трубку до середины языка, повернуть трубку на 180° и продвинуть до корня языка.
Проведение вдоха. Сделать глубокий вдох, охватить выступающий изо рта конец трубки и с силой вдуть в нее воздух, обеспечивая герметичность между ртом пострадавшего и трубкой.
После окончания вдувания дать пострадавшему возможность произвести пассивный выдох.
Положение пострадавшего, частота и глубина вдохов те же, что и при искусственной вентиляции легких способом «рот в рот».
Искусственная вентиляция легких сопровождаться с одновременным визуальным контролем за движениями грудной клетки пострадавшего.
С. Непрямой массаж сердца проводится во всех случаях прекращения сердечной деятельности и, как правило, в комплексе с искусственной вентиляцией легких (сердечно-легочная реанимация). В некоторых случаях дыхание может быть сохранено (электротравма), тогда проводится только непрямой массаж сердца.
Признаки остановки сердца:
Техника проведения непрямого (закрытого) массажа сердца взрослому человеку:
1) быстро уложить пострадавшего на спину на жесткую поверхность (пол, земля);
2) встать на колени сбоку от пострадавшего;
3) положить основание ладони одной руки на грудину пострадавшего, отступив 2 пальца от края мечевидного отростка, сверху на нее положить ладонь другой руки.
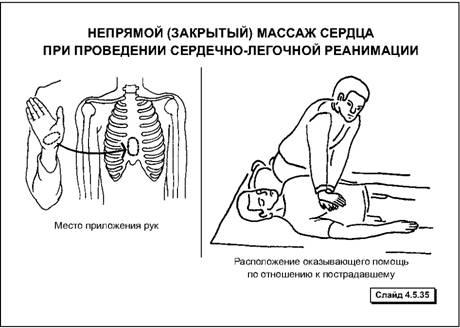
4) энергичным толчкообразным движением выпрямленных рук надавливать на грудину, на глубину 4-5 см, используя при этом вес собственного тела;
5) после каждого надавливания давать возможность расправиться грудной клетке самостоятельно, при этом руки от груди не отнимать.
Сжатие сердца и легких между грудиной и позвоночником сопровождается изгнанием крови из сердца, легких и крупных сосудов. Кровоток при этом в сонных артериях составляет всего 30 % от нормы, что недостаточно для восстановления сознания, но может поддержать минимальный обмен, обеспечивающий жизнеспособность мозга.
Прекращение давления на грудину ведет к тому, что грудная клетка в силу своей эластичности расширяется, сердце и сосуды легких пассивно наполняются кровью.
Эффективность надавливания на грудину оценивается по пульсовой волне, которая определяется на сонной артерии в момент массажного толчка.
Частота, с которой следует проводить непрямой массаж сердца, составляет 80-100движений в минуту!
Контроль эффективности сердечно-легочной реанимации (СЛР) проводится после первых 4 циклов реанимационных мероприятий (вдох–массаж) и каждые 1 - 2 мин во время кратковременного (не более 5 сек) прекращения сердечно-легочной реанимации. Его осуществляет проводящий искусственную вентиляцию легких (т.е. находящийся у головы пострадавшего).
Сочетание приемов восстановления дыхания и сердечной деятельности
Если оказывают помощь два человека, то один из них делает непрямой массаж сердца, а другой – искусственное дыхание. При этом соотношение вдуваний в рот или в нос пострадавшего и непрямого массажа сердца составляет 1:5.
Если помощь оказывает один человек, то очередность манипуляций и их режим изменяются – через каждые 2 вдоха воздуха в легкие пострадавшему производят 15 сдавлений груди(2:15).
Показатели эффективной СЛР
изменение окраски кожи (уменьшение бледности, цианоза);
появление самостоятельного пульса на сонных артериях, не связанного с компрессиями на грудину;
сужение зрачков;
восстановление самостоятельного дыхания.
Если при проведении СЛР появился самостоятельный пульс на сонных артериях, а самостоятельное дыхание нет – следует продолжить только ИВЛ.
После успешно проведенной СЛР пострадавшему необходимо придать устойчивое положение на боку для профилактики западения языка и попадания рвотных масс в дыхательные пути.
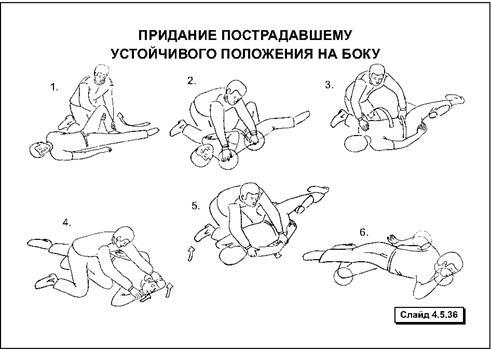
Реанимационные мероприятия прекращаются в следующих случаях:
при появлении пульса на сонных артериях и самостоятельного дыхания у пострадавшего;
если в течение 30 минут их проведения не появились вышеуказанные признаки эффективности СЛР.
Список используемой литературы:
1.Т.П. Обуховец «Основы сестринского дела»
Роств-на-Дону «Феникс» 2004;стр.474-484;
2.С.А. Мухина «Общий уход за больными»
Москва «Медицина» 1986; стр.246-251;
3.«Основы сестринского дела»
Алгоритмы манипуляций
Учебное пособие для медицинских училищ и колледжей
Москва «ГЭОТАР-Медиа» 2013стр.148-153;
4. Интернет https://www.google.com/
http://webmed.com.ua/
8