
КФ КГБПОУ «ХГМК» имени Г.С. Макарова МЗХК
ВАКЦИНОПРОФИЛАКТИКА ИНФЕКЦИОННЫХ ЗАБОЛЕВАНИЙ: теоретические аспекты
Учебная презентация
Преподаватель: Халецкая Дина Сергеевна

ВАКЦИНОПРОФИЛАКТИКА ИНФЕКЦИОННЫХ ЗАБОЛЕВАНИЙ: ОСНОВНЫЕ ПОНЯТИЯ

ВАКЦИНОПРОФИЛАКТИКА ИНФЕКЦИОННЫХ ЗАБОЛЕВАНИЙ, ВКЛЮЧЕННЫХ В НАЦИОНАЛЬНЫЙ КАЛЕНДАРЬ ПРОФИЛАКТИЧЕСКИХ ПРИВИВОК
- Календарь профилактических прививок, или график иммунизации – инструктивно закрепленная возрастная последовательность прививок, являющимися обязательными для данного государства.
- В России (согласно Приказу МЗ РФ от 06.12.2021 N 1122н)
Обязательны прививки против 11 инфекций: гепатит В, туберкулез, коклюш, дифтерия, столбняк, полиомиелит, корь, краснуха, эпид.паротит, грипп, гемофильная инфекция (Hib) . И дополнительно 12-я –детям с 12 до 17 лет включительно против коронавирусной инфекции (по приоритету 3 уровня)

ВАКЦИНОПРОФИЛАКТИКА ИНФЕКЦИОННЫХ ЗАБОЛЕВАНИЙ, ВКЛЮЧЕННЫХ В НАЦИОНАЛЬНЫЙ КАЛЕНДАРЬ ПРОФИЛАКТИЧЕСКИХ ПРИВИВОК
- В разных странах календари профилактических прививок могут отличаться друг от друга. Это связано с тем, что календарь профилактических прививок, принятый в конкретной стране, отражает прежде всего эпидемиологическую ситуацию, которая диктует необходимость создания вакцин собственного производства. Так, например, для нашей страны остро необходима вакцинация против туберкулеза, гепатита В и А, краснухи, Hib-инфекции и др.
ВАКЦИНОПРОФИЛАКТИКА ИНФЕКЦИОННЫХ ЗАБОЛЕВАНИЙ, ВКЛЮЧЕННЫХ В НАЦИОНАЛЬНЫЙ КАЛЕНДАРЬ ПРОФИЛАКТИЧЕСКИХ ПРИВИВОК
- При построении графика профилактических прививок в расчет берут способность организма к полноценному иммунному ответу и достижении защиты ребенка от конкретного инфекционного заболевания . Необходимость защитить детей от ряда инфекций в самом раннем возрасте требует в декретированные сроки проведения прививок с учетом возможности даже относительно низкого иммунного ответа. Так, например, иммунизация вакцинами АКДС и полиомиелитной вакциной в раннем возрасте возникает меньший иммунный ответ, чем в более поздние сроки, однако почти во всех странах вакцинацию начинают с 2-х месячного возраста, а в некоторых странах и с рождения.
- Согласно отечественному календарю, живые вакцины (против кори, паротита, краснухи) рекомендуется вводить начиная с 12-ти месячного возраста, тогда как в США – с 15-ти месяцев, Великобритании – с 12-18-ти месячного, Канады – с 12-ти месячного. Более раннее введение этих вакцин нежелательно, поскольку есть опасность нейтрализации вакцинального вируса антителами, полученными от матери.

ОСНОВНЫЕ ИММУНОЛОГИЧЕСКИЕ ПОНЯТИЯ В ВАКЦИНОЛОГИИ
- Иммунопрофилактика - создание искусственного иммунитета путем введения вакцин и сывороточных препаратов.
- Прайминг – первое введение вакцинального препарата (антигена).
- Бустер (бустерная доза) – второе, третье, т.д. введение дозы вакцины (антигена)
- Первичная иммунизация – мероприятие, направленное на создание искусственного иммунитета, путем законченной схемы вакцинации (V1,2,3)
- Ревакцинация – мероприятие, направленное на поддержание иммунитета, выработанного предыдущими вакцинациями. Обычно проводится через несколько лет после вакцинации.
- Туровая вакцинация – проведение 2-х и более вакцинаций от одной инфекции с различными временными интервалами. Туровую иммунизацию проводят обычно в развивающихся странах в ходе мероприятий по ликвидации инфекции, где охват прививками небольшой и у большинства вакцинированных отсутствует документальное подтверждение вакцинации. В таких ситуациях принцип прививать всех «невзирая на ...» себя оправдывает

ОСНОВНЫЕ ИММУНОЛОГИЧЕСКИЕ ПОНЯТИЯ В ВАКЦИНОЛОГИИ
- Эффективность вакцинации – количество не заболевших к общему число привитых пациентов.
- Поствакцинальный иммунитет – иммунитет, который развивается после введения вакцины.
На развитие поствакцинального иммунитета влияют следующие факторы :
- 1. зависящие от самой вакцины:
а) чистота препарата;
б) время жизни антигена;
в) доза;
д) кратность введения.
- 2. зависящие от организма:
а) состояние индивидуальной иммунной реактивности;
б) возраст;
в) наличие иммунодефицита;
г) состояние организма в целом;
д) генетическая предрасположенность.
- 3. зависящие от внешней среды:
а) питание;
б) условия труда и быта;
в) климат, экология;
ВИДЫ ВАКЦИН
1) Живые вакцины . Они содержат ослабленный живой микроорганизм. Могут быть получены путем селекции (БЦЖ, гриппозная). Они способны размножаться в организме и вызывать вакцинальный процесс, формируя невосприимчивость. Утрата вирулентности у таких штаммов закреплена генетически, однако у лиц с иммунодефицитами могут возникнуть серьезные проблемы;
2) Инактивированные (убитые) вакцины . Содержат убитый целый микро-организм, их убивают физическими (температура, радиация, ультрафиолетовый свет) или химическими (спирт, формальдегид) методами. (коклюшная, против гепатита А);
3) Химические вакцины . Содержат компоненты клеточной стенки или других частей возбудителя, как например в ацеллюлярной вакцине против коклюша, коньюгированной вакцине против гемофильной инфекции или в вакцине против менингококковой инфекции.
4) Анатоксины . Вакцины, содержащие инактивированный токсин (яд) продуцируемый бактериями. В результате такой обработки токсические свойства утрачиваются, но остаются иммуногенные. Примером могут служить вакцины против дифтерии и столбняка.
5) Векторные (рекомбинантные) вакцины . Вакцины, полученные методами генной инженерии. Суть метода: гены вирулентного микроорганизма, отвечающий за синтез протективных антигенов, встраивают в геном какого – либо безвредного микроорганизма, который при культивировании продуцирует и накапливает соответствующий антиген. Примером может служить рекомбинантная вакцина против вирусного гепатита B
6) Ассоциированные/комбинированные вакцины . Вакцины различных типов, содержащие 2 или живых/инактивированных вакцин (АКДС).

ОСНОВНЫЕ МЕХАНИЗМЫ ФОРМИРОВАНИЯ ВАКЦИНАЛЬНОГО ИММУНИТЕТА
Формирование поствакцинального иммунитета
- Вакцины стимулируют ответ иммунной системы так, как будто имеет место реальная инфекция. Иммунная система затем борется с "инфекцией" и запоминает микроорганизм, который ее вызвал. При этом если «дикий штамм» микроорганизма попадает в организм, эффективно борется с ним.
- В иммунном ответе на введение вакцины участвуют макрофаги, Т-лимфоциты (эффекторные - цитотоксическими, регулярные - хелперы, супрессоры, Т-клетки памяти), В-лимфоциты (В-клетки памяти), продуцируемые плазматическими клетками антитела (Ig M, G, А), а также цитокины (монокины, лимфокины).
- После введения вакцины макрофаги захватывают антигенный материал, расщепляют его внутриклеточно и представляют фрагменты антигена на своей поверхности в иммуногенной форме (эпитопы). Т-лимфоциты распознают представленные макрофагом антигены и активизируют В-лимфоциты, которые превращаются в клетки, продуцирующие антитела. При избытке продукции AT в процесс включаются Т-супрессоры, кроме того на IgG могут вырабатываться антиидиотипические AT, что прерывает процесс выработки AT.

Образование антител в ответ на первичное введение вакцины
характеризуется 3 периодами:
- латентный период или «лаг-фаза» - интервал времени между введением антигена (вакцины) в организм и появлением антител в крови. Его длительность составляет от нескольких суток до 2-х недель в зависимости от вида, дозы, способа введения антигена, особенностей иммунной системы ребенка;
- период роста. Для него характерно быстрое нарастание антител в крови. Продолжительность этого периода может составлять: от 4 дней до 4 недель (примерно 3 недели в ответ на столбнячный и дифтерийный анатоксины, 2 недели - на коклюшную вакцину). Быстро нарастают антитела на введение коревой, паротитной вакцин, что позволяет использовать активную иммунизацию для экстренной профилактики кори и эпидемического паротита при ее проведении в первые 2-3 дня контакта.
- период снижения - наступает после достижения максимального уровня антител в крови, причем их количество снижается вначале быстро, а затем медленно в течение нескольких лет и десятилетий.


- Существенным компонентом первичного иммунного ответа являются Ig M, тогда как при вторичном иммунном ответе иммуноглобулины представлены в основном Ig G. Повторные дозы антигена приводят к более быстрому и более интенсивному иммунному ответу, «лаг-фаза» отсутствует или становится короче, максимальный уровень антител вырабатывается быстрее и выше, а период активности антител дольше. Происходит это за счет быстрого вступления в реакцию В- и Т-клеток памяти.
- Оптимальный промежуток времени между первым и вторым введением вакцины - 1-2 месяца. Сокращение сроков вакцинации может способствовать элиминации антигенов вакцины предшествующими антителами. Удлинение интервала между введениями вакцины не вызывает снижения эффективности иммунизации, однако ведет к увеличению неиммунной прослойки и возможности заболевания между вакцинациями.

ОЦЕНКА КАЧЕСТВА ИММУНИЗАЦИИ

КОЛЛЕКТИВНЫЙ (ПОПУЛЯЦИОННЫЙ) ИММУНИТЕТ
- Коллективный (популяционный) иммунитет к определенному возбудителю определяется количеством переболевших и количеством иммунизированных.
- Решить задачу создания и поддержания индивидуального и коллективного иммунитета раз и навсегда невозможно. Пока угроза данной инфекции существует, приходится иммунизировать каждое новое поколение.

При оценке качества иммунизации определяют иммунную прослойку (ИП) — количество лиц в %, имеющих иммунитет к определенному возбудителю.
- ИП должна составлять 80–95 %. Только в случае высокой ИП системой профилактических прививок можно контролировать инфекционную заболеваемость.
- Чем выше ИП, тем меньше вероятность возникновения эпидемии. Если ИП снижается, то в популяции увеличивается количество восприимчивых лиц, возбудители пассируются через их организмы, их вирулентность повышается и они могут вызвать заболевания даже у иммунизированных лиц с недостаточным уровнем поствакцинального иммунитета.
- ИП никогда не бывает 100 %, так как всегда есть люди, имеющие постоянные противопоказания, а также не отвечающие на антиген (рефрактерная группа)
СПОСОБЫ ОЦЕНКИ ИММУННОЙ ПРОСЛОЙКИ:
1) ориентировочный — по охвату населения прививками: доля привитых из числа проживающих на данной территории, подлежащих прививкам по календарю. Согласно инструкции об организации проведения профилактических прививок, требуемые показатели охвата прививками составляют:
– для ВГВ-1 — не менее 90 %;
– БЦЖ-1, АКДС-1, Полио-1, ВГВ-2 — не менее 80 %;
– АКДС-2, Полио-2 — не менее 70 %;
– АКДС-3, Полио-3, ВГВ-3 — не менее 60 %.
2) более точную оценку ИП получают путем иммунологического обследования населения.
Гуморальный поствакцинальный иммунитет оценивают по уровню серопротекции (число лиц с защитным титром антител) и длительности сохранения антител (табл.). При наличии защитного титра антител в случае контакта с больным или при опасности заражения специфическую профилактику можно не проводить.
Интенсивность клеточного поствакцинального иммунитета оценивают с помощью внутрикожных проб с аллергенами.
3) Другие показатели качества иммунизации: показатели своевременности проведения прививок в установленные сроки, частота медицинских противопоказаний, показатель среднего расхода вакцины на одну прививку, эпидемиологическая и экономическая эффективность иммунизации.
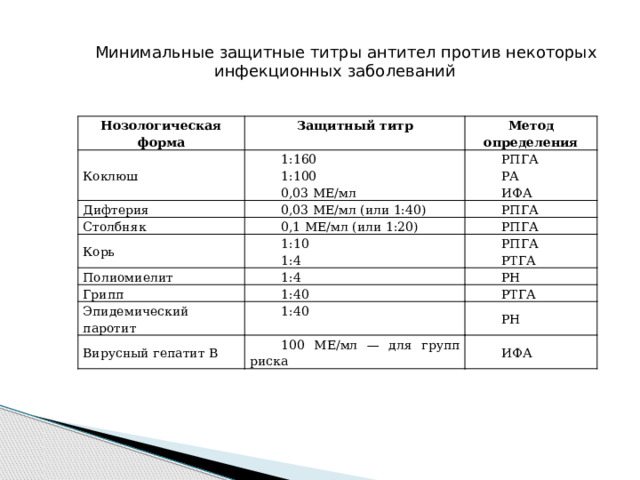
Минимальные защитные титры антител против некоторых
инфекционных заболеваний
Нозологическая форма
Защитный титр
Коклюш
Метод определения
Дифтерия
1:160
1:100
0,03 МЕ/мл (или 1:40)
РПГА
Столбняк
0,03 МЕ/мл
РА
РПГА
0,1 МЕ/мл (или 1:20)
Корь
1:10
ИФА
Полиомиелит
РПГА
1:4
Грипп
РПГА
1:4
1:40
РТГА
РН
Эпидемический паротит
1:40
Вирусный гепатит В
РТГА
100 МЕ/мл — для групп риска
РН
ИФА







































