

СДЕЛАЙТЕ СВОИ УРОКИ ЕЩЁ ЭФФЕКТИВНЕЕ, А ЖИЗНЬ СВОБОДНЕЕ
Благодаря готовым учебным материалам для работы в классе и дистанционно
Скидки до 50 % на комплекты
только до
Готовые ключевые этапы урока всегда будут у вас под рукой
Организационный момент
Проверка знаний
Объяснение материала
Закрепление изученного
Итоги урока

Учебно-методическое пособие: Правила оказания первой помощи
Важность доврачебной скорой помощи в настоящее время очень актуальна. В пособии представлены самые важные способы оказания первой помощи пострадавшим
Просмотр содержимого документа
«Учебно-методическое пособие: Правила оказания первой помощи»
| cреднее профессиональное образование | Государственное бюджетное общеобразовательное учреждение среднего профессионального образования «Волгоградский технологический колледж» Синицына Т.М Правила оказания первой медицинской помощи учебно- методическое пособие Волгоград 2022 |
Введение
Известно, что даже в крупных городах бригада «скорой помощи» прибывает по вызову через несколько десятков минут. Даже в такой короткий отрезок времени могут наступить необратимые изменения в организме внезапно заболевших или пострадавших.
Поэтому судьба пострадавших и внезапно заболевших зависит от организации, оперативности и правильности оказания первой помощи.
В медицинской практике используется термин «золотой час». Он подчеркивает важность оказания помощи пациентам, у которых возникают острые расстройства здоровья, в первые минуты или десятки минут с момента возникновения болезненного состояния.
Поэтому каждый человек должен владеть минимальным набором знаний и умений, которые можно применить для оказания доврачебной помощи лицам, пострадавшим в результате несчастного случая или острого расстройства здоровья, не дожидаясь пассивно прибытия «скорой».
Обратите внимание на цифры, подтверждающие важность данного тезиса:
3-5 минут — такова продолжительность клинической смерти, возникающей в результате воздействия внезапных повреждающих факторов (например, электротравмы). Без оказания первой помощи в первые минуты после прекращения кровообращения у пациента наступает биологическая смерть.
По данным Минздрава РФ, почти 40% внезапных смертей в нашей стране вызваны инфарктом миокарда — острым проявлением ишемической болезни сердца.
По сведениям Международной организации труда, ежегодно около 15 000 россиян погибают от несчастных случаев на рабочем месте.
Цель заключается в том, чтобы предоставить обучающимся основные понятия о первой помощи и обучить их методам ее оказания. На базовом уровне рассматриваются вопросы, касающиеся:
ран;
кровотечений;
переломов костей и повреждений суставов;
сдавливающих травм (например, сдавление грудной клетки или живота);
потери сознания, особенно сопровождающейся затруднением или остановкой дыхания;
повреждений глаз;
ожогов;
снижения артериального давления или шока;
правил личной гигиены при обработке ран;
оказания помощи при ампутациях пальцев.
Умея оказывать первую помощь пациентам с наиболее распространенными острыми расстройствами здоровья, вы не упустите «золотой час», по истечении которого пострадавшему часто невозможно помочь даже в лучших медицинских центрах.
Успехов вам!
Пояснительная записка
Учебно-методическое пособие содержит темы по МДК 01.03 Начальная профессиональная подготовка и введение в специальность, согласно рабочей программы модуля.
Данный междисциплинарный курс является частью модуля начальной профессиональной подготовки в профессиональном цикле. Целью изучения курса является знакомство студентов с основными понятиями о первой доврачебной помощи и обучение методам ее оказания. На базовом уровне рассматриваются вопросы, касающиеся:
ран;
кровотечений;
переломов костей и повреждений суставов;
потери сознания, особенно сопровождающейся затруднением или остановкой дыхания;
ожогов, отморожений;
первой реанимационной помощи;
правил личной гигиены при обработке ран;
оказания помощи при утоплении, отравлении.
Юрист должен обладать профессиональными компетенциями, соответствующими основным видам профессиональной деятельности: ПК 1.9. Оказывать первую (доврачебную) медицинскую помощь и самопомощь.
В результате изучения профессионального модуля студент будет иметь практический опыт:
выполнения оперативно-служебных задач в соответствии с профилем деятельности в условиях режима чрезвычайного положения.
Студент будет уметь:
использовать средства индивидуальной защиты, такие как, аптечка индивидуальная и индивидуальный противохимический пакет;
обеспечивать безопасность: личную, граждан, в части оказания первой доврачебной помощи и самопомощи.
Студент будет знать:
организационно-правовые основы и тактику деятельности сотрудников правоохранительных органов в особых условиях, чрезвычайных обстоятельствах, чрезвычайных ситуациях, в условиях режима чрезвычайного положения и в военное время, в части оказания доврачебной помощи пострадавшим.
правовые основы, условия и пределы применения и использования огнестрельного оружия сотрудниками правоохранительных органов; оказание первой помощи в результате полученных огнестрельных ран сотрудниками правоохранительных органов и гражданами.
Тема1. Введение. Задачи первой медицинской помощи
План:
Что понимают под первой медицинской помощью.
Как проводится осмотр пострадавшего.
1.Что понимают под первой медицинской помощью?
Бурный прогресс науки и техники, рост темпа и ритма современной жизни, увеличение психоэмоциональных перегрузок, учащение катастроф, сопровождающихся многообразием патологии привели к неуклонному росту экстремальной патологии. К истинным неотложным состояниям относятся все острые патологические состояния, вызванные внешними или внутренними причинами и требующие, независимо о наличия угрозы для жизни, немедленной диагностики и лечения.
Первая доврачебная помощь — это комплекс пособий, позволяющих восстанавливать и поддерживать основные жизненные функции организма больного до оказания квалифицированной медицинской помощи. Задачи первой доврачебной помощи:
1) По возможности устранить патологическое воздействие.
2) Эффективное временное искусственное замещение и управление функциями жизненно важных органов и систем организма (например, искусственная вентиляция легких, непрямой массаж сердца).
3) Быстрая транспортировка (обеспечение) квалифицированной медицинской помощи.
2.Как проводится осмотр пострадавшего.
1. Необходимо выяснить, что беспокоит пострадавшего (боли, рвота, одышка и т.п.), что с ним случилось, впервые ли это происходит, есть ли какие-нибудь у него тяжелые хронический болезни, нет ли аллергии к лекарства. (Если пострадавший не может отвечать на вопросы, то опрашивают свидетелей случившегося).
Выделяют субъективные симптому- это ощущения, испытываемые больным (боль, тошнота). Они являются отражением объективных изменений в организме.
Объективные симптомы, обнаруживаются при исследовании больного (желтуха, увеличение печени).
2. Оценка сознания. Сознание больного может быть ясным (нормальным), то есть человек адекватно реагирует на ситуацию, отвечает на вопросы, ориентируется в пространстве и времени.
Сознание может быть ступорозным, сопорозным и коматозным.
Ступор- состояние оглушения. Больной плохо ориентируется в окружающей обстановке, на вопросы отвечает с запозданием. Подобное состояние наблюдается при контузиях, некоторых отравлениях.
Сопор- спячка, из которой больной выходит на короткое время при громком окрике или торможении. Рефлексы сохранены. Такое состояние может наблюдаться при инфекционных заболеваниях.
Кома- бессознательное состояние, характеризующееся полным отсутствием реакции на внешние раздражители, отсутствием рефлексов и расстройством жизненно важных функций.
3. Определение пульса на сонной, лучевой артериях. Подсчет частоты сердечных сокращений (ЧСС) за 1 минуту.
4. Определение и подсчет частоты дыхательных движений (ЧДД) за 1 минуту.
Одышка может быть субъективной и объективной. Субъективная одышка - субъективное ощущение больным затрудненного дыхания. Объективная одышка определяется объективными методами исследования и характеризуется изменением частоты, глубины, и ритма дыхания, а также продолжительностью вдоха и выдоха.
5. Если пострадавший находится в бессознательном состоянии, то обязательно оцениваем состояние зрачков (расширены или сужены), определяем реакцию зрачка на свет.
6. Определение положения пострадавшего. Оно может быть активным, пассивным и вынужденным. Активное положение- пострадавший легко изменяет свое положение в зависимости от обстоятельств. Пассивное положение- наблюдается обычно при бессознательном состоянии. Пострадавшие неподвижны, голова и конечности свешиваются в силу их тяжести. Вынужденное положение пострадавший принимает для прекращения или ослабления имеющихся у него болезненных ощущения (например, во время приступа бронхиальной астмы больной сидит, крепко опираясь руками в край стола или стула со слегка наклоненной вперед верхней половиной туловища у раскрытого окна).
7. Осмотр конечностей. Обращают внимание на симметричность, окраску кожи. Проверяют признаки перелома костей.
Контрольные вопросы:
1.Что понимают под первой доврачебной помощью?
2. Что такое сопор, кома, ступор?
3. Какие симптомы у пострадавшего необходимо учесть при оказании ему первой помощи?
Тема 2. Приемы первой доврачебной помощи приемами бинтования
План:
Понятие десмургия.
Основные виды бинтовых повязок.
Повязки на различные части тела.
Понятие десмургия.
Десмургия (греч. desmos- связь, повязка и ergon-дело)- руководство к наложению повязок. Искусство фиксации перевязочного материала относится к наиболее древним навыкам в становлении медицины. В многочисленных сведениях по лечению ран в древности содержатся сведения по использованию в качестве фиксирующих материалов липкого пластыря, смолы, холста (Гиппократ, Корнелий Цельс, Гален). Велики заслуги в десмургии Н.И. Пирогова. В своих трудах он описал все разновидности перевязочного материала и способы его закрепления.
Под повязкой следует понимать комплекс средств, используемых с целью защиты ран и патологически измененных поверхностей кожи от воздействия внешней среды, а также использование перевязочного материала с целью обеспечения гемостаза, иммобилизации или устранения порочного положения части тела.
Под термином «перевязка» понимают процесс наложения или смены лечебной повязки. Повязка, накладываемая на тело, как правило, состоит из двух частей: материала,
накладываемого на рану для получения лечебного эффекта, и фиксирующего перевязочного материала.
В качестве фиксирующего материала используют простой бинт( марлевый), сетчатый бинт, трикотажный трубчатый бинт, эластичный бинт и т.д. Фиксация перевязочного материала на коже может быть достигнута применением клея (клеол, коллодий), лейкопластыря, матерчатых косынок.
Марлевые бинты до сих пор являются основным материалом, которым пользуются при перевязках. Бинт имеет головку (скатанная часть) и свободную часть (начало).
По характеру и назначению различают следующие мягкие бинтовые повязки:
Простая мягкая повязка: защитная, лекарственная;
Гемостатическая (давящая);
Иммобилизирующая (обездвиживающая) повязка: транспортная и лечебная;
Корригирующая
Общие правила наложения мягкой бинтовой повязки. При наложении повязки следует соблюдать ряд общих требований:
Больному следует придать удобное положение: он должен удобно сидеть или лежать;
Больной не должен двигаться;
Бинтуемая часть тела должна находиться в покойном положении: мышцы не напряжены- в противном случае при расслаблении мышц после наложения повязки последняя будет свободной;
Положение бинтуемой части тела должно быть таким, чтобы после наложения повязки она находилась в функционально выгодном положении;
Бинтующий стоит лицом к больному (пострадавшему) и по выражению лица последнего судят о его состояния;
Головку бинта держат в правой руке, начало- в левой, бинтуют слева на право. Последующим оборотом бинта покрывают предыдущий тур на 1/2 или 2/3 его ширины.
Основные виды бинтовых повязок
В качестве первичной повязки в условиях массовых поражений используются индивидуальный перевязочный пакет (ИПП), который состоит из двух стерильных ватно-марлевых подушечек размером 15х15 см, фиксированных на стерильном бинте шириной 9 см. Для фиксации конца бинта в пакете имеется безопасная булавка.
Циркулярная повязка. Каждый последующий тур прикрывает предыдущий. Такая повязка удобна для бинтования цилиндрической поверхности.
Спиральная повязка. После закрепляющего хода каждый последующий тур прикрывает предыдущий на 1/2 или 2/3. Повязку накладывают на цилиндрические и конические участки. При бинтовании конической формы повязку накладывают с перегибами (голень, предплечье).
Ползучая повязка. Начинают бинтование с циркулярной повязки и накладывают бинт по направлению снизу вверх. При этом между отдельными турами остается пространство, равное ширине бинта. Применяется при фиксации большого по площади перевязочного материала, как предварительный этап перед наложением другого вида повязки.
Колосовидная повязка. Применяется для бинтования плечевого сустава, области ключицы и подмышечной области, тазобедренного сустава и других областей, имеющих сложное анатомическое строение.
Повязки на различные части тела
Повязка на голову «Чепец»
О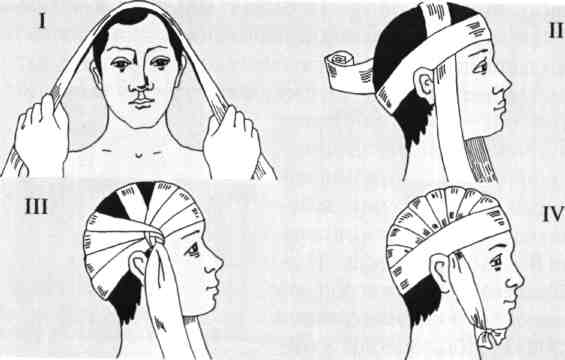 порный тур бинта идет через теменно-височную область и служит основой для наложения повязки. Основной тур бинта фиксируют под опорным в правой височной области, проводят через лоб к противоположной стороне, переворачивают бинт, вокруг опорного тура и выводят через затылочную область в исходное положение. Бинт перехлестывают вокруг опорного бинта и новый полутур идет спереди чуть выше предыдущего.
порный тур бинта идет через теменно-височную область и служит основой для наложения повязки. Основной тур бинта фиксируют под опорным в правой височной области, проводят через лоб к противоположной стороне, переворачивают бинт, вокруг опорного тура и выводят через затылочную область в исходное положение. Бинт перехлестывают вокруг опорного бинта и новый полутур идет спереди чуть выше предыдущего.
Повязка на грудную клетку «Дезо»
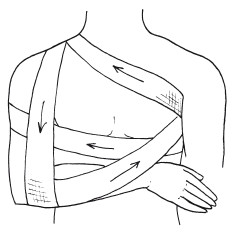 Обязательна фиксация плотного валика в подмышечной области больной стороны, позволяющего отвести руку от туловища. Бинтование начинают на здоровой стороне. Второй тур идет косо вверх по грудной клетке, третий тур огибает снизу предплечье поврежденной стороны. Четвертый тур опускается сверху вниз и по задней поверхности грудной клетки уходит в подмышечную область здоровой стороны. Все туры повторяют четыре-пять раз для обеспечения прочности повязки.
Обязательна фиксация плотного валика в подмышечной области больной стороны, позволяющего отвести руку от туловища. Бинтование начинают на здоровой стороне. Второй тур идет косо вверх по грудной клетке, третий тур огибает снизу предплечье поврежденной стороны. Четвертый тур опускается сверху вниз и по задней поверхности грудной клетки уходит в подмышечную область здоровой стороны. Все туры повторяют четыре-пять раз для обеспечения прочности повязки.
Спиральная повязка с «Портупеей»
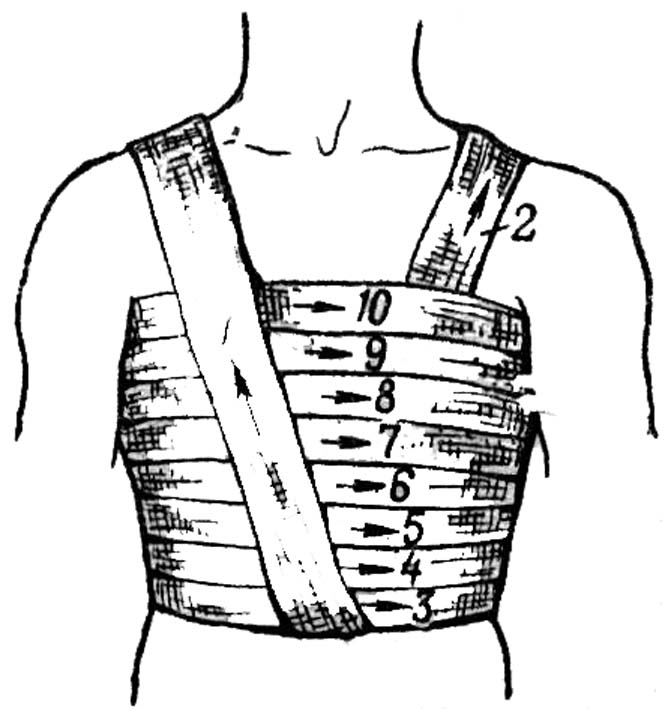 Опорный бинт проводят через облсть плечевого пояса здоровой стороны. Циркулярный тур фиксируют поверх «портупеи» на уровни реберных дуг. Спиральные туры бинтуют снизу вверх и заканчивают на уровне подмышечных ямок.
Опорный бинт проводят через облсть плечевого пояса здоровой стороны. Циркулярный тур фиксируют поверх «портупеи» на уровни реберных дуг. Спиральные туры бинтуют снизу вверх и заканчивают на уровне подмышечных ямок.
П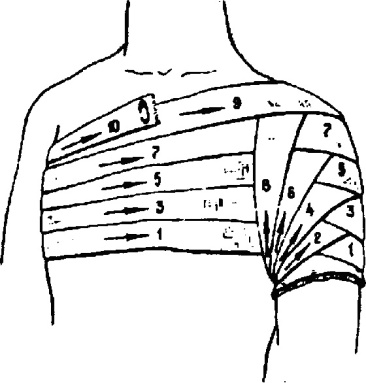 овязка на плечевой сустав колосовидная
овязка на плечевой сустав колосовидная
Закрепляющий тур проводят вокруг верхней трети плеча. Бинт ведут по наружной поверхности поврежденного плеча сзади через подмышечную впадину на плечо. Далее по спине через здоровую подмышечную впадину его направляют на переднюю поверхность грудной клетки. Затем бинт переводят на плечо и, перекрещивая ранее наложенный тур, делают петлю вокруг плечевой кости с внутренней стороны. Снова после перекреста в области плечевого сустава бинт ложится на предыдущий тур (2-й), закрывая его на 2/3 ширины, и полностью повторяет его ход, идя в подмышечную впадину по здоровой стороне. Повторяют ходы бинта, пока не закроют весь сустав. Закрепляют конец бинта булавкой.
Крестообразная повязка на область голеностопного сустава
Ф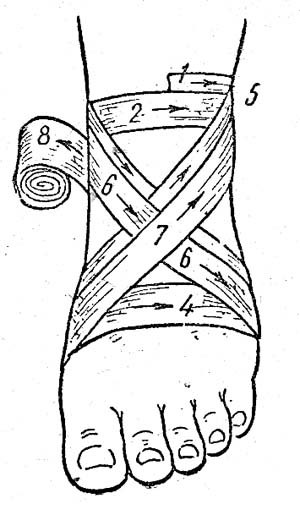 иксирующий тур в нижней трети голени, затем бинт в виде восьмерки проводится вокруг стопы.
иксирующий тур в нижней трети голени, затем бинт в виде восьмерки проводится вокруг стопы.
Пращевидная повязка на подбородок
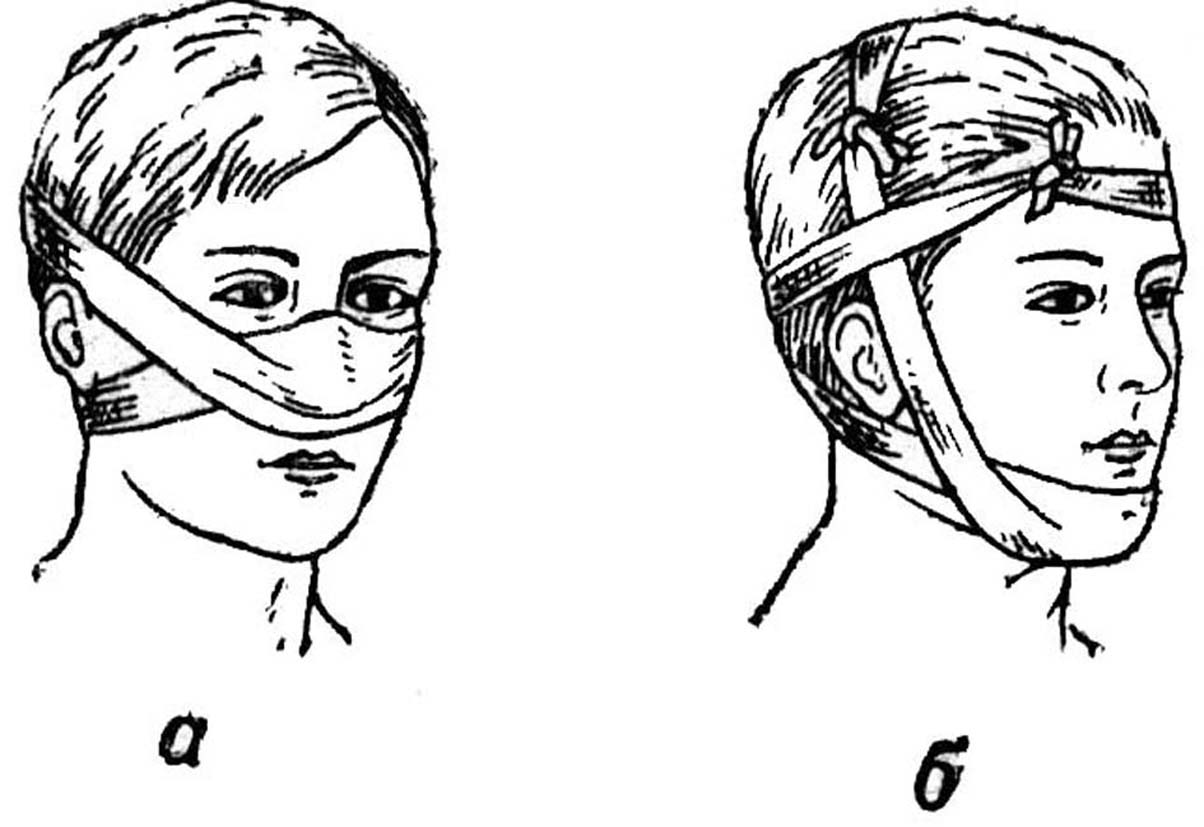 Для этой повязки необходим длинный кусок бинта около 1,2- 1,5 метра. Длина неразрезанной середины, которая должна скрывать перевязочный материал на ране также в пределах 15-20 см. После укрывания серединой пращи раны завязки перекрещивают таким образом, чтобы нижние завязки поднялись вертикально вверх впереди ушей на темя, где их связывают узлом. Верхние завязки ведут в горизонтальном направлении вдоль нижней челюсти на затылок, перекрещивают и направляют на лоб, где связывают между собой.
Для этой повязки необходим длинный кусок бинта около 1,2- 1,5 метра. Длина неразрезанной середины, которая должна скрывать перевязочный материал на ране также в пределах 15-20 см. После укрывания серединой пращи раны завязки перекрещивают таким образом, чтобы нижние завязки поднялись вертикально вверх впереди ушей на темя, где их связывают узлом. Верхние завязки ведут в горизонтальном направлении вдоль нижней челюсти на затылок, перекрещивают и направляют на лоб, где связывают между собой.
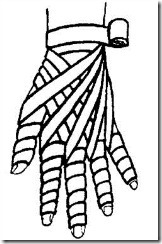
Рис.2.1 Пращевидная повязка а) на нос
б) на подбородок.
Повязка на кисть «Перчатка»
Бинтование начинают на левой руке с мизинца, на правой - с большого пальца. Делают круговые фиксирующие ходы в нижней трети предплечья. Затем бинт с лучевого края лучезапястного сустава косо пересекает тыл запястья по направлению к IV межпальцевому промежутку и поднимается в виде ползучей повязки к первой фаланге V пальца. Отсюда накладывают обычную спиральную повязку к основанию пальца. Закончив бинтование пальца, бинт переводят на тыл кисти и косо направляют его к локтевой стороне лучезапястного сустава.
Контрольные вопросы:
Что понимают под значением «перевязка» и «повязка» ?
Что означают циркулярная повязка, спиральная повязка, ползучая повязка?
Назовите ряд общих требований при наложении мягкой бинтовой повязки
Тема3. Оказание первой помощи при кровотечениях, шоке
План:
1. Виды кровотечений. Способы остановки кровотечения.
2. Схема расположения артерий при пальцевом прижатии для остановки кровотечения.
3. Остановка кровотечения путем максимального сгибания конечностей.
4. Что такое состояние шока.
Виды кровотечений
Кровотечение – истечение крови из кровеносных сосудов. Выделяют четыре типа кровотечения: капиллярное, артериальное, венозное и внутреннее (на рисунке 1 показаны виды кровотечений). Общий объем циркулирующей крови в организме взрослого человека составляет в среднем пять литров. Потеря свыше 1/3 объема крови является угрожающей жизни, особенно в случаях быстрого ее вытекания
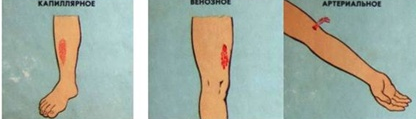
рис.3.1Виды кровотечений
Капиллярное кровотечение: Повреждаются мелкие кровеносные сосуды – капилляры. Кровоточит вся поверхность раны. Кровь легко останавливается.
Венозное кровотечение: Темно-красный цвет крови. Вытекает медленно равномерно. Могут образовываться сгустки.
Артериальное кровотечение: Ярко-красная кровь. Вытекает с большой скоростью, пульсирующей струей.
Внутреннее кровотечение: кровотечение в полости организма, сообщающиеся с внешней средой — желудочное кровотечение, кровотечение из стенки кишечника, лёгочное кровотечение, кровотечение в полость мочевого пузыря и т. д.
Первая помощь при капиллярном кровотечении. Чаще всего при капиллярном кровотечении достаточно наложить давящую повязку. Необходимо следить за тем, чтобы не перетянуть руку (или ногу) слишком туго, т.е. чтобы ниже перевязки кожа не посинела.
Первая помощь при артериальном кровотечении. Если кровь из раны бьёт прерывистой струёй или фонтанчиком, цвет крови ярко красный значит, повреждена крупная артерия. При артериальном кровотечении пострадавшего необходимо как можно быстрее доставить в медицинское учреждение, но предварительно постараться остановить кровотечение, наложив кровоостанавливающий жгут или закрутку.
Пережать сосуд выше места повреждения
Наложить жгут на конечность
Прикрепить записку с указанием времени наложения жгута
Отправить пострадавшего в медицинское учреждение.
Первая помощь при венозном кровотечении. При венозном кровотечении надо наложить на рану давящую асептическую повязку. Если повязка не помогает, необходимо наложить жгут или закрутку ниже раны. При этом надо следить, чтобы кровотечение не усиливалось, что часто случается при недостаточном затягивании.
Первая помощь при внутреннем кровотечении. Внутреннее кровотечение может возникнуть при язве желудка, сильном ударе или ранении в живот, в грудную и черепную полость. Признаки внутреннего кровотечения: бледность, головокружение, зевота, обморок, липкий холодный пот, дыхание поверхностное, слабый частый пульс
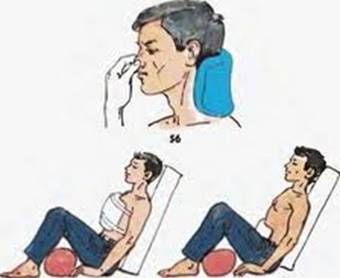 Рис.3.2 Оказание первой помощи при внутреннем кровотечении
Рис.3.2 Оказание первой помощи при внутреннем кровотечении
Схема расположения артерий при пальцевом прижатии для остановки кровотечения
Пальцевое прижатие артерии производится во всех случаях ранений головы и шеи, если кровотечение не может быть остановлено с помощью давящей повязки. Удобство пальцевого прижатия артерий заключается в быстроте этого способа временной остановки кровотечения. Основным недостатком этого способа является то обстоятельство, что лицо, оказывающее помощь, не может отойти от пострадавшего для оказания помощи другим раненым. При правильном прижатии артерии кровотечение из нее должно прекратиться.
При кровотечении из височной артерии, последнюю прижимают двумя-тремя пальцами на уровне ушной раковины, впереди от нее на расстоянии 1—2см.
При артериальных кровотечениях из нижней половины лица производится прижатие большим пальцем наружно-челюстной артерии в точке, расположенной между подбородком и углом нижней челюсти, несколько ближе к последнему.
При сильных артериальных кровотечениях из верхней половины шеи производится прижатие сонной артерии. Для этого человек надавливает на переднюю поверхность шеи раненого большим пальцем своей руки сбоку от его гортани, обхватив остальными пальцами боковую и заднюю поверхность его шеи.
Если человек находится позади раненого, то прижатие сонной артерии производится надавливанием на переднюю поверхность шеи сбоку от гортани четырьмя пальцами, в то время как большой палец обхватывает заднюю поверхность шеи пострадавшего.
Д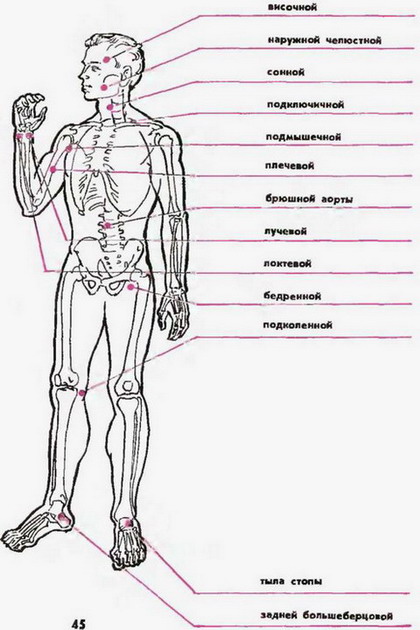 ля того чтобы остановить артериальное кровотечение при высоких ранениях плеча, подмышечную артерию прижимают к головке плечевой кости. Для этого следует положить одну руку на плечевой сустав пострадавшего и, удерживая сустав в неподвижном состоянии, четырьмя пальцами другой руки с силой надавить на подмышечную впадину раненого по линии, ближе к передней границе впадины (линия передней границы роста волос подмышечной впадины, по Н. И. Пирогову). При ранениях плеча, предплечья и кисти для остановки артериального кровотечения производится пальцевое прижатие плечевой артерии. Для этого человек, встав лицом к раненому, обхватывает своей рукой его плечо таким образом, чтобы большой палец располагался у внутреннего края двуглавой мышцы плеча. При надавливании большим пальцем в таком положении плечевая артерия неизбежно окажется прижатой к плечевой кости. Если оказывающий помощь находится позади пострадавшего, то он кладет четыре пальца руки на внутренний край двуглавой мышцы плеча, а большим пальцем обхватывает заднюю и наружную поверхность плеча; при этом прижатие артерии производится давлением четырех пальцев. При артериальном кровотечении из сосудов нижней конечности пальцевое прижатие бедренной артерии производится в паховой области к костям таза. С этой целью необходимо надавить большими пальцами обеих рук на
ля того чтобы остановить артериальное кровотечение при высоких ранениях плеча, подмышечную артерию прижимают к головке плечевой кости. Для этого следует положить одну руку на плечевой сустав пострадавшего и, удерживая сустав в неподвижном состоянии, четырьмя пальцами другой руки с силой надавить на подмышечную впадину раненого по линии, ближе к передней границе впадины (линия передней границы роста волос подмышечной впадины, по Н. И. Пирогову). При ранениях плеча, предплечья и кисти для остановки артериального кровотечения производится пальцевое прижатие плечевой артерии. Для этого человек, встав лицом к раненому, обхватывает своей рукой его плечо таким образом, чтобы большой палец располагался у внутреннего края двуглавой мышцы плеча. При надавливании большим пальцем в таком положении плечевая артерия неизбежно окажется прижатой к плечевой кости. Если оказывающий помощь находится позади пострадавшего, то он кладет четыре пальца руки на внутренний край двуглавой мышцы плеча, а большим пальцем обхватывает заднюю и наружную поверхность плеча; при этом прижатие артерии производится давлением четырех пальцев. При артериальном кровотечении из сосудов нижней конечности пальцевое прижатие бедренной артерии производится в паховой области к костям таза. С этой целью необходимо надавить большими пальцами обеих рук на
Рис.3.3 Точки пальцевого прижатия артерий для остановки кровотечения
паховую область пострадавшего, несколько ближе к внутреннему краю, где ясно прощупывается пульсация бедренной артерии.
Прижатие бедренной артерии требует значительной силы, поэтому его рекомендуется производить также четырьмя вместе сложенными пальцами одной руки при надавливании на них другой рукой.
Остановка кровотечения путем максимального сгибания конечностей
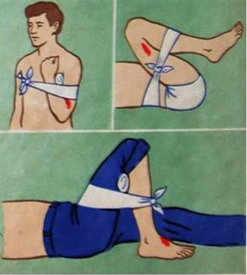 Рис.3.4 Максимальное сгибание конечности (например, в локтевом или коленном суставе) с последующей фиксацией ее повязкой. Конечность должна быть приподнята
Рис.3.4 Максимальное сгибание конечности (например, в локтевом или коленном суставе) с последующей фиксацией ее повязкой. Конечность должна быть приподнята
Так, для остановки кровотечения из ран кисти и предплечья нужно положить свернутый из марли, ваты или другого мягкого материала валик в локтевой сгиб, согнуть руку в локте и плотно привязать предплечье к плечу. Для остановки кровотечения из плечевой артерии валик кладут в подмышечную впадину и согнутую в локте руку крепко прибинтовывают к грудной клетке.
При кровотечении в подмышечной впадине согнутые в локте руки максимально отводят назад и локти связывают.
При этом подключичная артерия прижимается ключицей к первому ребру. Однако этим приемом нельзя пользоваться при переломе костей конечностей.
2.Что такое состояние шока
Шок (бесчувствие) - состояние организма в результате нарушения кровообращения, дыхания и обмена веществ. Это серьезная реакция организма на ранения, представляющая большую опасность для жизни человека.
Признаками шока являются: бледность кожных покровов; помрачение (вплоть до потери) сознания; холодный пот; расширение зрачков; ускорение дыхания и пульса; падение кровяного давления; в тяжелых случаях может быть рвота, пепельный цвет лица, синюшность кожных покровов, непроизвольное кало- и мочеиспускание.
Оказывающий первую помощь должен:
оказать необходимую помощь, соответственную виду ранения (остановить кровотечение, иммобилизовать место перелома и т.п.); укутать пострадавшего одеялом, уложив его горизонтально с несколько опущенной головой; при жажде (исключая ранения брюшной полости) необходимо дать выпить пострадавшему немного воды; немедленно вызвать квалифицированную медицинскую помощь; исключительно бережно транспортировать пострадавшего на носилках в лечебное учреждение.
Контрольные вопросы:
Какие виды кровотечений Вы знаете?
Как необходимо оказать первую помощь при кровотечениях?
Назовите точки пальцевого прижатия для остановки кровотечения?
Каковы правила наложения жгута или закрутки?
Назовите признаки шокового состояния?
Тема 4. Тема: Оказание первой медицинской помощи приемами наложения жгутов и повязок
План:
Случаи когда необходимо применение жгута.
Правила наложения жгута или закрутки.
Когда необходимо применение жгута
Артериальное кровотечение определяется по алому, ярко-красному цвету крови, которая выбрасывается из раны пульсирующей струей, иногда в виде фонтана. Оно опасно для жизни, так как раненый за короткий промежуток времени может потерять большое количество крови. Поэтому необходимо быстро остановить кровотечение. Самым простым способом его остановки является пальцевое прижатие артерии выше места ранения.
Однако прижатие артерии применимо лишь в течение короткого срока, необходимого для подготовки наложения жгута или закрутки (на конечностях) или стерильной давящей повязки на других участках тела.

Жгут (желательно резиновый) следует накладывать на повреждённую приподнятую конечность;
Правила наложения жгута или закрутки
Для этого конечность (если нет перелома) надо приподнять и выше раны, ближе к туловищу, наложить резиновый жгут (жгут при наложении растянуть) и, обведя его 2-3 раза вокруг конечности, завязать узлом. Закрутку можно сделать из носового платка, верёвки или оторванной от рубашки полосы, связав её концы. Затягивать закрутку следует палочкой (или карандашом) до прекращения кровотечения. Чтобы не повредить кожу, под закрутку или жгут надо подложить мягкую ткань. Жгут или закрутку можно держать не более полутора – двух часов летом и 50 минут – 1 час зимой, иначе может произойти омертвение конечности ниже места наложения жгута или закрутки. Если жгут или закрутка лежат больше положенного времени, их надо каждый час, а зимой каждые полчаса отпускать на 10 минут, прижав на это время артерию пальцами к кости выше раны: сонную артерию – к поперечным отросткам шейных позвонков, подключичную артерию – к ключице, бедренную артерию – к бедренной кости, плечевую артерию – к плечевой кости. При направлении пострадавшего в больницу, необходимо прикрепить к жгуту записку с временем наложения последнего
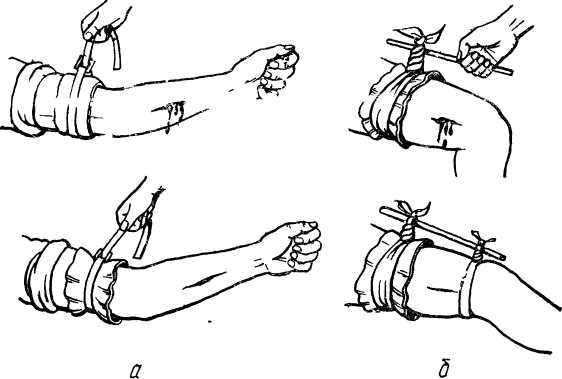 рис.4.1 а) наложение жгута; б) наложение закрутки
рис.4.1 а) наложение жгута; б) наложение закрутки
Раненых с сильным артериальным кровотечением после наложения жгута (закрутки) нужно немедленно доставить в ближайший медицинский пункт или в больницу. В холодное время жгут желательно на короткое время ослаблять через каждые полчаса.
Синдром длительного сдавливания
Синдром возникает чаще в результате длительного сдавливания конечности
тяжелым предметом. Позиционное сдавливание может быть при длительном (более 6 часов) нахождении пострадавшего на твердой поверхности в одном положении. Синдром может возникать у пострадавших с повреждением костей, суставов и внутренних органов.
Признаки:
рука или нога холодные на ощупь, бледные с синюшным оттенком,
болевая интактильная чувствительность резко снижены или отсутствуют.
Позднее проявляется отек и нестерпимая боль; моча лаково-красного цвета.
Если конечность не освобождена от сдавливания, то общее состояние пострадавшего может быть удовлетворительным. Освобождение конечности без наложения жгута может вызвать резкое ухудшение состояния, с потерей сознания, непроизвольным мочеиспусканием.
Основной задачей первой помощи при сдавливании является организация мер по извлечению пострадавших из под обрушившихся на него тяжестей. Перед освобождением конечности от сдавливания необходимо наложить жгут выше места сдавливания. После освобождения от сдавливания не снимая жгута бинтуют конечность от основания пальцев до жгута и только после этого осторожно снимают жгут, вводят обезболивающие (50% раствор анальгина 2 мл), сердечно-сосудистые средства (кордиамин 10% 2 мл, вводятся в/м). При наличии костных повреждений иммобилизацию конечности шинами, накладывают на раны асептические повязки. Если установлен факт длительного более 2 часов сдавливания конечностей немедленно начинают проводить противошоковую терапию - инфузиями. Вводят наркотические анальгетики и сердечные средства. Затем обложить конечности пузырями со льдом, снегом или тканью, смоченной холодной водой.
Контрольные вопросы:
1. В каких случаях при оказании первой помощи необходимо наложение жгута, закрутки?
2. Назовите последовательность наложения жгута или закрутки?
3. Что такое синдром длительного сдавливания? Как оказать помощь при этом синдроме?
Тема 5. Оказание первой медицинской помощи приемами первой медицинской самопомощи.
План:
Понятие медицинская самопомощь
Общие правила оказания самопомощи и взаимопомощи
Техника оказания самопомощи одной рукой
Каждый гражданин должен уметь оказывать первую медицинскую помощь, это сохранит здоровье и жизнь многим пострадавшим при стихийных бедствиях, несчастных случаях в быту, на улице, на производстве и в сельском хозяйстве.
Умение оказывать первую медицинскую помощь — общественный долг и обязанность каждого гражданина! Успех в оказании первой медицинской помощи определяет не только знание и умение применять те или иные способы (приемы) при различных видах повреждений (поражений), но и знание общих правил оказания первой медицинской помощи.
Медицинская самопомощь – это комплекс мероприятий, оказываемых пострадавшим самому себе.
Общие правила оказания самопомощи и взаимопомощи.
Прежде чем оказать пострадавшему первую медицинскую помощь, необходимо:
— устранить причины поражения (удалить пострадавшего из помещения, наполненного угарным или бытовым газом, извлечь из воды при утоплении, снять электропровод при поражении электротоком и т. д.) и удалить все то, что может ухудшить состояние пострадавшего или нанести дополнительную травму (извлечь из-под обломков разрушенных зданий, сооружений, из охваченного пожаром здания и т. д.);
— оценить общее состояние больного и в первую очередь предотвратить наибольшую угрозу для жизни и здоровья пострадавшего, например остановить кровотечение при повреждении крупных артерий, начать искусственное дыхание и непрямой массаж сердца при остановке дыхания и нарушении сердечной деятельности;
— при наличии нескольких пострадавших оказывать помощь и выносить из очага поражения в первую очередь тех, у кого поражения тяжелее и больше угроза для жизни. При одинаковых поражениях помощь оказывают сначала детям, а затем уже взрослым;
— учитывать, что первая медицинская помощь всегда бывает лишь предварительной и в большинстве случаев нужна последующая квалифицированная помощь медицинского работника (врача);
— не переносить пострадавшего без особой надобности для оказания первой медицинской помощи, если ему не угрожает пожар, обвал здания и др.;
— всегда бережно относиться к пораженному, чтобы не причинять ему боль и не ухудшать его состояние. Оказывать первую медицинскую помощь надо спокойно и уверенно и при этом успокаивать и ободрять пострадавшего;
— не оставлять пострадавшего без сознания лежать на спине, особенно при позывах на рвоту. Его нужно осторожно повернуть на бок или хотя бы повернуть на бок его голову;
— проявлять особую осторожность при снятии с пострадавшего одежды, если это требуется для оказания первой медицинской помощи. Иногда целесообразно одежду на месте раны разрезать и отвернуть в стороны, а потом вернуть в обратное положение и закрепить английской булавкой или бинтом;
— зимой и в ненастье укрывать пострадавшего от холода и осадков и согревать тем или иным доступным способом, не забывая, что перегрев также вреден;
— при оказании первой медицинской помощи уметь пользоваться не только стандартными, но и подручными средствами
|
Тема6. Оказание первой медицинской помощи при вывихах и переломах.
План:
Понятие вывих. Основные симптомы.
Оказание первой помощи при вывихе.
Понятие перелом, виды, основные симптомы.
Оказание первой помощи при переломах.
Транспортная иммобилизация.
Понятие вывих. Основные симптомые
Вывих — сведение суставных концов костей. Чаще всего вывих сопровождается разрывом суставной капсулы. Наиболее часто вывихи бывают в плечевом суставе, в суставах нижней челюсти и пальцев рук. Наличие вывиха можно распознать по трем основным признакам: полная невозможность движений в поврежденном суставе и сильная боль; вынужденное положение конечности в связи с сокращением мышц, например, при вывихе плеча больной держит руку согнутой в локтевом суставе и отведенной в сторону, а голову наклоняет к больному плечу, при некоторых вывихах в тазобедренном суставе нога поворачивается носком внутрь и т.д.; изменение очертания сустава по сравнению с таким же суставом на здоровой стороне. При ощупывании сустава суставная головка в обычном месте не определяется, там прощупывается пустая суставная впадина. В области сустава часто наблюдается припухлость вследствие кровоизлияния.
Вывих возникает обычно при падении на отведенную конечность. При этом больные отмечают резкий «щелчок», сильные боли и невозможность активных движений в суставе.
К достоверному признаку относится пружинящая фиксация, когда при попытке изменения положения конечности чувствуется сопротивление.
Наиболее часто наблюдается вывих плеча. При осмотре, кроме отмеченных признаков, определяется западение мягких тканей в верхней трети плеча под акромионом. Больной старается удержать здоровой рукой поврежденную, наклоняя туловище в сторону повреждения.
Оказание первой помощи при вывихе
Первая доврачебная медицинская помощь заключается в наложении косыночной повязки или повязки Дезо, даче анальгетиков. Пострадавшие подлежат срочной доставке в больницу, где врач в зависимости от характера повреждений, состояния больного избирает определенный метод вправления. Вправление вывиха должно осуществляться только специалистом!
Понятие перелом, виды, основные симптомы
Переломом называется полное или частичное нарушение целостности кости под воздействием внешней силы.
Различают закрытые и открытые переломы. При открытых переломах костные отломки через поврежденные мягкие ткани сообщаются с внешней средой.
В зависимости от направления плоскости перелома по отношению к длинной оси кости различают поперечные (а), косые , вколоченные (б), винтообразные (в), оскольчатые (г).
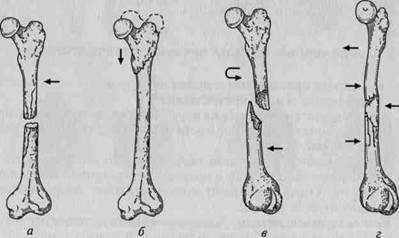 Рис.6.1. Виды переломов.
Рис.6.1. Виды переломов.
При переломах происходит нарушение целостности кости на всем ее поперечнике.
Закрытый перелом- это перелом костной ткан без нарушения целостности кожных покровов.
Признаки переломов костей. При осмотре пострадавшего обращают внимание на положение туловища или поврежденной конечности. При переломах положение является вынужденным, так как пострадавший с помощью здоровой конечности пытается уменьшить нагрузку на поврежденную конечность.
Одним из важных признаков переломов является связь болевого синдрома с нагрузкой. При переломе боль усиливается при осевой нагрузке. Например, пострадавший с переломом костей голени, стопы отметит нарушение опороспособности конечности при попытке ходьбы. Таким образом, одним из важнейших клинических признаков переломов является нарушение функции опороспособности.
Основные симптомы при переломах:
Боль;
Нарушение функции;
Деформация;
Патологическая подвижность;
Слышимость хруста в травмированной области.
Необходимо помнить, что тяжелые травмы с повреждением костей сопровождаются развитием шока, пострадавший в состоянии возбуждения может совершать некоординированные движения.
Судьба пострадавших во многом зависит от своевременности и правильности оказания первой доврачебной медицинской помощи.
Оказание первой помощи при переломах.
Первая доврачебная медицинская помощь при переломах должна быть направлена на купирование болей, создание покоя поврежденной конечности .
При открытых переломах, кроме того, необходимо произвести временную остановку кровотечения и предотвратить вторичное инфицирование раны. С целью уменьшения болей пострадавшему дают анальгетики, после того как удостоверитесь, что у пострадавшего нет аллергической реакции на данные препараты. При наличии раны накладывают асептическую повязку. Выступающие костные отломки нельзя погружать в рану!
при открытых переломах, сопровождающихся артериальным кровотечением, накладывают кровоостанавливающий жгут.
Очень важным моментом при закрытых и открытых переломах является создание неподвижности костных отломков путем иммобилизации. Слово «иммобилизация» происходит от лат. «неподвижный». Под иммобилизацией понимают создание неподвижности поврежденной части тела для обеспечения ее покоя.
Иммобилизация применяется при переломах костей, повреждениях суставов, нервов, обширных повреждений мягких тканей, ранении крупных сосудов и обширных ожогов. Иммобилизация бывает двух видов: транспортная и лечебная.
Транспортная иммобилизация
Транспортная иммобилизация, или иммобилизация на время доставки больного в стационар имеет большое значение как для жизни пострадавшего, так и для дальнейшего течения и исхода повреждения. Осуществляется транспортная иммобилизация посредствам специальных шин или изготовленных из подручных материалов и путем наложения повязок.
Основные принципы транспортной иммобилизации следующие:
Шина обязательно должна захватывать два сустава (выше и ниже перелома), а иногда и три сустава (при переломах бедра, плеча);
При иммобилизации конечности необходимо по возможности придать ей физиологическое положение, а если это невозможно, то такое положение, при котором конечность меньше всего травмируется;
При открытых переломах вправление обломков не производят, накладывают стерильную повязку и конечность фиксируют в том положении, в каком она находится в момент повреждения;
При закрытых переломах снимать одежду с пострадавшего не нужно. При открытых переломах на рану необходимо наложить стерильную повязку;
Нельзя накладывать жесткую шину прямо на тело, необходимо подложить мягкую прокладку (вата, полотенце и т.д.);
Во время перекладывания больного с носилок поврежденную конечность должен держать помощник;
Надо помнить, что неправильно выполненная иммобилизация может принести вред в результате дополнительной травматизации. Так, недостаточная иммобилизация закрытого перелома может превратить его в открытый и тем самым утяжелить травму и ухудшить исход.
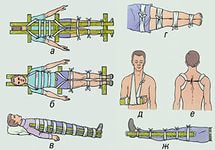
Рис.6.2 Иммобилизация при помощи подручных средств: а, б — при переломе позвоночника; в, г — иммобилизация бедра; д — предплечья; е — ключицы; ж — голени
Тема7. Оказание первой медицинской помощи при внезапной смерти. Первая доврачебная реанимационная помощь
План:
1.Понятие реанимация и реанимационная помощь. Терминальные состояния.
2.Основные приемы первой доврачебной реанимационной помощи.
3. Острые нарушения дыхания. Методы осуществления искусственной вентиляции легких различными способами.
4. Реанимационные мероприятия при остановке сердца
1. Понятие реанимация и реанимационная помощь
Реаниматологией называется наука об оживлении организма. Главнейшей целью реанимации является восстановление сердечной и дыхательной деятельности, а также функции головного мозга, без чего реанимационные мероприятия не могут считаться успешными. Поэтому комплекс реанимационных мероприятий часто называют сердечно-лёгочно-мозговой реанимацией.
Характеристика термальных состояний Под термальными состояниями подразумевают этапы умирания организма, когда вследствие воздействия разнообразных патологических процессов резко угнетается скоординированная деятельность жизненных функций органов и систем, поддерживающих гомеостаз. Причины, вызывающие термальное состояние, самые разнообразные: тяжелые сочетанные травмы, острая кровопотеря, воздействие высоких и низких температур, электротравма, тяжелая острая интоксикация, нарушение коронарного кровообращения и др. К термальным состояниям относятся преагония, агония, клиническая смерть.
Преагональное состояние характеризуется нарушением центральной нервной системы (ЦНС): больной резко заторможен, сознание спутанное, кожные покровы бледны, свидетельствующие о нарушении кровообращения. Главные рефлексы сохранены, дыхание поверхностное, частое, пульс не определяется.
Агональное состояние характеризуется отсутствием сознания, резкой бледностью кожных покровов. Артериальное давление не определяется, пульс трудом прощупывается на сонных артериях. Дыхание аритмичное, судорожное, глазные рефлексы отсутствуют. Агональное состояние может продолжаться от нескольких минут до нескольких часов и заканчивается клинической смертью.
Клиническая смерть сопровождается полным прекращением кровообращения и дыхания, однако необратимых изменений основной части клеток головного мозга еще не наступает. Клинический опыт показывает, что этот срок не превышает 5-6 мин., позже следует необратимое состояние организма и начинается истинная или биологическая смерть. Симптомы клинической смерти: расширение зрачков, отсутствие реакции их на свет, изменение окраски кожи, судороги
Своевременное проведение реанимационных мероприятий позволяет добиться восстановления сердечной деятельности, дыхания и функции ЦНС.
2.Основные приемы первой доврачебной реанимационной помощи.
Этапы реанимационных действийОпределить симптомы остановки дыхания и кровообращения:
отсутствие пульса на сонной артерии (сразу же);
потеря сознания (через 20 — 30 с);
атональное дыхание или остановка дыхания (через 30 — 60 с);
широкие зрачки, не реагирующие на свет (через 60 — 90 с);
бледность кожных покровов.
При установлении остановки дыхания и/или кровообращения рекомендуется следующий порядок действий.
Восстановление и поддержание проходимости дыхательных путей 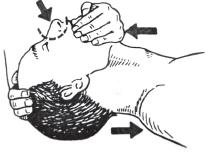
Восстановление проходимости дыхательных путей:
запрокинуть голову назад, вывести вперед нижнюю челюсть (осторожно при подозрении на травму шейного отдела позвоночника), как показано на рисунке;
открыть рот пострадавшего;
механически очистить рот и глотку (пальцем обернутым бинтом из автомобильной аптечки);
удалить инородные тела.
Острые нарушения дыхания. Методы осуществления искусственной вентиляции легких различными способами.
Поддержание проходимости дыхательных путей:
поддержать голову в запрокинутом положении, нижнюю челюсть в выведенном вперёд положении;
при отсутствии травм позвоночника, перевернуть на бок.
Методики искусственного дыхания:
рот в нос (оптимальная);
рот в рот (при травме носа);
рот в рот и нос (дети грудного и младшего возраста).
Техника ИВЛ:
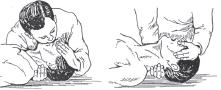 рис. 7.1 Реанимационные действия.
рис. 7.1 Реанимационные действия.
сначала сделать два вдоха, каждый продолжительностью по 1 — 1,5 с;
частота дыхания: взрослые 10 — 14 раз в минуту; дети грудного возраста 30 — 40 раз в минуту; дети младшего возраста 20 — 30 раз в минуту;
дыхательный объём: взрослые 500 — 1000 мл; дети грудного возраста 50 — 100 мл; дети младшего возраста 100 — 200 мл;
контролировать эффективность ИВЛ движением грудной клетки.
Реанимационные мероприятия при остановке сердца
Цель — восстановление кровообращения. Основы показаны на рисунке:
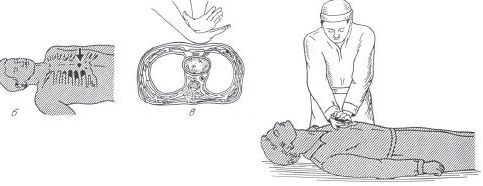 рис.7.2 Искусственный массаж сердца.
рис.7.2 Искусственный массаж сердца.
Для успешного проведения закрытого массажа сердца необходимо соблюдать следующие правила:
уложить пациента на твёрдую поверхность с приподнятыми ногами;
найти точку в нижней трети грудины на ширину двух пальцев выше мечевидного отростка;
надавливание на грудную клетку осуществляется прямыми руками, не касаясь пальцами грудной клетки, используя усилия спины и массу собственного тела;
глубина надавливания у взрослых 4 — 5 см;
количество надавливаний у взрослых 80 раз в минуту; контроль эффективности — появление пульса на сонной артерии, сужение зрачков.
Сочетание наружного массажа сердца с ИВЛ:
первый вдох (продолжительностью 1 — 1,5 с);
дождаться выдоха;
второй вдох (продолжительностью 1 — 1,5 с);
если пульс на сонной артерии не появился, немедленное комбинированное применение ИВЛ и массажа сердца.
Метод реанимации при участии одного реаниматора
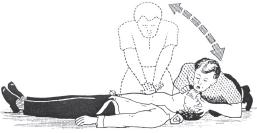 рис.7.3 Проведение реанимации одним реаниматором.
рис.7.3 Проведение реанимации одним реаниматором.
соотношение между наружным массажем сердца и ИВЛ — 15:2.
15 надавливаний за 10 секунд;
2 вдоха, каждый по 1 — 1,5 с;
контроль через 1 мин (4 цикла) — прервать реанимационные мероприятия на 5 секунд, чтобы определить пульс на сонной артерии.
Метод реанимации при участии двух реаниматоров
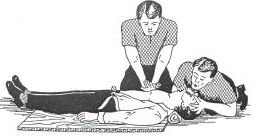 рис.7.4 Проведение реанимации двумя реаниматорами
рис.7.4 Проведение реанимации двумя реаниматорами
соотношение между наружным массажем сердца и ИВЛ — 5:1.
5 надавливаний за 3 — 4 с;
вдох (осуществляет второй реаниматор);
по окончании вдоха сразу же следуют 5 надавливаний;
контроль через 1 мин (10 циклов) — прервать реанимационные мероприятия на 5 с, чтобы определить пульс на сонной артерии.
Контроль эффективности реанимационных мероприятий:
ежеминутный контроль пульса на сонной артерии;
изменения диаметра зрачка;
контроль спонтанного (самостоятельного) дыхания;
кровоснабжение кожи и слизистых оболочек — изменение цвета кожных покровов.
Единственное показание для проведения прекардиального удара — остановка кровообращения, произошедшая в Вашем присутствии в случае если прошло менее 10 секунд и, когда нет готового к работе электрического дефибриллятора. Противопоказание — возраст ребёнка менее 8 лет, масса тела менее 15 кг.
Пострадавшего укладывают на твердую поверхность. Указательный палец и средний палец необходимо положить на мечевидный отросток. Затем ребром сжатой в кулак ладони ударить по грудине выше пальцев, при этом локоть наносящей удар руки должен быть направлен вдоль туловища пострадавшего. Если после этого не появился пульс на сонной артерии, то целесообразно переходить к непрямому массажу сердца.
В настоящее время техника прекардиального удара считается недостаточно эффективной, однако некоторые специалисты настаивают на достаточной клинической эффективности для использования при экстренной реанимации.
О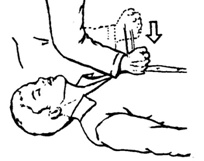 кончание реанимационных мероприятий:
кончание реанимационных мероприятий:
восстановление самостоятельной сердечной деятельности, обеспечивающей достаточный уровень кровообращения (прекращение массажа сердца);
восстановление спонтанного дыхания (прекращение ИВЛ);
передача пациента врачебной бригаде;
отсутствие восстановления сердечной
рис.7.5 Нанесение прекардиального удара
деятельности при продолжительности реанимации 30 — 60 мин;
физическое истощение бригады;
при наличии (возникновении) опасности для жизни проводящих реанимацию.
В отношении основных реанимационных мероприятий необходимо иметь в виду следующее:
будьте осторожны, поднимая подбородок и запрокидывая голову детям грудного и раннего возраста;
ИВЛ детям грудного возраста проводится методом рот в нос и рот;
частота дыхания при ИВЛ: новорождённый 40 в минуту, грудные 30 — 40 в минуту, дети младшего возраста 20 — 30 в минуту, школьники до 12 лет — 20 в минуту;
дыхательный объём: грудные дети 50 — 100 мл, дети младшего возраста (1 год — 6 лет) 100 — 200 мл, школьники (6 — 12 лет) 200 — 400 мл;
контроль пульса у грудных детей осуществляется на плечевой артерии;
в массаж сердца у новорождённых и грудных детей проводится двумя пальцами, точка надавливания — на ширину пальца ниже межсосковой линии, глубина надавливания 1,5 — 2,5 см, частота толчков — 120/мин. Соотношение между частотой надавливаний (компрессий) сердца и ИВЛ — 5:1;
массаж сердца у детей младшего возраста проводится запястьем кисти одной руки в области нижней половины груди, глубина надавливания 2,5 — 4 см.
Контрольные вопросы:
Что такое терминальные состояния у человека?
Перечислите этапы реанимационных действий?
Перечислите методы ИВЛ?
В каких случаях применяют прекардиальный удар?
Назовите особенности реанимационных действий у детей?
Тема 8. Оказание первой медицинской помощи при ожогах и отморожениях
План:
Виды ожогов.
Оказание первой помощи при ожогах.
Виды отморожений.
Оказание первой помощи при отморожении
Виды ожогов
Ожогом называется повреждение тканей, вызванное действием высокой температуры, химических веществ, излучений и электротока. Соответственно этиологическому фактору ожоги называются термическими, химическими, лучевыми и электрическими.
Термические ожоги.
Одной из наиболее часто случающихся разновидностей травматических повреждений являются термические ожоги. Они возникают вследствие попадания на тело горячей жидкости, пламени или соприкосновения кожи с раскаленными предметами. В зависимости от температуры и длительности ее воздействия на кожу образуются ожоги разной степени.
Ожог I степени (эритема) проявляется гиперемией, отеком и болью на участке поражения. Поврежден поверхностный слой эпидермиса.
При ожоге II степени повреждается вся толща эпидермиса до ростковой зоны. Его признаки: краснота, резкая боль, отек, образование пузырей с желтоватым экссудатом. Под эпидермисом, который легко снимается, находится ярко-розовая болезненная раневая поверхность.
Ожоги IIIа степени (язвенная форма) характеризуются омертвением всего эпидермиса и поверхностных слоев дермы. Вначале образуется либо сухой светло-коричневый струп (при ожогах пламенем), либо белесовато-серый влажный струп (воздействие пара, горячей воды). Иногда формируются толстостенные пузыри, заполненные экссудатом. Краснота и отек вокруг обожженного участка. Чувствительность есть.
При ожогах IIIб степени (язвенная форма) кожа гибнет на всю толщу, часто поражается и подкожная жировая клетчатка. Омертвевшие ткани формируют струп: при ожогах пламенем — сухой, плотный, темно-коричневого цвета; при ожогах горячими жидкостями и паром — бледно-серый, мягкий, тестоватой консистенции. Характерна полная потеря чувствительности в области струпа, исчезновение «игры капилляров» после кратковременного пальцевого прижатия. На дне струпа видны расширенные кровеносные сосуды, кровь в них не циркулирует. За пределами очага поражения наблюдается обширный отек.
Ожоги IV степени(обугливание) сопровождаются гибелью тканей, расположенных под собственной фасцией (мышцы, сухожилия, кости). Струп толстый, плотный, иногда с признаками обугливания.
Ожоги I, II и Ша степени относятся к поверхностным, Шб и IV степени — к глубоким.
Химические ожоги. Возникают в результате попадания на кожу кислот , щелочей и других химически активных веществ.
Лучевые ожоги.
Ионизирующие излучения, т.е. потоки элементарных частиц и электромагнитных квантов, возникающие в результате ядерных реакций или радиоактивного распада, попадая в организм человека, поглощаются тканями. Выделяемая при этом энергия разрушает структуру живых клеток, лишая их способности к регенерации, и вызывает различные патологические состояния.
Электрические ожоги возникают в месте непосредственного контакта с источником тока
Оказание первой помощи при ожогах
При термических ожогах:
Среди термических ожогов особо необходимо выделить ожоги кипятком, так как это самый распространенный вид бытовых ожогов, с ними приходилось сталкиваться практически всем. Оказывая первую помощь при ожогах кипятком, следует: Полностью открыть пораженную поверхность, удалить одежду, не снимая ее, а аккуратно разрезав ткань; Поместить место ожога на 10-15 минут под струю холодной воды, что поможет предотвратить его распространение вглубь тканей; Если есть возможность, следует обработать место ожога противовоспалительными и регенерирующими средствами; При незначительных ожогах можно наносить спиртовой раствор (водку), который, испаряясь, способствует охлаждению тканей; После всех проведенных процедур необходимо наложить сухую стерильную или влажную холодную повязку.
Оказывая первую помощь при ожогах кипятком категорически нельзя:
Смазывать обожженную поверхность жирными мазями или маслом, создавая термоизоляционный слой, который будет препятствовать отводу тепла; Накладывать давящие тугие повязки; Прикладывать лед; Обрабатывать рану йодом, зеленкой или раствором марганцовки (допускается такая обработка исключительно вокруг пораженной поверхности); Прокалывать пузыри в случаях, если они образовались в результате травмы.
Оказывая первую помощь при термических ожогах, полученных от пламени, пара или контакта с раскаленными предметами или жидкостями, необходимо:
Быстро изолировать пострадавшего от источника ожога; Аккуратно срезать одежду, прилипшую к телу вокруг раны (из раны не рекомендуется удалять посторонние предметы, грязь, остатки прилипшей одежды); На поверхность ожога наложить стерильную повязку, а поверх повязки, по возможности, холод; Обеспечить пострадавшему обильное питье – минеральную или подогретую подсоленную обычную воду.
Первая помощь при химических ожогах
К наиболее распространенным химическим ожогам относятся травмы, полученные вследствие контакта с: Концентрированными кислотами; Щелочами; Фосфором; Негашеной известью. Для оказания первой помощи при химических ожогах необходимо снять с потерпевшего одежду и с помощью сухой ткани удалить с поверхности кожи остатки химического вещества. Определив вид химического вещества, ставшего причиной ожога, следует действовать следующим образом: Ожоги, нанесенные кислотами (кроме серной) в течение 10-20 минут следует промывать под струей воды, а затем обработать раствором щелочи (растворить 1 чайную ложку соды в стакане воды или сделать обычный мыльный раствор). Серная кислота, взаимодействуя с водой, выделяет тепло, поэтому ожог серной кислотой промывать водой не рекомендуется, а сразу следует обработать поврежденную поверхность слабыми щелочными растворами; Вызванные щелочами ожоги промывают 10-20 минут под струей воды, затем обрабатывают раствором 3-4% уксуса, слабым раствором борной или лимонной кислоты; При ожоге фосфором участок тела следует опустить в воду (на воздухе фосфор вспыхивает). Под водой кусочки фосфора удаляются, после чего рану необходимо обработать 5% раствором медного купороса и наложить сухую повязку; Обработку ожогов негашеной известью необходимо производить растительным или животным маслом, при этом категорически не рекомендуется смывать негашеную известь водой.
Первая помощь при лучевых ожогах
Лучевые ожоги как и термические, в зависимости от глубины поражения делят на 4 степени: I степень – эритема, II степень – пузыри, III степень – тотальное поражение кожи и IV – поражение подкожной клетчатки, мышц, внутренних органов. Пораженные, подвергшиеся воздействию радиоактивных веществ, подлежат ранней (6 – 10 часов) санитарной обработке. Частичная санитарная обработка предусматривает обмывание открытых участков тела (лица, шеи, рук) водой с мылом. При первой возможности проводят полную санитарную обработку: снятие одежды и удаление с неё радиоактивной пыли, тёплый душ с мылом.
Первая помощь включает введение обезболивающих средств и противостолбнячной сыворотки. Обработка и лечение ожоговых поверхностей в основном такие же, как и при термических ожогах.
Первая помощь при электрических ожогах
Особенность электрического ожога состоит в том, что он может практически не проявляться на коже, однако при этом существенно нарушает работу многих систем и органов человека. Обнаружив человека, получившего электрический ожог, первую помощь необходимо оказывать в следующей последовательности: Изолировать пострадавшего от действия источника тока, не забывая о собственной безопасности; Положить пострадавшего так, чтобы туловище было выше головы, приподняв ему ноги; Если пульс и дыхание отсутствуют, необходимо сделать закрытый массаж сердца и искусственное дыхание; Поверхностные раны обрабатываются, как и при термических ожогах, после чего накрываются мокрой марлевой повязкой.
Первая помощь при ожогах глаз
Первую помощь при ожогах глаз нужно проводить так: Промыть глаза большим количеством воды или другой нейтральной жидкости; Устранить повреждающий фактор (химическое вещество, температуру или излучение); Удалить из конъюнктивальной полости глаз инородные вещества; Наложить стерильную повязку.
3. Виды отморожений
Поражение тканей при действии низких температур называется отморожением. Основной, а порой единственной причиной отморожения является длительное воздействие низких температур на ткани тела.
Различают 4 степени отморожения. При отморожении I, наиболее легкой степени отмечаются синюшная окраска кожи и ее отек. Отморожение IIстепени сопровождается гибелью поверхностных слоев кожи. Для этой степени характерно появление пузырей , наполненных прозрачным содержимым. В исходе наблюдается восстановление нормального строения кожи, рубцы не образуются. При отморожении III степени наступает некроз кожи и подкожной клетчатки. Образующиеся пузыри содержат кровянистый экссудат. В исходе омертвевшие участки кожи отторгаются, развиваются грануляции и после заживления остаются рубцы. Отморожение IV степени характеризуется гибелью кожи, мягких тканей, суставов и костей конечности, хряща ушной раковины и пр.
Оказание первой помощи при отморожении
I степень отморожения требует согревания охлажденных участков дыханием и теплыми руками до наступления покраснения. Также требуется легкий массаж, растирания с использованием шерстяной ткани. Далее накладывается ватно-марлевая повязка.
Обморожение II-IV степеней предусматривает необходимость в быстром согревании. Ни растирания, ни массажа делать не нужно. На пораженную поверхность накладывается теплоизолирующая повязка (состоящая из слоя марли, толстого слоя ваты, поверх нее слоя марли и, наконец, прорезиненной ткани или обычной клеенки). Фиксация пораженных конечностей производится с использованием подручных материалов (кусок фанеры, дощечка, плотный картон), которые накладываются, а после пробинтовываются поверх наложенной повязки. Теплоизолирующим материалом может служить фуфайка, ватник, шерстяная ткань и т.д.
Дополнительно пострадавшему дается горячее питье и пища, немного алкоголя. Из медикаментов следует принять анальгин и аспирин – по одной таблетке.
Общее охлаждение определяет эффективным способом для согревания принятие теплой ванны от 24 градусов температуры воды с последующим постепенным повышением. Средняя и тяжелая степень охлаждения, в особенности при нарушении дыхания, требуют оперативной доставки в больницу.
Контрольные вопросы:
Какие виды ожогов Вы знаете?
Как оказать первую помощь при термических ожогах?
Сколько степеней отморожения Вы знаете?
Перечислите отличия оказания первой помощи при разных степенях отморожения?
Тема 9. Оказание первой медицинской помощи при электротравмах и судорогах
План:
Понятие электротравма. Особенности поражения электрическим током.
Симптомы электротравмы.
Виды электротравм . Первая доврачебная помощь.
Понятие электротравма. Особенности поражения электрическим током
Электротравма — повреждение, возникающее в результате прохождения электрического тока через ткани, от места входа до места его выхода.
Электротравма может произойти не только при непосредственном контакте той или иной части тела с источником тока, но и при дуговом контакте, когда человек находится близко от установки под напряжением выше 1000 в. Дуговой контакт происходит вследствие соскакивания электронов с электроустановки на предметы с хорошей проводимостью (тело человека — хороший проводник) через воздух. Этот вид поражения нельзя отождествлять с травмой от электрической (вольтовой) дуги, вызывающей термические ожоги и световое поражение глаз.
Электротравма наблюдается в промышленности, сельском хозяйстве, на транспорте, в быту. Провода телефона, радио, телевидения, случайно соединенные с линиями электросети, также могут быть источником электротравмы. Причиной электротравмы может быть и атмосферное электричество (молния). В военных условиях электротравма может произойти от прикосновения к проволочным заграждениям, находящимся под электрическим током высокого напряжения.
Тяжесть поражения при электротравме зависит от силы и напряжения тока, длительности действия и его физических свойств (постоянный, переменный). Принято считать, что наиболее опасен переменный ток. Наиболее тяжелые поражения вызывает электрический ток напряжением 3000 в и более. Чем длительнее воздействие тока, тем тяжелее электротравма.
Электротравма протекает, как правило, тяжело и приводит к высокой летальности.
Воздействие тока на организм вызывает серьезные местные и общие нарушения. В результате контакта кожи с проводником тока выделяется большое количество тепла, которое вызывает разрушение тканей (термические ожоги).
Симптомы электротравмы
Различают поражения током низкого напряжения и высоковольтные травмы. Токи низкого напряжения обычно используются в бытовых электроприборах. Чаще страдают дети, получившие доступ к розеткам, выключателям, проводке. Общее действие тока низкого напряжения заключается в судорожном сокращении мышц, вследствие чего пострадавший не в состоянии освободиться от источника напряжения. Может наблюдаться потеря сознания, нарушение сердечной деятельности и дыхания. Известны случаи смерти от токов низкого напряжения.
Симптомы и течение электротравм очень разнообразны и зависят от периода поражения. В момент прохождения электрического тока у человека могут возникнуть поражения четырех степеней:
I — судорожное сокращение мышц без потери сознания; II — судорожное сокращение мышц и потеря сознания; III — судорожное сокращение мышц с потерей сознания и нарушением сердечной деятельности или дыхания (возможно и то, и другое); IV — клиническая, или мнимая, смерть.
После освобождения из-под влияния электрического тока больные с электротравмой I степени переживают резкий испуг, появляются озноб, бледность кожных покровов, некоторые больные теряют сознание. У больных с электротравмой II степени сознание возвращается быстро, но они также находятся в состоянии испуга.
При электротравме III степени, кроме потери сознания, может наблюдаться глухость тонов сердца, ослабление пульса, тахикардия, иногда аритмия. Дыхание затруднено не только вследствие резкого тетанического сокращения мышц грудной клетки и диафрагмы, но и спазма голосовых связок — пораженный не может кричать и просить о помощи.
Степень поражения организма в момент прохождения тока не может предопределить течение электротравмы в последующем. Ошибочно считать электротравму легкой, если в момент поражения человек не терял сознания, так как по истечении месяца, а иногда и позже у больного могут выявиться самые неожиданные осложнения, связанные с электропоражением. Электроожоги при электротравмах бывают только III и IV степени. При IV степени возникает поражение сухожилий, нервов, мышц и костей. Внешний вид электроожога зависит от его локализации и глубины. Если он протекает по типу влажного некроза, то ожоговая поверхность может иметь такой же вид, как при термическом ожоге II степени, и лишь по удалении эпидермального пузыря обнаруживается более глубокое поражение, захватывающее подкожную жировую клетчатку. При электроожоге с обугливанием вследствие сморщивания тканей образуется как бы вдавление. Имеется зона влажного некроза и зона гиперемии.
Виды электротравм. Первая доврачебная помощь
Для электроожогов характерны «знаки тока» (рис. 1—5), т. е. плотный струп, повторяющий очертания электрического кабеля, с которым произошел контакт пострадавшего. Как правило, электроожоги ограничены по площади, но всегда проникают на большую глубину (рис. 6).
Наиболее тяжелые ожоги возникают при действии электрической дуги от установок с высоким напряжением (рис. 7).ко в коже, но и в глубоко расположенных тканях (в мышцах, костях, суставах). В результате глубоких ожогов омертвевают стволы нервов, ребра, подвергается омертвению передняя стенка придаточных полостей носа, происходит прободение стенок полости рта, вторичное помутнение хрусталика и т. д. Если при электротравме воспламеняется одежда, возможны обычные ожоги.
Общие явления при электротравме обусловлены нарушениями деятельности ЦНС, органов дыхания и кровообращения. Для электротравмы характерны обмороки, потеря сознания, расстройства речи, судороги, в тяжелых случаях — шок, нарушения дыхания (вплоть до остановки). Летальный исход может наступить молниеносно.
Среднему медработнику, который первым может оказаться на месте происшествия, следует помнить, что прежде чем оказывать первую помощь нужно освободить пострадавшего от действия тока — выключить рубильник, вывинтить предохранитель, перерезать провода или отбросить их с помощью деревянной палки или других непроводящих ток предметов. Если это невозможно, следует оттащить пострадавшего. Вынос пострадавшего, во избежание поражения спасающего, проводят с соблюдением мер предосторожности: не прикасаясь к открытым частям тела, удерживают пострадавшего только за одежду и переносят в безопасное место.
Предварительно нужно надеть резиновые или сухие шерстяные перчатки, обмотать руки сухой одеждой или встать на изолирующий предмет (автомобильная шина, доска, сухие тряпки).
На месте происшествия немедленно приступают к мероприятиям, направленным на восстановление деятельности сердечно-сосудистой системы и дыхания ( см. тема 7.) При клинической смерти они должны начинаться с дыхания рот в рот или рот в нос (см. Искусственное дыхание) и закрытого массажа сердца, который осуществляют равномерными толчками обеих рук в нижний конец грудины . Реанимационные мероприятия должны продолжаться и во время транспортировки пострадавшего.
Прекращать искусственное дыхание можно лишь после восстановления у больного самостоятельного дыхания или при появлении несомненных признаков смерти (трупные пятна).
Для предупреждения поражения молнией следует закрывать окна и трубы во время грозы, выключать радиоустановки с антенной. В лесу и поле не следует укрываться под стоящие отдельно или возвышающиеся над другими деревья; опасно оставаться на возвышенных местах или вблизи заземлений громоотводов.
При любой степени тяжести электротравмы пострадавшего необходимо госпитализировать для наблюдения в связи с возможным развитием отдаленных опасных для жизни осложнений.
Контрольные вопросы:
Дайте определение электротравмы. Каковы причины ее возникновения?
Перечислите симптомы электротравмы?
Какие действия необходимо предпринять для пострадавшего при электротравме ?
Тема 10 Оказание первой медицинской помощи при обмороках, солнечных и тепловых ударах
План:
Понятие обморок. Первая помощь.
Солнечный удар. Первая помощь.
Тепловой удар. Первая помощь.
Понятие обморок. Первая помощь
Обморок — это внезапная, кратковременная потеря сознания, наступающая вследствие нарушения кровообращения головного мозга.
Обморочное состояние может продолжаться от нескольких секунд до нескольких минут. Обычно человек сам через некоторое время приходит в чувство. Обморок сам по себе не является заболеванием, а скорее симптомом заболевания.
Обморок может быть следствием различных причин:
1. Неожиданная резкая боль, страх, нервные потрясения. Они могут вызвать мгновенное снижение артериального давления, вследствие чего наступает снижение кровотока, нарушение кровоснабжения головного мозга, что приводит к обмороку.
2. Общая слабость организма, иногда усугубляемая нервным истощением.Общая слабость организма, возникающая вследствие самых разных причин, начиная от голода, плохого питания и кончая постоянным волнением, может также привести к снижению артериального давления и обмороку.
3. Пребывание в помещении с недостаточным количеством кислорода.Уровень кислорода может быть понижен из-за нахождения в помещении большого количества людей, плохой вентиляции и загрязнения воздуха табачным дымом. Вследствие этого мозг получает меньше кислорода, чем нужно, и у пострадавшего наступает обморок.
4. Длительное пребывание в положении стоя без движения.Это приводит к застою крови в области ног, уменьшению ее поступления в мозг и, как следствие, — к обмороку.
Симптомы и признаки обморока:
Реакция — кратковременная потеря сознания, пострадавший падает. В горизонтальном положении улучшается кровоснабжение мозга и через некоторое время пострадавший приходит в сознание.
Дыхательные пути — как правило, свободны.
Дыхание — редкое, поверхностное. Циркуляция крови — пульс слабый и редкий.
Другие признаки — головокружение, шум в ушах, резкая слабость, пелена перед глазами, холодный пот, тошнота, онемение конечностей.
После выведения пострадавшего из обморочного состояния дать потерпевшему крепкий чай, кофе;
при повторном обмороке вызвать квалифицированную медицинскую помощь; транспортировать пострадавшего на носилках.
Первая помощь при обмороке
Если дыхательные пути свободны, пострадавший дышит и у него прощупывается пульс (слабый и редкий), его необходимо уложить на спину и приподнять ноги.
Расстегнуть сдавливающие части одежды, такие как воротник и пояс.
Положить на лоб пострадавшего мокрое полотенце, либо смочить его лицо холодной водой. Это приведет к сужению сосудов и улучшит кровоснабжение мозга.
При рвоте пострадавшего необходимо перевести в безопасное положение или хотя бы повернуть голову набок, чтобы он не захлебнулся рвотными массами.
Нужно помнить, что обморок может быть проявлением тяжелого, в том числе острого заболевания, требующего экстренной помощи. Поэтому пострадавший всегда нуждается в осмотре его врачом.
Не следует торопиться поднимать пострадавшего после того, как к нему вернулось сознание. Если условия позволяют, пострадавшего можно напоить горячим чаем, после чего помочь приподняться и сесть. Если пострадавший опять чувствует обморочное состояние, его необходимо уложить на спину и приподнять ноги.
Если пострадавший находится без сознания несколько минут, скорее всего, это не обморок и необходима квалифицированная медицинская помощь.
Солнечный удар. Первая помощь
Солнечный удар — болезненное состояние, расстройство работы головного мозга вследствие продолжительного воздействия солнечного света на непокрытую поверхность головы. Это особая форма теплового удара.
Солнечный удар характеризуется приобретением телом тепла большего, чем то, которым организм в состоянии управлять и охлаждать должным образом. Нарушается не только потоотделение, но и кровообращение (сосуды расширяются, происходит «застаивание» крови в мозгу), накапливаются в тканях свободные радикалы. Последствия такого удара могут быть очень серьезными, угрожая даже остановкой сердца. Солнечный удар очень опасен по своей степени влияния, в первую очередь, на нервную систему.
Солнечный удар сопровождается головной болью, вялостью, рвотой. В тяжелых случаях — комой. Симптомы перегревания усугубляются при повышении влажности окружающей среды.
Легкая степень:
— общая слабость;
— головная боль;
— тошнота;
— учащения пульса и дыхания;
— расширение зрачков.
Меры: вынести из зоны перегревания, оказать помощь. При тошноте и рвоте позиционировать больного таким образом, чтобы избежать захлёбывание рвотной массой.
При средней степени:
— резкая адинамия;
— сильная головная боль с тошнотой и рвотой;
— оглушенность;
— неуверенность движений;
— шаткая походка;
— временами обморочные состояния;
— учащение пульса и дыхания;
— кровотечение из носа
— повышение температуры тела до 39—40°C.
Тяжелая форма солнечного удара развивается внезапно. Лицо гиперемировано, позже бледно-цианотичное. Наблюдаются случаи изменения сознания от легкой степени до комы, клонические и тонические судороги, непроизвольное выделение мочи и кала, бред, галлюцинации, повышение температуры тела до 41—42°C, случаи внезапной смерти. Летальность 20—30%
Первая помощь при солнечном ударе
Перевести или перенести пострадавшего в тень или прохладное помещение с достаточным кислородом и нормальным уровнем влажности (пространство должно быть в ближайшем радиусе открытым, без массового нахождения людей);
Обязательно положить пострадавшего;
Ноги следует приподнять, подложив под зону щиколоток любые вещи (например, сумку);
Освободить от верхней одежды (особенно, сдавливающей шею и грудь, освободить от брючного ремня; если одежда синтетическая или из плотной ткани её лучше снять совсем);
Напоить пострадавшего большим количеством прохладной воды (лучше минеральной) с добавлением сахара и на кончике чайной ложки соли, или хотя бы простой прохладной водой;
Смочить лицо холодной водой;
. Намочить любую ткань холодной водой и похлопать по груди (можно всё тело обливать водой около 20°С или принять ванную с прохладной водой (18 — 20°С));
Приложить холодный компресс (или бутылку с холодной водой, кусочки льда) к голове (на лоб и под затылок);
Обмахивать пострадавшего частыми движениями
Освободить дыхательные пути от рвотных масс;
Тело обернуть мокрой простыней или опрыскивать холодной водой.
Дать понюхать пары нашатырного спирта (с ватки) или раствора аммиака 10% (при замутнении сознания)
Сделать искусственное дыхание и массаж сердца (до появления дыхательных движений, сердечной деятельности (ориентироваться по пульсу)).
Пахта (обезжиренные сливки) – еще одно эффективное средство первой помощи при солнечном ударе. Лучше пить по крайней мере по 2-3 стакана пахты ежедневно, пока полностью не пройдут симптомы солнечного удара.
После перенесенного солнечного удара врачи, как правило, рекомендуют постельный режим в течение нескольких дней. Данное время будет затрачено организмом на восстановление деятельности нервной системы, циркуляции крови, ряда биохимических реакций. Не стоит пренебрегать данной рекомендацией, иначе риск повторного подобного состояния только увеличивается.
3.Тепловой удар. Первая помощь
Тепловой удар – болезненное состояние, возникающее вследствие общего перегрева организма. Солнечный удар – частный случай теплового удара, возникает под воздействием солнечных лучей и влияет в первую очередь на мозг. От теплового удара страдает весь организм.
Тепловой удар возникает, когда основные функции терморегуляции не в состоянии справиться со своими обязанностями и представляет серьёзную угрозу для жизни. Симптомы теплового удара у разных людей могут различаться, в зависимости от их физического состояния и "букета" болезней. К общим симптомам при тепловом ударе относятся:
Высокая температура тела (основной симптом), до 40°С заболевание считается средней тяжести, выше 40°С – тяжёлая;
Нарушение психики (затуманенное сознание, нежелание двигаться, депрессия);
Возможны боли в области сердца и головные боли;
Изменение давления (повышение или понижение) и состояния кожных покровов (кожа становиться горячей и сухой или, наоборот, прохладной и покрывается испариной);
Тахикардия (учащённое сердцебиение);
Тошнота, головокружение, дыхание – поверхностное учащённое;
Длительное воздействие температурного фактора приводит к оттоку крови от мозга и развитию тяжелой формы поражения (судороги, потеря сознания, кома);
У детей часто возникает носовое кровотечение.
Первая помощь при тепловом ударе должна быть направлена на прекращении теплового воздействия и охлаждении организма:
Помогите больному перейти в затенённое, хорошо проветриваемое помещение;
Снимите мешающую охлаждению организма и затрудняющую дыхание одежду;
Помогите принять горизонтальное положение, если это невозможно усадите больного на стул со спинкой;
Дайте больному валидол (под язык), мятных капель или мятный леденец – это облегчит дыхание и общее состояние;
Удалите зубные протезы, так как возможна рвота;
Дайте выпить пострадавшему подсоленной воды не менее 1 литра, за несколько приёмов;
Охлаждайте тело, смачивая его водой, лучший вариант – завернуться в мокрую простыню, если это не возможно намочите полотенце и оберните им голову наподобие тюрбана, увлажните одежду и открытые участки тела, это позволит вам снизить температуру тела до оптимальной;
При тяжёлых формах заболевания может потребоваться закрытый массаж сердца, искусственное дыхание;
Даже если всё идёт относительно благополучно, не рискуйте, вызовите "скорую помощь". В результате теплового удара, могут развиться тяжелые осложнения в виде отёка мозга и лёгких. В обязательном порядке вызвать "скорую" следует при наличии хронических заболеваний (может оторваться тромб, произойти инсульт и т.д.).
Контрольные вопросы:
1.Назовите основные симптомы обморока?
2.Как оказать первую помощь при обмороке?
3. Перечислите этапы оказания первой помощи при солнечном ударе?
4. В чем разница между солнечным ударом и тепловым?
Тема 11 Оказание первой медицинской помощи при отравлениях, удушениях и утоплениях
План:
Вещества которые могут вызвать отравление. Первая помощь при отравлении.
Причины удушения. Первая помощь.
Виды утоплений. Первая помощь
1. Вещества которые могут вызвать отравление. Первая помощь при отравлении
Под отравлением следует понимать такой патологический процесс, который развивается в результате воздействия на организм веществ, обладающих ядовитым свойством и поступающих из окружающей среды.
Отравления могут вызвать:
• Медикаменты;
• Химические вещества (бытовая химия, кислоты, щелочи);
• Ядовитые растения;
• Газы и токсические испарения;
• Ядовитые вещества попавшие на кожу;
• Просроченные или некачественные продукты питания.
Ядовитые вещества, которые могут попасть в пищеварительную систему организма - многие лекарственные препараты, если их прием осуществляется в дозах, значительно превышающих рекомендованные, многие химические веществ, используемые в промышленности и сельском хозяйстве (удобрения, пестициды и т.д.), чистящие средства, растворители и растительные вещества.
Ядовитые вещества, которые попадают в организм при дыхании - угарный газ (монооксид углерода), прочие газы и токсические испарения.
Ядовитые вещества, которые проникают в организм через кожные покровы - ядовитый плющ, дуб, сумах и ядохимикаты для опрыскивания
Часто возникают и бытовые отравления, вызванные употреблением в пищу недоброкачественных или токсических продуктов (грибов, рыбы, морепродуктов и т.п.).
Нельзя:
Оставлять пострадавшего одного.
Вызывать рвоту, если пострадавший находится без сознания.
Вызывать рвоту при отравлении кислотами и щелочами.
Признаки
Головная боль.
Понос.
Рвота.
Боли в животе.
Затрудненное дыхание.
Сонливость.
Потеря сознания.
Первая помощь
1. Вызвать "скорую помощь". Постарайтесь выяснить, сколько времени прошло с момента отравления. Постарайтесь узнать, случайно или намеренно отравился пострадавший. Сохраните остатки проглоченного вещества, это поможет врачу.
2. Помните, что ваши действия зависят от состояния пострадавшего, способа отравления и вида яда.
3. Вынесите пострадавшего из помещения, наполненного ядовитыми испарениями, на свежий воздух.
4. Проверьте, дышит ли пострадавший. Если нет, немедленно начинайте искусственное дыхание.
5. Проверьте пульс. При отсутствии пульса начинайте массаж сердца.
6. При потере сознания, но наличии у пострадавшего пульса и дыхания, уложите его в правильное положение.
7. По возможности устраните остатки отравляющего вещества, сняв с пострадавшего одежду и промыв части тела чистой водой.
8. Если пострадавший проглотил ядовитое вещество, попытайтесь вызвать у него рвоту (если он в сознании и нет противопоказаний). Дайте ему выпить теплой подсоленой воды (около 1 литра), а затем вызовите рвоту путем раздражения задней стенки горла.
9. Чтобы не допустить распространения отравляющего вещества, дайте ему 1-2 таблетки активированного угля.
2. Причины удушения. Первая помощь
Асфиксия – состояние, характеризующиеся отсутствием в организме кислорода при избыточном содержанием углекислоты. Причинами ее могут быть заболевания, отравления (токсическая асфиксия) и механические препятствия для поступления воздуха в организм (механическая).
Механическая асфиксия сопровождается острым расстройством легочного дыхания, нарушением кровообращения и функции мозга. В течение нескольких минут асфиксическое состояние заканчивается смертью. Общая продолжительность асфиксии составляет 5-6 минут. Возникает острое кислородное голодание сердечной мышцы, что ослабляет сердечное сокращения. Отток крови из легких нарушается, переполняются кровью вены лица, нарушается отток крови из всех других органов.
Классификация асфиксий:
1. Асфиксия от сдавления:
а) странгуляционная (повешение, удавление петлей, удавление руками),
б) компрессионная (сдавление груди и живота).
2. Асфиксия от закрытия:
а) обтурационная (закрытие рта и носа, закрытие дыхательных путей крупными инородными телами),
б) аспирационная (вдыхание сыпучих веществ, жидкостей),
в) утопление.
3. Асфиксия в ограниченном замкнутом пространстве
В группу риска по удушению входят дети до 1,5 лет, а также подростки и лица 30–40 лет, склонные к депрессиям и опасным сексуальным играм.
Повешение или странгуляционная асфиксия – сдавление шеи петлей под воздействием тяжести всего тела или частей его. Пострадавший нуждается в экстренных реанимационных мероприятиях. В первую очередь необходимо освободить шею от петли, но с сохранением узла. Для чего надо разрезать веревку. При длительном удушении это нецелесообразно. Если удушение неполное и пострадавший еще жив, то в течение 5 мин возможно успешное проведение реанимационных мероприятий. Умирание при удушении происходит очень быстро, в течение нескольких минут. Отсутствие поступления воздуха в легкие в течение 7–8 мин смертельно.
После освобождения шеи требуется уложить пострадавшего на твердую горизонтальную поверхность, по возможности иммобилизировать шею специальной шиной – импровизированным картонным воротником. Далее следует оценить состояние сердечно-сосудистой и дыхательной систем. При отсутствии дыхания и сердцебиения надо приступить к восстановлению проходимости дыхательных путей и реанимации. ( См. Тема 7)
Требуется постоянно наблюдать за пострадавшим, так как возможно затекание содержимого желудка или попадание рвотных масс в дыхательные пути. Транспортировка пострадавшего в стационар обязательна и осуществляется на жестких носилках. Если он лежит на щите, широкой доске, то перекладывать его на носилки не рекомендуется. По возможности следует делать кислородные ингаляции.
Иногда удушение сопровождается попаданием рвотных масс в дыхательные пути. В этом случае дыхание у пострадавшего поверхностное, частое, кожа синюшная, отмечаются множественные влажные хрипы в легких и значительное снижение артериального давления.
Первая помощь при удушении асфиксия от закрытия дыхательных путей может наступить в результате застревания в голосовой щели, в полости гортани, в трахеи, в бронхах компактных инородных предметов. При этом, кроме препятствования, возникают рефлекторные воздействия, приводящие к задержке дыхания. Чаще несчастные случаи удушения инородными телами встречаются у детей, которые берут в рот различные инородные предметы. Да и взрослые бывают невнимательны во время приема пищи.
Порядок действий при оказании помощи поперхнувшемуся: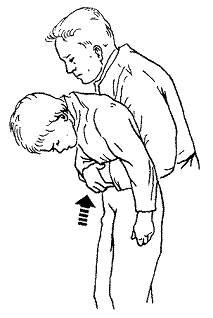
1. Необходимо встать за спиной пострадавшего (если он еще на ногах и не потерял сознания), обхватив его руками.
2. Сжать одну руку в кулак и той стороной, где большой палец, положить ее на живот пострадавшего на уровне между пупком и реберными дугами (в так называемую эпигастральную область живота).
3. Ладонь другой руки кладется поверх кулака, быстрым толчком вверх кулак вдавливается в живот. Руки при этом нужно резко согнуть в локтях, но грудную клетку пострадавшего не сдавливать.
4. При необходимости прием повторить несколько раз, пока дыхательные пути не освободятся.
Не следует хлопать пострадавшего по спине – это может только ухудшить ситуацию. Если дыхательные пути освободились, у человека восстановится дыхание и появится нормальный цвет лица.
Для удаления инородного тела из области голосовой щели пользуются двумя приемами – резким толчком в эпигастральную область в направлении диафрагмы или сжатием нижних отделов грудной клетки.
Если человек без сознания, то удаляют инородное тело пальцами из полости рта, затем производят резкий толчок в эпигастральную область. Так, как показано на рисунке 2. Маленьких детей наклоняют вперед, слегка запрокидывают голову и
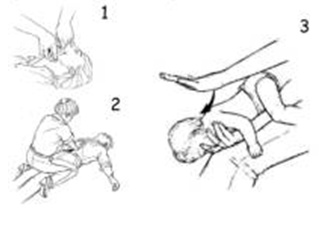 Рис.11.1. Приемы удаления инородных тел из области голосовых связок при бессознательном состоянии и у детей.
Рис.11.1. Приемы удаления инородных тел из области голосовых связок при бессознательном состоянии и у детей.
ударом ладони освобождают дыхательные пути от застрявшего инородного тела. В случае благоприятного исхода суицида необходимо тактичное отношение к пострадавшему и предотвращение повторных попыток самоубийства. Необходима госпитализация в специализированное лечебное заведение. Это, пожалуй, главная задача первой медицинской помощи.
Прием Геймлиха (САМОПОМОЩЬ)
1. Сжать одну руку в кулак и той стороной, где большой палец, положить ее на живот на уровне между пупком и реберными дугами.
2. Ладонь другой руки кладется поверх кулака, быстрым толчком вверх кулак вдавливается в живот.
3. Повторить несколько раз, пока дыхательные пути не освободятся.
Также вы можете опереться на крепко стоящий горизонтальный предмет (угол стола, стул, перила) и произвести толчок в направлении вверх в эпигастральной области. Воспользуйтесь стулом с высокой спинкой
3.Виды утоплений. Первая помощь
Существует два варианта утопления - синее и бледное. Они названы по цвету кожи утонувшего.
Синее утопление происходит, когда утопающий до последней минуты борется за свою жизнь. Обычно так тонут люди, не умеющие плавать, дети, которые очутились на глубине (например упали в бассейн, упали с лодки).
При этом утопающий, находясь под водой, продолжает активно двигаться, максимально задерживая дыхание. Это очень быстро приводит к потере сознания. Как только человек теряет сознание, вода сразу же в большом количестве начинает поступать в желудок и легкие, а затем в кровеносное русло, переполняя его разжиженной кровью. Такая кровь просачивается через стенки сосудов и поэтому кожа синеет.
Сердце человека не способно прокачать через себя такое количество разжиженной крови и постепенно останавливается из-за недостатка энергии.
Жидкость проникает в легкие и там вспенивается. Из верхних дыхательных путей выделяется большое количество розоватой пены, которая, прекращает газообмен в легких. Происходит отек легких. Признаками этого грозного состояния является клокочущее дыхание (будто внутри больного что-то "кипит") и частое подкашливание с розоватой пенистой мокротой.
Бледное утопление происходит когда человек тонет без сознания (ударяется головой при нырянии, или перед падением в воду, теряет сознание от шока), либо проваливается под лед, либо тонет в сильно-хлорированной воде в бассейне (в этих случаях возникает рефлекторный спазм голосовой щели, что препятствует проникновению воды в легкие).
При этом, человек не вдыхает воду, и вода не поступает в большом количестве в легкие и желудок. Поэтому, бледное утопление - гораздо благоприятней для сохранения жизни. Хотя дыхание и кровоток останавливаются, но если в течении 5 минут сделать искусственное дыхание - то тяжелых последствий будет гораздо меньше, чем при синем утоплении.
Более того, если человек тонет в холодной воде - его мозг охлаждается, и в нем практически полностью прекращаются обмен веществ. Низкая температура среды значительно отодвигает срок наступления биологической смерти. Иногда удается спасти человека, который упал в прорубь и находился подо льдом более часа.
Первая помощь при утоплении
Первая помощь при утоплении начинается по разному, в зависимости от типа утопления. При бледном утоплении - разумеется, не нужно тратить время на удаление воды из легких (которой там нет), а нужно сразу приступить к искусственному дыханию и массажу сердца.
При синем утоплении, первое что нужно сделать - перекинуть пострадавшего через колено лицом вниз (крупного человека можно резко приподнять за талию вдвоем), засунуть ему два пальца в рот и резко надавить на корень языка для провоцирования рвотного рефлекса и стимуляции дыхания.
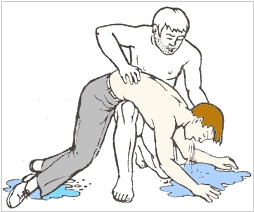 Если после надавливания на корень языка вы услышали характерный звук "Э" и вслед за этим последовали рвотные движения; если в выливающейся изо рта воде вы увидели остатки съеденной пищи, то перед вами живой человек с сохраненным рвотным рефлексом. Бесспорным доказательством этого будет появление кашля.
Если после надавливания на корень языка вы услышали характерный звук "Э" и вслед за этим последовали рвотные движения; если в выливающейся изо рта воде вы увидели остатки съеденной пищи, то перед вами живой человек с сохраненным рвотным рефлексом. Бесспорным доказательством этого будет появление кашля.
Запомните! В случае появления рвотного рефлекса и кашля главная задача - как можно скорее и тщательнее удалить ВОДУ из легких и желудка. Это позволит избежать многих серьезных осложнений.
Для этого следует в течение 5-10 минут периодически с силой надавливать на корень языка, пока изо рта и верхних дыхательных путей не перестанет выделяться вода.
Если при надавливании на корень языка рвотный рефлекс так и не появился, если нет ни кашля, ни дыхательных движений, то ни в коем случае нельзя терять времени на дальнейшее извлечение воды из утонувшего. Скорее всего, ее там уже нет или мало - она впиталась в кровь. Сразу переверните человека на спину и немедленно приступите к искусственному дыханию.
После оказание неотложной помощи - уложите человека на бок и вызовите скорую. Это нужно сделать даже при удовлетворительном самочувствии пострадавшего. Каким бы благополучным ни казалось его состояние, как бы ни уговаривали родственники отпустить его домой, вы обязаны настоять на вызове Скорой помощи.
Даже после спасения сохраняется угроза повторной остановки сердца, развития отека легких, мозга и острой почечной недостаточности. Только через 3-5 суток можно быть уверенным, что жизни пострадавшего больше ничего не угрожает.
Контрольные вопросы:
Что может вызвать отравление?
Что необходимо знать оказывая первую помощь при отравлении?
Перечислите что может явиться причиной асфиксии?
Какие действия необходимо предпринять при повешении?
Назовите виды утоплений, а так же их отличия?
Назовите действия оказания помощи при разных видах утопления?
Полезное для учителя






















