17
Гришун Ю.А., кандидат медицинских наук доцент Лекция: Детские инфекционные болезни
Гришун Ю.А.,
кандидат медицинских наук,
доцент, кафедра АФК
ДЕТСКИЕ ИНФЕКЦИОННЫЕ БОЛЕЗНИ. КОРЬ, КРАСНУХА, ПАРОТИТ, КОКЛЮШ, ВЕТРЯНАЯ ОСПА, СКАРЛАТИНА
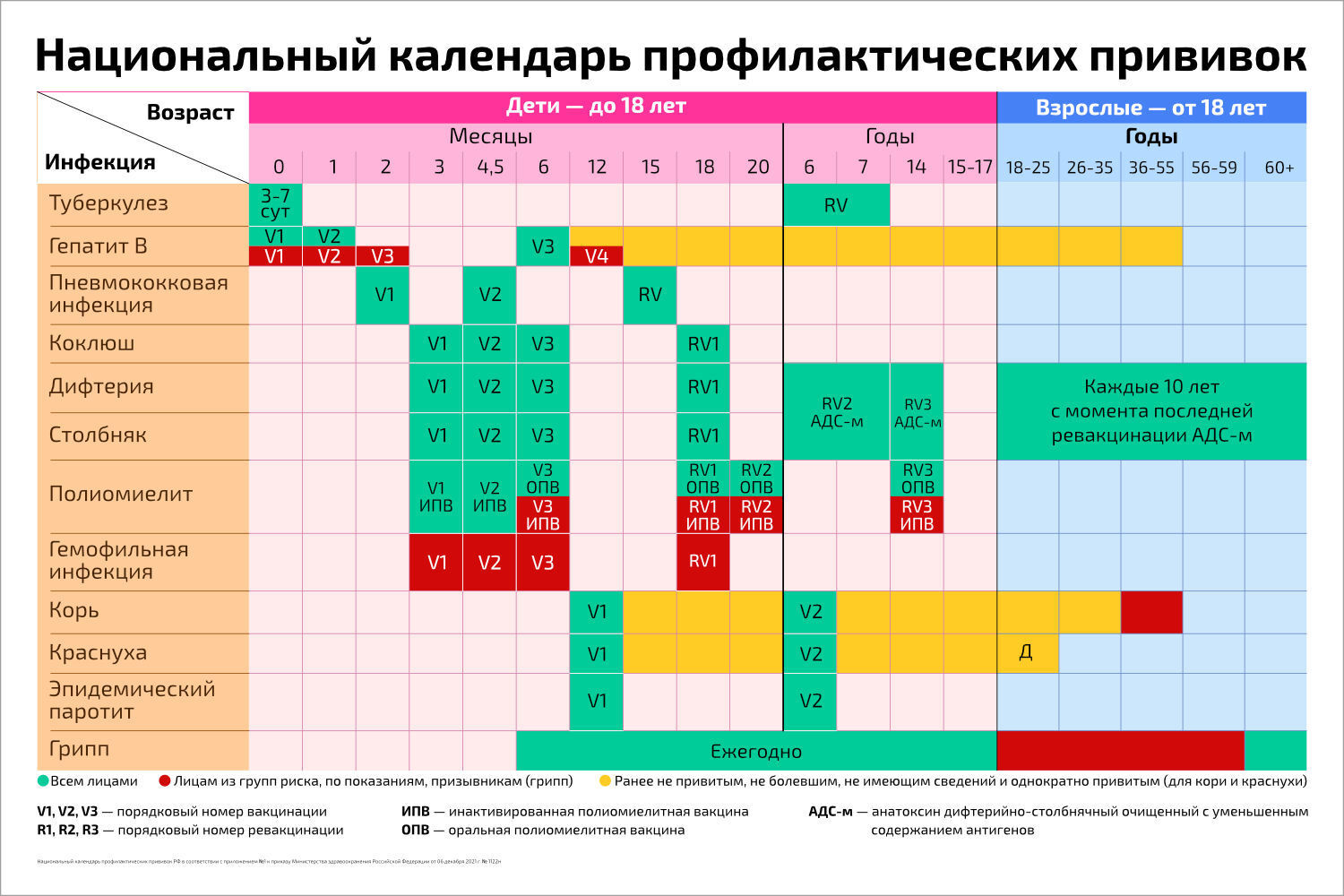
ПРИКАЗ от 6 декабря 2021 г. N 1122н
ОБ УТВЕРЖДЕНИИ НАЦИОНАЛЬНОГО КАЛЕНДАРЯ ПРОФИЛАКТИЧЕСКИХ ПРИВИВОК
Очень часто детские инфекционные заболевания развиваются остро, с повышением температуры тела. Также подобные заболевания имеют высокую заразность.
К острым детским инфекционным заболеваниям относятся корь, краснуха, ветряная оспа, скарлатина, эпидемический паротит (свинка), полиомиелит, коклюш, дифтерия.
Эти заболевания не являются редкостью в дошкольных детских учреждениях (в детских садах).
Инкубационный период, т. е. период до развития симптоматики (или скрытый период) различен, но чаще всего не занимает много времени.
Инкубационный период – это промежуток времени, между проникновением инфекции в организм человека и появлением первых симптомов заболевания.
При выявлении заболевших детей их изолируют, а группу, которая была в контакте "сажают" на карантин, что помогает выявить заразившихся и контролировать процесс распространения инфекции.
СИМПТОМЫ ДЕТСКИХ ЗАБОЛЕВАНИЙ
На что следует обратить внимание!
Сыпь. К числу настораживающих симптомов относится сыпь. Конечно, у маленьких детей сыпь часто сопровождает потницу, но также она может быть симптомом инфекционных заболеваний, таких как краснуха, ветряная оспа, скарлатина и т. д. Сыпь сопровождает и аллергические состояния, в этом случае она возникает быстро и обычно имеет вид ожогов от крапивы.
Увеличение лимфатических узлов. Увеличение лимфатических узлов обычно связано с местным воспалительным процессом. В редких случаях длительное увеличение лимфатических узлов может свидетельствовать о заболевании крови. Если Вы обнаружили у ребёнка увеличенные лимфатические узлы, никогда не согревайте их до консультации врача!
Повышение температуры тела. Этот симптом может не только сопровождать различные заболевания, но и появляться в том случае если ребёнок длительное время был очень активен или возбуждён. Температура также обычно повышается при прорезывании зубов.
Боли в животе. Если ребёнок жалуется на острые боли в животе необходимо срочно вызвать врача. Некоторые заболевания, такие как аппендицит, могут проявлять себя не так явно и часто бывают пропущены родителями. При появлении острых болей в животе и до прихода врача нельзя ребёнка обильно поить и кормить, давать лекарства и прикладывать к животу тепло!
Потеря сознания. Потеря сознания может свидетельствовать о тепловом ударе, длительном нахождении в душном помещении, инфекционных заболеваниях, внутричерепных воспалительных процессах. Иногда ребёнок теряет сознание при повышении температуры тела. Потеря сознания у маленького ребёнка является показанием к вызову скорой помощи.
Судороги. Судороги могут возникать при различных травмах, перегревании, обезвоживании, отравлении и других состояниях. Судороги обычно быстро проходят, но только обращение к врачу поможет установить их причину и избежать повторения.
КОРЬ
КОРЬ – это острое инфекционное высоко заразное заболевание, которое вызывается вирусом. Передаётся воздушно – капельным путём. Контакты с заболевшим ребёнком или даже посещение помещения, где за 1 час был больной, в 95 % случаев приводит к заражению. Корь распространена повсеместно. Болеют чаще всего дети раннего и школьного возраста. Дети до трёх месяцев имеют врождённый иммунитет, если мать болела корью или была привита. При кормлении грудью риск заболевания невелик, а вот малыши на искусственном вскармливании заболеть могут. Иммунитет стойкий, но очень редко, менее чем в 1% случаев возможны повторные заболевания.
Клинические симптомы
В клинической картине различают три периода:
катаральный период;
период сыпи;
период пигментации
Заболевание начинается остро, поднимается температура тела до 38 – 39 градусов. У ребёнка появляется головная боль, насморк, светобоязнь, явления конъюнктивита, вялость, раздражительность, сильный, сухой и навязчивый кашель, осиплость голоса. Так себя проявляет первый период заболевания, который через несколько дней переходит в период сыпи. Уже на этой стадии врач может поставить диагноз корь.
Через 1-2 дня от начала заболевания на слизистой щёк появляются небольшие сероватые пятнышки-пятна Бельского-Филатова-Коплика, и бледно-розовые высыпания на твёрдом и мягком нёбе.
На 4-5 день заболевания у больного ребенка появляется сыпь. Для коревой сыпи характерна этапность появления. Сыпь пятнистая, разных размеров, склонна к слиянию. В начале сыпь появляется на лице, шее и верхней части груди.
Характерно «коревое» лицо: одутловатое с отёчными веками, покрытое сливной сыпью. На 6 день заболевания сыпь распространяется на руки и туловище. На 7 день больной ребёнок весь покрывается сыпью, но на лице сыпь уже начинает постепенно темнеть.
Во время этого заболевания могут развиться такие осложнения как стоматит, пневмония, менингит, энцефалит.
Корь может протекать в типичной или атипичной форме (ослабленная стёртая корь). Атипичные формы развиваются при введении противокоревого иммуноглобулина контактным, либо при переливании компонентов крови.
Также различают лёгкую, среднюю и тяжёлую степени тяжести. Могут отмечаться случаи заболевания у привитых при снижении поствакцинального иммунитета, но они протекают сравнительно легко.
Лечение. В обязательном порядке госпитализируются дети до двух лет, дети с тяжёлой формой или ослабленные. Назначается постельный режим, ребёнку необходимо обеспечить полный покой (приглушённый свет, тишина). В лечении используются противовирусные, антигистаминные, жаропонижающие средства, при необходимости антибиотики.
В очень тяжёлых случаях назначается противокоревой иммуноглобулин- готовые антитела против вируса кори.
Профилактика. Защитить ребёнка от кори можно с помощью прививки. Прививку против кори проводят в возрасте 12 месяцев. Ревакцинацию проводят в 6 лет. Прививку делают подкожно под лопатку.
Прививка необходима, чтобы защитить малыша от этого заболевания и от осложнений, которые может вызвать корь. Всем детям, которые не были привиты, но были в контакте с больным ребёнком, срочно делается вакцина.
Контактным которые не болели или не были привиты, делается прививка, но не позднее чем через 72 часа после контакта, если времени прошло больше, вводиться иммуноглобулин. Такие меры помогают предотвратить возникновение кори или уменьшить её тяжесть.
КРАСНУХА
КРАСНУХА - это острое инфекционное заболевание, вызываемое вирусом краснухи, передающееся воздушно капельным путем. Краснуха распространена повсеместно. Основную опасность представляет для здоровья и жизни плода, если мать перенесет ее во время беременности, особенно в первый триместр. Краснуха может протекать в типичной или атипичной форме (без сыпи или без симптоматики).
По степени тяжести выделяют лёгкую, среднюю и тяжёлую. Течение заболевания может быть гладким или осложнённым. Вирус, вызывающий краснуху нестоек во внешней среде.
Клинические симптомы
Инкубационный период составляет от 11 до 21 дня. Ребёнок заразен за 7-10 дней до появления сыпи и в течение 5-7 дней после исчезновения сыпи. У больного ребенка увеличиваются затылочные лимфатические узлы, повышается температура тела, появляется общее недомогания, может возникнуть лёгкий насморк. На коже появляется бледно - розовая сыпь, которой больше всего на разгибательных поверхностях. Обычно сыпь проходит быстро, и начинает исчезать уже через 3 дня после её появления без пигментации и шелушения. Как правило, краснуха хорошо переносится детьми и прогноз благоприятный.
К возможным осложнениям относится энцефалит, артриты и артралгии. Длительность заболевания всего несколько дней, но при тяжёлой форме до 2 - 3 недель.
Врождённая краснуха характеризуется наиболее типичными аномалиями такими как, катаракта, пороки сердца и глухота. Особенно опасно заражение беременной в первом триместре беременности. В этом случае вероятность аномалий у ребёнка достигает 90 %. Заболевание краснухой во втором триместре беременности даёт 75 % вероятности аномалий развития, и заболевание в третьем триместре приводит к 50 % вероятности.
Диагноз краснуха ставится на основании характерной симптоматики. Также делается анализ крови.
Лечение. Обычно краснуха не требует специального лечения. Ребёнку назначается постельный режим, витамины, симптоматическое лечение.
Профилактика. Это заболевание очень опасно для беременных женщин, поэтому всем родителям следует обязательно внимательно отнестись к профилактике краснухи у девочек. Несмотря на то, что краснуха достаточно легко переносится ребёнком, необходимо подумать о вероятности заболевания в старшем возрасте. У взрослых более выражены все симптомы, часто поражаются мелкие суставы и иногда крупные суставы. В этом случае заболевание переносится значительно тяжелее.
После перенесённого заболевания дети допускаются в коллектив через 5 дней после появления сыпи. Дети, которые были в контакте с больным ребёнком, не должны допускаться в детские учреждения в течение 21 дня.
ЭПИДЕМИЧЕСКИЙ ПАРОТИТ
ПАРОТИТ. Это заболевание известно уже очень давно. Большинство людей знают это заболевание под названием "свинка" или "заушница". Паротит имеет вирусную природу и передаётся воздушно - капельным путём. Вирус, вызывающий паротит, устойчив во внешней среде, но погибает при воздействии дезинфицирующих средств. При низкой температуре вирус сохраняется хорошо.
Вирус попадает в организм через слизистые оболочки полости рта, носоглотки и верхних дыхательных путей. В дальнейшем вирус проникает в кровь и разносится по всему организму. Больной становится заразен за несколько часов до начала клинических проявлений. Больной наиболее заразен в первые дни болезни (3-5-й день). Чаще болеют дети от 3 до 6 лет. Дети 1-го года жизни практически не болеют данным заболеванием, благодаря материнскому иммунитету. После перенесенной инфекции остается стойкий иммунитет.
Клинические симптомы
Инкубационный период составляет от 9 дней до 26 дней. Клинические проявления зависят от формы болезни. Наиболее частое проявление данной инфекции поражение околоушных желез. Заболевание начинается остро, поднимается температура тела, появляется слабость, общее недомогание, также постепенно увеличивается околоушная слюнная железа. Как правило, сначала увеличивается одна железа, а через несколько дней также может начаться опухание и второй слюнной железы. Именно из-за этого характерного симптома, это заболевание и получило в народе название "свинка". Припухлость железы будет заметна по ходу всей ветки нижней челюсти. Кожа над железой не изменена. При глотании и жевании больной ребёнок ощущает боль. В тяжёлых случаях в процесс могут вовлекаться и подчелюстные или подъязычные слюнные железы. Каждый раз такое осложнение будет сопровождаться подъёмом температуры тела, и увеличением и болезненностью железы в данной области. Это заболевание опасно и другими осложнениями. Во время болезни может пострадать поджелудочная железа. В этом случае к симптомам добавляются явления панкреатита. Такое осложнение может привести к сахарному диабету.
Также может развиться менингит. Особенно опасно это заболевание для мальчиков. Одним из осложнений паротита является орхит (поражение половых органов). Во время орхита появляется увеличение, покраснение и болезненность мошонки. К сожалению, такое осложнение в 90% случаев ведёт к бесплодию.
Лечение. Больные паротитной инфекцией лечатся обычно в домашних условиях. Тяжёлые формы паротита требуют госпитализации. Больному ребёнку назначается постельный режим на 5-7 дней. Пища даётся полужидкая из-за болезненности при жевании. Коррекцию лечения проводит лечащий педиатр.
Больные дети изолируются на 9 дней. Карантин назначается на 21 день.
Профилактика. Единственно надежным методом профилактики является активная иммунизация. Прививку против паротита делают в возрасте 12 - 15 месяцев с ревакцинацией в возрасте 6 лет. Вакцину вводят однократно подкожно под лопатку или в наружную поверхность плеча. Вакцина мало реактогенна. Прямых противопоказаний к введению паротитной вакцины нет. Прививка входит в обязательный календарь профилактических прививок именно из-за опасности осложнений во время паротита.
ВЕТРЯНАЯ ОСПА
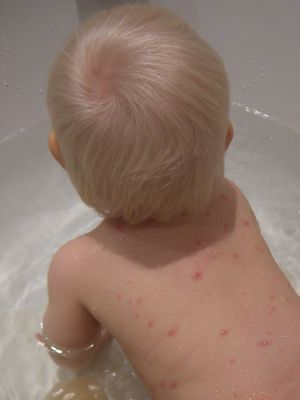
Ветряная оспа – одно из самых заразных заболеваний, поэтому практически 90 % людей болеют ветрянкой в детстве. Это заболевание очень широко распространено и встречается практически во всех странах. Возбудителем ветрянки является вирус. Он очень нестоек во внешней среде и легко погибает при нагревании или воздействии ультрафиолетовых лучей, но рассеивается он очень быстро. С потоком воздуха вирус попадает во многие помещения, поэтому если один ребёнок в детском саду заболел ветрянкой, в зоне риска находятся даже те дети, которые не ходят в одну группу с этим ребёнком.
Источник заражения – больной ветряной оспой. Заболевание передаётся воздушно-капельным путём, а также вирус содержит жидкость пузырьков (ветряночных элементов).
Ребёнок считается незаразным после того как корочки отпадут (5 дней с последнего высыпания).
Клинические симптомы
Инкубационный период длиться около 2-3 недель. Ребёнок становится заразен уже за несколько дней до появления сыпи. Заболевание начинается с повышения температуры тела и появления сыпи. Сыпь имеет вид мелких пятнышек, которые уже через несколько часов превращаются в пузырьки с прозрачным, а затем с мутным содержимым. Пузырьки подсыхают через 1-2 дня и образуют корочки. Через время корочки отпадают и оставшаяся ранка заживает, не оставляя никаких следов. Новые элементы сыпи появляются, каждые 1-2 дня в течение некоторого периода времени, поэтому на коже больного малыша можно видеть ветряночные элементы разного периода. Одновременно присутствуют свежие пятнышки, пузырьки и корочки. Общая продолжительность высыпаний составляет обычно не более 8 дней.
Обычно дети хорошо переносят ветрянку. Более тяжело ветряная оспа протекает у детей до года, подростков, ослабленных больных, и больных принимающих гормоны или цитостатики. Для них характерна более высокая температура и обильная сыпь, более частое развитие осложнений: присоединение вторичной инфекции (нагноение ранки), геморрагическая форма (кровянистое содержимое пузырьков), висцеральная форма (болезнь поражает внутренние органы).
Лечение
Ветрянка не требует какого-то специального лечения, если ребёнок переносит её хорошо. Все меры направлены на предупреждение вторичной бактериальной инфекции. Для этого используется зелёнка, которая применяется уже давно и сейчас остаётся основным средством, используемым во время этого заболевания. Спиртовым раствором бриллиантовой зелени, метиленовой сини или раствором перманганата калия (1:5000) смазываются все элементы сыпи. Зелёнка популярна т. к. она долго сохраняет на коже свои защитные качества, а также хорошо видно, где её нужно обновить. Всю сыпь нужно смазывать обязательно! Также рекомендуется коротко остричь ногти у малыша, соблюдать гигиену, ежедневно менять нательное и постельное бельё. Также необходимо обязательно следить за тем, чтобы больной ребёнок не расчёсывал сыпь. Во время ветрянки основной неприятный симптом, это зуд кожи. Для этого назначаются антигистаминные препараты. При повышении температуры используются жаропонижающие, в лечении среднетяжёлых и тяжёлых форм применяются противовирусные лекарственные средства.
Также необходимо обязательно следить за тем, чтобы больной ребёнок не расчёсывал сыпь. Во время ветрянки основной неприятный симптом, это зуд кожи. Для этого назначаются антигистаминные препараты. При повышении температуры используются жаропонижающие, в лечении среднетяжёлых и тяжёлых форм применяются противовирусные лекарственные средства.
Ветрянка и беременность
Заболевание считается опасным для беременных женщин. При заражении в ранние сроки беременности есть большой риск формирование у ребёнка пороков развития. При заражении ветрянкой в более поздние сроки, риск пороков снижается, но возможно развитие тяжёлой формы развития болезни у новорожденного, риск преждевременных родов.
Профилактика. В настоящее время существует живая ослабленная вакцина (дивакс, вириликс). Прививаются дети с 12 мес. до 13 лет, однократно. Старше 13 лет, двухкратно, с интервалом 6-10 нед. Во время вспышки ветрянки в непривитом коллективе рекомендуется скорейшая изоляция ребёнка и первичная дезинфекция. На группу накладывается карантин с 10 по 21 день, детей регулярно осматривают и измеряют температуру с целью раннего выявления заболевших.
СКАРЛАТИНА
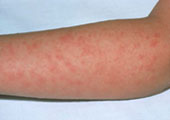
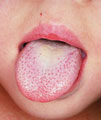

Скарлатина - это острое инфекционное заболевание, вызываемое стрептококком группы А. Чаще всего, болеют дети дошкольного и раннего школьного возраста. Дети первого года жизни крайне редко болеют скарлатиной, благодаря иммунитету, переданному мамой, и физиологической невосприимчивости грудных детей к токсину, который вырабатывает данный микроорганизм. Основной путь передачи инфекции - воздушно-капельный. Рост заболеваемости отмечается в то время, когда дети наиболее скучены (осень, зима, весна.) Это именно тот период, когда дети посещают детские сады и школы. Болеют чаще жители стран с холодным и умеренным климатом. В жарких странах данное заболевание встречается редко.
Больной заразен с самого начала болезни. В большинстве случаев скарлатина протекает в легкой форме. Большую опасность представляют собой больные со стертой формой, а также другими формами стрептококковой инфекции.
Симптомы скарлатины
Заболевание начинается остро, у ребёнка поднимается температура тела, ухудшается общее состояние, появляется головная боль. Ребенок жалуется на боль в горле при глотании. В первый день заболевания на коже появляется сыпь. Сыпь розовая мелкоточечная на общем красноватом фоне кожи. В основном сыпь располагается на лице, туловище, конечностях. Для скарлатины характерен внешний вид больного - на фоне ярко-алых щек бледный носогубный треугольник. На 4-5-й день болезни сыпь бледнеет и исчезает, сменяясь шелушением. Характерны изменения со стороны языка. Сначала он покрывается обильным белым налетом, но на 3-4-й день он очищается с кончика и краев языка, становясь малинового цвета. Ангина является постоянным признаком скарлатины. Ангина может быть катаральной, фолликулярной, лакунарной и некротической. Соответственно степени поражения зева вовлекаются в процесс и регионарные лимфатические узлы. С первых дней болезни они увеличиваются и становятся болезненными. Самочувствие улучшается обычно в течение 1-3 недель. Самые частые осложнения: воспаление лимфатических узлов, среднего уха, почек, мышц сердца, артрит, гломерулонефрит.
Лечение скарлатины
При возникновении первых симптомов, необходимо вызвать врача на дом. Обычно лечение проходит дома, если скарлатина протекает нетяжело, и за ним может быть обеспечен надлежащий уход. Госпитализируются дети только с тяжёлыми формами. Ребёнку назначается постельный режим на 5-6 дней, молочно-растительная пища в виде пюре, тёплое обильное питьё, антибиотики и витамины.
За ребёнком нужен соответствующий уход. Часто измеряёте ребёнку температуру тела, при возникновении каких-то новых симптомов сразу вызывайте врача (боли в ушах, суставах и т. д.). Если в доме есть другие дети, постарайтесь сделать всё возможное, чтобы избежать их заражения. Посуду больного ребёнка лучше мыть в 2% содовом растворе (примерно 1 столовая ложна на 1 литр воды). Пол в помещение с больным ребёнком также можно потирать содовым раствором более высокой концентрации. Другие дети заболевают скарлатиной только в том случае, если находятся в тесном контакте с больным ребёнком, здоровые дети к больному малышу не допускаются. Больной ребёнок обязательно изолируется на 22 дня.
Иммунитет. Раньше это заболевание протекало довольно тяжело, но в последнее время редко наблюдаются тяжёлые формы скарлатины. Иногда болезнь может протекать в скрытой форме. После перенесенного заболевания развивается стойкий специфический иммунитет.
КОКЛЮШ
Коклюш - это довольно опасное и тяжёлое заболевание. В настоящее время встречается редко благодаря тому, что есть прививка, которая защищает от коклюша. Прививка, которая даёт такую защиту, называется АКДС (адсорбированная коклюшно-дифтерийно-столбнячная). Человек восприимчив к коклюшу с первых дней жизни. Новорожденные дети так же болеют коклюшем, так как материнский иммунитет при этом заболевании роли не играет. Коклюш вызывают специфические бактерии.
Клинические симптомы
При этом заболевании поражаются дыхательные пути. Самый главный признак коклюша - это тяжёлый приступообразный кашель. Заболевание имеет очень высокую заразность т. к. передаётся воздушно-капельным путём. Инкубационный период длится в среднем 7 - 14 дней.
Выделяют четыре периода заболевания: катаральный (начальный), спазмотический (судорожный), разрешения (обратного развития) и реконвалесценции (выздоровления).
Катаральный период характеризуется постепенным, в течение 1 - 2 недель, началом. Появляется насморк, общее недомогание, повышается температура тела, появляется небольшой кашель. Продолжительность катарального периода 10-12 дней, после чего наступает период спазмолитического кашля. Кашель становится более навязчивым, появляются приступы кашля.
В разгар заболевания кашель может сопровождаться рвотой, иногда появляются кровоизлияния в склерах, и появляется язвочка на уздечке языка (из-за её постоянной травмы о зубы). В тяжёлых случаях развиваются периодические остановки дыхания. Тяжёлые приступы кашля могут быть от нескольких раз в сутки до нескольких десятков раз в сутки. Длительность периода составляет 3-4 недели, после чего типичные приступы сменяются простым, несудорожным кашлем - наступает период разрешения, который продолжается еще 2-3 недели.
Период выздоровления длится 2-6 месяцев. При заболевании респираторными заболеваниями возможно возобновление кашля. Сохраняется раздражительность, слабость. Очень тяжело заболевания протекает у грудных детей. Также возможно развитие осложнений: пневмонии, ложный круп, энцефалопатия, остановка дыхания, пупочная и паховая грыжа, выпадение прямой кишки. Течение заболевания может быть различным. Встречаются типичные и атипичные формы. Также коклюш может протекать в лёгкой, средней или тяжёлой степени тяжести. Тяжесть заболевания определяется частотой приступов кашля.
Лечение. Дети грудного возраста обязательно госпитализируются. Госпитализация детей старшего возраста происходит при средней и тяжелой степени заболевания. Остальные дети лечатся на дому, если есть возможность изоляции. Необходимо создать лечебно-охранительный режим. Часто проветривать помещение, пищу давать часто, но малыми порциями. Также возможно назначение антибиотиков. При сильных приступах кашля возможно назначение препаратов, разжижающих мокроту. Так же показаны физиотерапевтические процедуры, витаминотерапия.
Профилактика. Основной профилактикой коклюша является вакцинация. АКДС прививка проводится три раза в возрасте до 6 мес. Необходимо помнить, что, отказываясь от этой прививки, Вы подвергаете своего малыша большому риску.
Заболевшего ребёнка изолируют на 30 дней. На детей в возрасте до 7 лет, которые были в контакте, накладывается карантин на 14 дней со дня изоляции больного.
В ЗАКЛЮЧЕНИЕ.
Корь
Это очень заразное заболевание, к нему восприимчивы практически все без исключения. Единственные, кто может, не боятся кори, это новорожденные дети, так как у них еще есть иммунитет от мамы.
Инкубационный период кори продолжается в среднем от 8 до 10 дней, иногда его длина увеличивается до 17 дней.
В случае, если малышу провели профилактику и ввели гамма-глобулин, то инкубационный период достигает 21 день.
Первым симптомом кори считается повышение температуры тела до 38–39 градусов.
✔ Краснуха
Восприимчивость к краснухе высокая. Хотя и меньше, чем у кори. Источником болезни чаше всего служит сам человек. Инкубационный период краснухи составляет время от 11 до 21 дня. Однако чаще всего это 16 – 18 дней. Симптомом краснухи является красная сыпь, которая появляется по всему телу. Как правило, осложнений от краснухи, перенесенной в раннем детстве, не бывает.
✔ Вирусный паротит или свинка
Это заболевание не слишком заразное, но все же шанс есть. Заражение происходит посредством воздушно-капельного распространения инфекции. Инкубационный период составляет от 9 до 20 дней, очень редко доходит до 26 дней.
✔ Скарлатина
Заразиться этим инфекционным заболеванием можно, если находиться в одной комнате с больным, если вы контактировали с зараженными игрушками, книгами. Инкубационный период обычно короткий и составляет от 3 до 10 дней. Однако он может составлять и меньше - один день, или наоборот увеличиться до 12 дней.
✔ Ветряная оспа
Характерным признаком заболевания можно считать появление на коже пятнышек с жидкостью. Инкубационный период составляет от 10 до 21 дня, но в среднем 14 дней. Заболевание начинается остро с повышением температуры.
МИНИСТЕРСТВО ЗДРАВООХРАНЕНИЯ РОССИЙСКОЙ ФЕДЕРАЦИИ
ПРИКАЗ от 6 декабря 2021 г. N 1122н
ОБ УТВЕРЖДЕНИИ НАЦИОНАЛЬНОГО КАЛЕНДАРЯ ПРОФИЛАКТИЧЕСКИХ ПРИВИВОК, КАЛЕНДАРЯ ПРОФИЛАКТИЧЕСКИХ ПРИВИВОК ПО ЭПИДЕМИЧЕСКИМ ПОКАЗАНИЯМ И ПОРЯДКА ПРОВЕДЕНИЯ ПРОФИЛАКТИЧЕСКИХ ПРИВИВОК
ПОРЯДОК ПРОВЕДЕНИЯ ПРОФИЛАКТИЧЕСКИХ ПРИВИВОК
Профилактические прививки проводятся гражданам в медицинских организациях при наличии лицензии, предусматривающей выполнение работ(услуг) по Вакцинации (проведению профилактических прививок).
Профилактические прививки проводят медицинские работники, прошедшие обучение по вопросам применения иммунобиологических лекарственных препаратов для иммунопрофилактики, организации проведения вакцинации, техники проведения вакцинации, а также по вопросам оказания медицинской помощи в экстренной и неотложной формах.
Профилактические прививки проводятся с использованием иммунобиологических лекарственных препаратов для иммунопрофилактики, зарегистрированных в соответствии с законодательством Российской Федерации, согласно инструкциям по их применению.
Перед проведением профилактической прививки лицу, подлежащему вакцинации или ревакцинации, или его законному представителю разъясняется необходимость иммунопрофилактики инфекционных болезней, возможные поствакцинальные реакции и осложнения, а также последствия отказа от проведения профилактической прививки и оформляется информированное добровольное согласие на медицинское вмешательство в соответствии с требованиями статьи 20 Федерального закона от 21 ноября 2011 г. N 323-ФЗ "Об основах охраны здоровья граждан в Российской Федерации»
Гришун Ю.А.,
кандидат медицинских наук,
доцент, кафедра АФК
ДЕТСКИЕ ИНФЕКЦИОННЫЕ БОЛЕЗНИ. КОРЬ, КРАСНУХА, ПАРОТИТ, КОКЛЮШ, ВЕТРЯНАЯ ОСПА, СКАРЛАТИНА
ПРИКАЗ от 6 декабря 2021 г. N 1122н
ОБ УТВЕРЖДЕНИИ НАЦИОНАЛЬНОГО КАЛЕНДАРЯ ПРОФИЛАКТИЧЕСКИХ ПРИВИВОК
ЗАДАНИЯ ПОСЛЕ ИЗУЧЕНИЯ ЛЕКЦИОННОГО МАТЕРИАЛА
1. Дайте ответы на вопросы:
Какие заболевания относят к детским инфекционным болезням. Перечислите их.
Что понимают под «инкубационным периодом» заболевания.
Какие основные признаки детских инфекционных болезней Вы знаете?
Путь передачи кори? Сколько периодов различают в клинической картине. Перечислите их. До какого возраста дети имеют врожденный иммунитет к кори?
Какой путь передачи краснухи. Какой инкубационный период при данном заболевании?
В течение какого периода заразен ребенок с эпидемическим паротитом? Какие названия данного заболевания Вы еще знаете? Общая продолжительность карантина при эпидемическом паротите?
Кто является источником заражения при ветряной оспе. Путь передачи инфекции?
Назовите возбудителя скарлатины. Почему дети первого года жизни редко болеют данным заболеванием.
Назовите самый главный признак коклюша.
2. Заполните таблицу по образцу для каждого заболевания
| № п/п | Название | Клинические проявления: начало заболевания, инкубационный период, основные признаки | Характер сыпи (при наличии) | Профилактические мероприятия |
| 1 | Корь | Острое начало, инкубационный период 8-10 дней....... | На 4-5 день заболевания у больного ребенка появляется сыпь. Характерна этапность появления. Сыпь пятнистая, разных размеров, склонна к слиянию. В начале сыпь появляется на лице, шее и верхней части груди. На 6 день заболевания сыпь распространяется на руки и туловище. На 7 день ……. |
|
| 2 | Краснуха |
|
|
|
| 3 | Эпидемический паротит | Острое начало, поднимается температура тела, появляется слабость, общее недомогание, также постепенно увеличивается околоушная слюнная железа. При глотании ребенок может ощущать боль…. |
|
|
| 4 | Скарлатина | Заболевание начинается остро, у ребёнка поднимается температура тела, ухудшается общее состояние, появляется головная боль… |
|
|
| 5 | Ветряная оспа |
|
|
|
| 6 | Коклюш |
|
| вакцинация. АКДС прививка проводится три раза в возрасте до 6 мес. Заболевшего ребёнка изолируют на 30 дней. На детей в возрасте до 7 лет, которые были в контакте, накладывается карантин на 14 дней со дня изоляции больного. |

Гришун Ю.А., кандидат медицинских наук доцент Лекция: Детские инфекционные болезни























