

СДЕЛАЙТЕ СВОИ УРОКИ ЕЩЁ ЭФФЕКТИВНЕЕ, А ЖИЗНЬ СВОБОДНЕЕ
Благодаря готовым учебным материалам для работы в классе и дистанционно
Скидки до 50 % на комплекты
только до
Готовые ключевые этапы урока всегда будут у вас под рукой
Организационный момент
Проверка знаний
Объяснение материала
Закрепление изученного
Итоги урока

Интенсивная терапия ОСН и ОДН
Разработка практического занятия по реаниматологии с применением интерактивных методов обучения
Просмотр содержимого документа
«Интенсивная терапия ОСН и ОДН»
Департамент образования Ямало-Ненецкого автономного округа
Государственное профессиональное образовательное учреждение
Ямало-Ненецкого автономного округа
«Надымский профессиональный колледж»
МЕТОДИЧЕСКАЯ РАЗРАБОТКА ЗАНЯТИЯ
МДК.03.01 ОСНОВЫ РЕАНИМАТОЛОГИИ
ИНТЕНСИВНАЯ ТЕРАПИЯ ОСТРОЙ СЕРДЕЧНОЙ НЕДОСТАТОЧНОСТИ
ИНТЕНСИВНАЯ ТЕРАПИЯ ОСТРОЙ СОСУДИСТОЙ НЕДОСТАТОЧНОСТИ
Специальность 34.02.01 «Сестринское дело»
курс: IV
группа: СД-18
Уровень: базовый
Одобрено на заседании
УМО преподавателей
здравоохранения и
медицинских наук
Протокол №____
«____» ___________ 2022 г.
г. Надым, 2022 г.
ПОЯСНИТЕЛЬНАЯ ЗАПИСКА
Актуальность темы
Ни для кого не секрет, что сердечно-сосудистые болезни занимают первое место в мире по уровню заболеваемости и смертности. Приведем лишь некоторые известные факты:
Сердечно-сосудистые заболевания (ССЗ) являются основной причиной смерти во всем мире: ни по какой другой причине ежегодно не умирает столько людей, сколько от ССЗ.
По оценкам, в 2016 году от ССЗ умерло 17,9 миллиона человек, что составило 31% всех случаев смерти в мире. 85% этих смертей произошло в результате сердечного приступа и инсульта.
Более 75% случаев смерти от ССЗ происходят в странах с низким и средним уровнем дохода.
Из 17 миллионов случаев смерти от неинфекционных заболеваний в возрасте до 70 лет 82% случаев приходятся на страны с низким и средним уровнем дохода, а причиной 37% являются ССЗ.
Большинство сердечно-сосудистых заболеваний можно предотвратить путем принятия мер в отношении таких факторов риска, таких как употребление табака, нездоровое питание и ожирение, отсутствие физической активности и вредное употребления алкоголя, с помощью стратегий, охватывающих все население.
Люди, страдающие ССЗ или подвергающиеся высокому риску таких заболеваний (в связи с наличием одного или нескольких факторов риска, таких как повышенное кровяное давление, диабет, гиперлипидемия, или уже развившегося заболевания), нуждаются в раннем выявлении и оказании помощи путем консультирования и, при необходимости, приема лекарственных средств.
Учитывая все, сказанное выше, можно констатировать, что данная проблема является весьма актуальной темой современной медицины.
В Концепции модернизации российского образования обозначено, что новое качество образования – это «ориентация образования не только на усвоение обучающимся определенной суммы знаний, но и на развитие его личности, его познавательных и созидательных способностей», что влечет за собой пересмотр содержания, форм, методов и средств обучения.
Один из путей оптимизации отечественной системы образования состоит в актуализации традиционных, адаптации известных, открытии инновационных технологий обучения.
Одной из актуальных проблем педагогики была и остается проблема активизации познавательной деятельности обучающихся. Интерактивное обучение изменяет привычные, транслирующие, передающие формы на диалоговые, основанные на взаимопонимании и взаимодействии, что создает условия для повышения уровня познавательной активности школьников.
Последние лет десять катастрофически падает интерес к чтению художественной литературы, а отсюда и скудный словарный запас. Перед современным преподавателем встали задачи: как удержать интерес учащихся, как повысить качество знаний? Ответ на данный вопрос содержится в методике преподавания, используя инновационные методы и технологии работы. Среди студентов интерактивные методы обучения на занятиях является наиболее востребованными.
Термины «интерактивные методы», «интерактивное обучение» пришли к нам из английского языка («interactive»: «inter»- означает «между», «меж»; «active» от «act» - действовать, действие). Таким образом, термин «интерактивные методы» можно перевести как «методы, позволяющие учащимся взаимодействовать между собой», а термин «интерактивное обучение» - обучение, построенное на взаимодействии.
Главная же идея обучения в сотрудничестве – учиться вместе, а не просто выполнять что-то вместе! Это делает процесс изучения предмета интересным, формирует и развивает у учащихся мотивированный интерес к предмету.
Теоретические подходы к интерактивному обучению привлекали многих ученых. Их интересовала как психологическая сторона проблемы – вопросы активности человека, активизации его учебно-познавательной деятельности, которой посвятили свои исследования Б.Г. Ананьев, Л.С. Выготский, Д. Дьюи, А.Н. Леонтьев. Так и педагогическая, - направленная на поиск наиболее эффективных форм и методов обучения, освещенная в работах таких педагогов, как Я.А. Коменский, А.С. Макаренко, В.А. Сухомлинский и другие. Становление и развитие интерактивных форм обучения шло в основном через педагогическую практику по пути совместного использования групповой динамики, формирования социальных и поведенческих навыков в сочетании с широким применением имитационных игр. Благодаря распространению игровых форм интерактивное обучение становится актуальным в 1990-е годы. Заметный толчок к расширению дидактического использования форм интерактивного обучения, положили исследования и разработки деловых и имитационных игр таких специалистов, как Н.П. Аникеев, И.Г. Абрамова, Л.Г. Борисова, А.А. Вербицкий, В.Я. Платов, А.М. Смолкин и многие другие.
Используемые методы интерактивного обучения направлены на усиление роли активности учащихся. В настоящее время существует противоречие между потребностью общества в социально активной, творческой, самостоятельной личности и реальным состоянием учебного процесса в отечественной школе. Поэтому применение интерактивного метода обучения в школе является сегодня очень актуальным. Хотя мнения педагогов на интерактивные уроки расходятся: одни видят в них прогресс педагогической мысли, правильный шаг в направлении демократизации школы, а другие, наоборот, считают такие уроки опасным нарушением педагогических принципов, вынужденным отступлением педагогов под напором обленившихся учеников, не желающих и не умеющих серьезно трудиться. Но, все большинство педагогов пришли к выводу, что применение интерактивных форм урока обогащает не только ученика, но и преподавателя, расширяет его методический инструментарий, стимулирует поиск, инициативу, заставляет его идти в ногу со временем.
Методическая разработка на тему: «Интенсивная терапия острой сердечной недостаточности. Интенсивная терапия острой сосудистой недостаточности» ПМ 03 Оказание доврачебной медицинской помощи при неотложных и экстремальных состояниях МДК.03.01 Основы реаниматологии составлена в соответствии с требованиями ФГОС СПО нового поколения и соответствует минимуму содержания и уровню подготовки выпускника по специальности 34.02.01 Сестринское дело.
Методическая разработка содержит задание для контроля исходного уровня знаний, материалы для объяснения темы для преподавателя, алгоритмы практических манипуляций, интерактивные задания, задания для самостоятельной работы обучающихся и закрепления изученного материала. Даны критерии оценок, которые позволяют максимально контролировать уровень освоения полученных знаний.
Для студентов в разработке предусмотрены тестовые задания, ситуационные задачи по теме, алгоритмы проведения практических манипуляций.
МЕТОДИЧЕСКИЙ БЛОК
Технологическая карта учебного занятия по МДК.03.01 Основы реаниматологии
в соответствии с ФГОС СПО
| Автор-разработчик | Самохвалов И.И. | ||||||
| Специальность | 34.02.01 Сестринское дело | ||||||
| Учебный цикл | ПМ.00. Профессиональные модули | ||||||
| ПМ | ПМ 03 Оказание доврачебной медицинской помощи при неотложных и экстремальных состояниях | ||||||
| УД/МДК | МДК.03.01 Основы реаниматологии | ||||||
| Междисциплинарные связи | Обеспечивающие: МДК.01.01 Здоровый человек и его окружение МДК.01.02 Основы профилактики МДК.01.03 Сестринское дело в системе первичной медико-санитарной помощи населению МДК.02.01.1 Сестринский уход в терапии Обеспечиваемые: МДК.03.01 Основы реаниматологии МДК.03.02 Медицина катастроф | ||||||
| Цели учебного занятия | Обучающие | Развивающие | Воспитательные | ||||
| способствовать формированию и закреплению теоретических знаний по кардиологии на практике, оказать помощь студентам в усвоении на практическом занятии клинических симптомов различных неотложных состояний у кардиологических больных; совершенствовать навыки студентов в отработке приемов диагностики неотложных кардиологических состояний (сборе анамнеза, проведении объективного обследования); овладеть методикой анализа и интерпретации данных субъективного и объективного обследования пациента; разобрать принципы оказания неотложной помощи при сердечно-сосудистых заболеваниях; обучить навыкам проведения сердечно-легочной реанимации в соответствии с алгоритмом; познакомить с признаками клинической и биологической смерти, критериями эффективности и прекращения проводимых реанимационных мероприятий; закрепить полученные знания по неотложной кардиологии. | - развивать медицинское мышление, стремление к достижению поставленных целей, умение работать с книгой - способствовать развитию умения сравнивать, обобщать, анализировать, использовать графический материал; - способствовать развитию логического мышления. - способствовать развитию умения работать в команде. | - воспитание чувства ответственности к выбранной профессии, чувства доброжелательности по отношению к людям; - содействование в ходе занятия формированию основных принципов культуры поведения; - воспитание культуры общения с учетом требований медицинской этики и деонтологии; - воспитание потребности в практическом использовании полученных медицинских знаний; - стремиться к воспитанию чувства взаимопомощи, взаимовыручки, умения работать в коллективе | |||||
| Формируемые компетенции | Общие компетенции | Профессиональные компетенции | |||||
| ОК 1 | Понимать сущность и социальную значимость будущей профессии, проявлять к ней устойчивый интерес. | ПК 3.1 | Оказывать доврачебную помощь при неотложных состояниях и травмах | ||||
| ОК 2 | Организовывать собственную деятельность, выбирать типовые методы и способы выполнения профессиональных задач, оценивать их эффективность и качество. | ПК 3.2 | Участвовать в оказании медицинской помощи при чрезвычайных ситуациях. | ||||
| ОК 3 | Принимать решения в стандартных и нестандартных ситуациях и нести за них ответственность. | ПК 3.3 | Взаимодействовать с членами профессиональной бригады и добровольными помощниками в условиях чрезвычайных ситуаций. | ||||
| ОК 4 | Осуществлять поиск и использование информации, необходимой для эффективного выполнения профессиональных задач, профессионального и личностного развития. | | | ||||
| ОК 5 | Использовать информационно-коммуникационные технологии в профессиональной деятельности. | | | ||||
| ОК 6 | Работать в коллективе и команде, эффективно общаться с коллегами, руководством, потребителями. | | | ||||
| ОК 7 | Брать на себя ответственность за работу подчиненных членов команды и результат выполнения заданий. | | | ||||
| ОК 8 | Самостоятельно определять задачи профессионального и личностного развития, заниматься самообразованием, планировать повышение квалификации. | | | ||||
| ОК 9 | Ориентироваться в условиях частой смены технологий в профессиональной деятельности. | | | ||||
| ОК 10 | Бережно относиться к историческому наследию и культурным традициям народа, уважать социальные, культурные и религиозные различия. | | | ||||
| ОК 11 | Быть готовым брать на себя нравственные обязательства по отношению к природе, обществу и человеку. | |
| ||||
| ОК 12 | Организовывать рабочее место с соблюдением требований охраны труда, производственной санитарии, инфекционной и противопожарной безопасности. | |
| ||||
| ОК 13 | Вести здоровый образ жизни, заниматься физической культурой и спортом для укрепления здоровья, достижения жизненных и профессиональных целей. | |
| ||||
| Требования к результатам освоения МДК (в соответствии с ФГОС, рабочей программой) | Умения для освоения | Знания для усвоения | |||||
| Иметь практический опыт: | Знать: | ||||||
| ПО 1 | осуществления ухода за пациентами при различных заболеваниях и состояниях; | З 1 | причины, клинические проявления, возможные осложнения, методы диагностики проблем пациента организацию и оказание сестринской помощи | ||||
| ПО 2 | проведения реабилитационных мероприятий в отношении пациентов с различной патологией | З 2 | пути введения лекарственных препаратов | ||||
| ПО 3 | оказания доврачебной помощи при неотложных состояниях | З 3 | правила использования аппаратуры, оборудования, изделий медицинского назначения | ||||
| Уметь: | З 4 | причины, стадии и клинические проявления терминальных состояний | |||||
| У 1 | подготовить пациента к лечебно-диагностическим вмешательствам | З 5 | алгоритмы оказания медицинской помощи при неотложных состояниях | ||||
| У 2 | провести предварительный медицинский осмотр перед прививками | Иметь представление: | |||||
| У 3 | зафиксировать показания соответствующих учетных медицинских документах | З 6 | о функциональных методах исследования сердечно-сосудистой, нервной и дыхательной систем | ||||
| У 4 | подготовить МИБП к введению в организм пациента, в соответствии с инструкцией по применению препарата | З 7 | о важности непрерывного проведения СЛМР | ||||
| У 5 | зарегистрировать сведения о выполненных профилактических прививках в учетных формах | |
| ||||
| У 6 | провести сбор, временное хранение, транспортирование медицинских отходов, образующихся при иммунизации в соответствии с установленными требованиями. | |
| ||||
| У 7 | осуществить сестринский уход за пациентом при вакцинации; | |
| ||||
| У 8 | осуществить реабилитационные мероприятия в пределах своих полномочий в условиях первичной медико-санитарной помощи или стационара; | |
| ||||
| У 9 | проконсультировать пациента и его окружение при проведении вакцинации; | | | ||||
| У 10 | осуществить фармакотерапию по назначению врача; | | | ||||
| У 11 | проводить мероприятия по сохранению и улучшению качества жизни пациента | |
| ||||
| Наименование и № раздела | Раздел 1. Оказание доврачебной медицинской помощи при неотложных и экстремальных состояниях | кол-во часов | |||||
| 30 часов | |||||||
| Наименование и № темы | Тема 1.2 Интенсивная терапия острой сердечной недостаточности. Интенсивная терапия острой сосудистой недостаточности | 2 часа | |||||
| Тип учебного занятия | Учебное занятие по приобретению и систематизации новых знаний, умений и способов деятельности | ||||||
| Вид занятия | Практическое занятие | ||||||
| Место проведения учебного занятия | Каб. №503 | ||||||
| Формы организации учебного занятия | Групповая, фронтальная, индивидуальная с использованием интерактивных технологий | ||||||
| Ресурсы учебного занятия | Материально-технические | Дидактические | Информационные | ||||
| - посадочные места по количеству студентов; - рабочее место преподавателя; - экранно-звуковые пособия; - информационно-коммуникативные средства; - раздаточный материал; - фантом для проведения СЛМР. | Методическая разработка занятия «Интенсивная терапия острой сердечной недостаточности. Интенсивная терапия острой сосудистой недостаточности». Нормативно-правовая база: Рекомендации по артериальной гипертензии Европейского общества кардиологов (ЕОК, ESC) и Европейского общества по артериальной гипертензии (ЕОАГ, ESH), 2018 г. Клинические рекомендации Министерства здравоохранения РФ «Артериальная гипертензия у взрослых», 2020 г. Клинические рекомендации Министерства здравоохранения РФ «Острый инфаркт миокарда с подъемом сегмента ST кардиограммы», 2020 г. Клинические рекомендации Министерства здравоохранения РФ «Клинические рекомендации (протокол) по оказанию скорой медицинской помощи при кардиогенном шоке», 2020 г.International Liaison Committee on Resuscitation «Рекомендации по сердечно-лёгочной реанимации и неотложной кардио-васкулярной помощи», 2021 г. American Heart Association «Рекомендации по сердечно-легочной реанимации (СЛР) и неотложной помощи при сердечно-сосудистых заболеваниях (ECC)», 2020 г. Клинические рекомендации Общероссийской общественной организации «Федерация анестезиологов и реаниматологов», 2017 г. Материалы для проведения интерактивных методов обучения: проблемная ситуационная задача, изложенная методом «Кейс», материалы к технологиям «Fishbone», «Мозговой штурм», «Равный-равному», «Корзина идей», «Лестница ранжирования», «Ловля ошибок», пленки ЭКГ, алгоритмы практических навыков, листы оценивания. Материалы для проведения закрепления полученных знаний: проблемные ситуационные задачи | Здоровый человек и его окружение [Текст] : учебник / В.Р. Кучма, О.В. Сивочалова ; Московский государственный медицинский университет им. И. М. Сеченова, 1. - 5-е изд., испр. и доп. - Москва : ГЭОТАР-Медиа , 2020. - 558 с. : ил. Лычев В.Г., Карманов В.К. Сестринское дело в терапии с курсом первичной медицинской помощи Руководство по проведению практических занятий Учебно-методическое пособие для студентов медицинских колледжей. 3-е изд. перераб. и доп. – М.: ФОРУМ : ИНФРА-М, 2016. – 282 с. Лычев, В. Г. Тактика медицинской сестры при неотложных заболеваниях и состояниях [Текст] : учеб. пособие / В.Г. Лычев, В.М. Савельев, В.К. Карманов. - 2-е изд. - М. : ФОРУМ : ИНФРА-М, 2016. - 352 с. : ил. Сумин, С.А. Основы реаниматологии / С.А. Сумин, Т. В. Окунская - Москва : ГЭОТАР-Медиа, 2016. - 768 с. Ремизов И.В. Основы реаниматологии для медицинских сестер : учебник / И.В. Ремизов. — Ростов н/Д : Феникс, 2018. — 318 с. : ил. Обуховец Т.П. Основы сестринского дела: практикум [Текст] : учеб. пособие / Т. П. Обуховец ; под ред. Б.В. Кабарухина. – 14-е изд., стер. - Ростов н/Д : Феникс, 2017 – 603 с. Министерство здравоохранения РФ (http/www. www.rosminzdrav.ru) Центральный НИИ организации и информатизации здравоохранения ((http/www.mednet.ru) Med-edu.ru www.mirvracha.ru www.evrika.ru www.pharm-med.ru www.antibiotic.ru www.medkrug.ru www.medico.ru www.pharmindex.ru www.medvestnik.ru www.med-pravo.ru www.mosgorzdrav.ru www.evrika.ru www.zdrav.ru | |||||
| Формы и методы контроля, оценки результата изучения темы учебного занятия | Текущий контроль умения высказываться по данной теме изучения в монологической и диалогической форме, тестовый контроль, контроль практических умений и решения ситуационных задач. | ||||||
| Задание для внеаудиторной самостоятельной работы | Алгоритм исследования пульса. Алгоритм измерения артериального давления Алгоритм регистрации ЭКГ. Алгоритм анализа ЭКГ. Алгоритм оказания неотложной помощи при гипертонических кризах. Алгоритм оказания неотложной помощи при приступе стенокардии. Алгоритм оказания неотложной помощи при инфаркте миокарда. Алгоритм оказания неотложной помощи при кардиогенном шоке. Алгоритм оказания неотложной помощи при наступлении клинической смерти. Состав противошоковой укладки. Состав укладки для оказания неотложной помощи при гипертонических кризах. | ||||||
Этапы и хронология учебного занятия
| Этапы | Время | Содержание | Методические указания | Признаки решения дидактических задач | |
| Деятельность преподавателя | Деятельность обучающегося | ||||
| Подготовительный (организационный) | 2 мин | 1. Приветствие студентов, сообщение темы УЗ; постановка целей и задач УЗ (организация беседы, помогающей студентам сформулировать цели занятия). | Приветствие преподавателя, сообщение об отсутствующих на занятии; студенты самостоятельно выводят цель и задачи УЗ, пытаясь ответить на заданные преподавателем вопросы. | Формирование мотивации деятельности в виде эвристической беседы. Форма организации деятельности – фронтальная | Сформулирова-ны цели и задачи урока |
| Проверка домашнего задания | 20 мин | 2. Актуализация знаний (повторение материала); отработка ранее изученной терминологии, проверка полученных ранее знаний и знаний материала занятия. | Студенты решают тестовые задания по теме занятия с последующей взаимопроверкой, заполняют «слепой конспект» терминологического диктанта | Применяется прием решения тестовых заданий, модифицированный метод «слепого конспекта», закрепление материала, устная рефлексия. Форма организации деятельности – индивидуальная и фронтальная | Проверено знание медицинской терминологии и фактологии по теме занятия |
| Актуализация материала занятия | 5 мин | 3. Этап подготовки к решению задачи. Формулировка особенностей решения задачи методом «кейс». Делегирование кандидатов в члены жюри. Деление группы на подгруппы. | Студенты по необходимости задают вопросы с целью уточнения ситуации и получения дополнительной информации. Делегируют кандидатов в члены жюри. | Применяется метод словесного обсуждения изучаемого материала. Форма организации деятельности – фронтальная | Дополнительная информация получена |
| Изучение и закрепление материала занятия | 30 мин | 4. Анализ ситуации. Решение проблемы (задачи) | Студенты делятся на подгруппы. Студенты анализируют проблемную ситуационную задачу, подаваемую в виде отдельных блоков, выявляют проблему, вырабатывают, оценивают и выбирают оптимальное решение, пользуются учебной и справочной литературой, определяют представителей, которые озвучат решение каждого блока задачи и покажут практические навыки. | Используется метод «Кейс» с применением интерактивных технологий «Fishbone», «Мозговой штурм», «Равный-равному», «Корзина идей», «Микрофон». Форма организации деятельности – групповая, «малыми группами». | Поиск решения проблемы (задачи), высказывания, студентов в соответствии с целевой установкой |
| Контроль изученного материала | 15 мин | 5. Этап презентации решений по задаче и демонстрации практических навыков. | Студенты представляют решение «кейса» задачи от каждой подгруппы, объясняют свой выбор, ход решения, демонстрируют практические навыки. | Используется метод «Кейс» с применением интерактивных технологий «Ловля ошибок», «Лестница ранжирования» и метод практического тренинга. Форма организации деятельности – групповая, «малыми группами» | Оценка правильности представленного решения задачи |
| Подведение итогов. Рефлексия | 5 мин | 6. Подводя итоги УЗ, преподаватель задает студентам следующие вопросы: Было ли сложно решать задачи интерактивными методами? Какие остались вопросы? Как вам это пригодится в будущей профессиональной деятельности? Сообщение домашнего задания. Выставление оценок в соответствии с листом критериев оценки в группе. | Студенты участвуют в общей дискуссии, формулируют конечный результат своей работы на занятии, определяют, чье решение было оптимальным, отвечают на вопросы, прослушивают варианты наиболее оптимального решения задач записывают домашнее задание. Проводится собственная оценка результатов УЗ в целом и своей учебной деятельности в частности. | Формирование умений студентов организовывать собственную деятельность, определять методы и способы выполнения практических задач, оценивать их эффективность и качество. Форма организации деятельности – фронтальная, индивидуальная | Выставление оценок Запись домашнего задания |
| 3 мин | |||||
Технологическая карта с дидактической структурой занятия
| Дидактическая структура урока | Деятельность преподавателя | Деятельность студентов | Задания/достижения планируемых результатов | Планируемые результаты | |
| Предметные | УУД | ||||
| Подготовительный (организационный) | 1. Приветствие студентов, сообщение темы УЗ; постановка целей и задач УЗ (организация беседы, помогающей студентам сформулировать цели занятия). | Приветствие преподавателя, сообщение об отсутствующих на занятии; студенты самостоятельно выводят цель и задачи УЗ, пытаясь ответить на заданные преподавателем вопросы. | Слушать, участвовать в беседе, формулировать тему и цели урока | Строить речевые высказывания, уметь слушать и слышать собеседника | Организовывать себя на предстоящую работу, определять цели и задачи занятия |
| Проверка домашнего задания | 2. Актуализация знаний (повторение материала); отработка ранее изученной терминологии, проверка полученных ранее знаний. | Студенты решают тестовые задания по теме занятия, заполняют «слепой конспект» терминологического диктанта | Ответить на поставленные вопросы, решить представленные тесты, заполнить «слепой конспект» терминологического диктанта | Использовать полученные ранее знания | Уметь слушать в соответствии с целевой установкой, понимать и выполнять задания, оценивать, вносить коррективы |
| Актуализация материала занятия | 3. Этап подготовки к решению задачи. Формулировка особенностей решения задачи методом «кейс». Делегирование кандидатов в члены жюри. Деление группы на подгруппы. | Студенты по необходимости задают вопросы с целью уточнения ситуации и получения дополнительной информации. Делегируют кандидатов в члены жюри. | Сформулировать и задать вопросы, уточняющие ситуацию | Использовать полученные ранее знания для формулировки проблемы | Планировать свои действия в соответствии с поставленной задачей |
| Изучение и закрепление материала занятия | 4. Анализ ситуации. Решение проблемы (задачи) | Студенты делятся на подгруппы. Студенты анализируют проблемную ситуационную задачу, подаваемую в виде отдельных блоков, выявляют проблему, вырабатывают, оценивают и выбирают оптимальное решение, пользуются учебной и справочной литературой, определяют представителей, которые озвучат решение каждого блока задачи и покажут практические навыки. | Выслушать одногруппников, задать вопросы, сформулировать решение проблемы | Строить монологическое и диалогическое высказывания, используя ранее изученную медицинскую терминологию, речевые средства, уметь организовать работу в группе | Уметь слушать и высказываться в соответствии с целевой установкой. |
| Контроль изученного материала | 5. Этап презентации решений по задаче и демонстрации практических навыков. | Студенты представляют решение «кейса» задачи от каждой группы, объясняют свой выбор, ход решения, демонстрируют практические навыки. | Оценить правильность решения задачи и правильность выполнения манипуляции | Уметь участвовать в беседе по обсуждению решения задания, уметь организовать работу в группе | Уметь самостоятельно анализировать и оценивать правильность выполнения задания |
| Подведение итогов. Рефлексия | 6. Подводя итоги УЗ, преподаватель задает студентам следующие вопросы: Было ли сложно решать задачи интерактивными методами? Какие остались вопросы? Как вам это пригодится в будущей профессиональной деятельности? Сообщение домашнего задания. Выставление оценок в соответствии с листом критериев оценки в группе. | Студенты участвуют в общей дискуссии, формулируют конечный результат своей работы на занятии, определяют, чье решение было оптимальным, отвечают на вопросы, прослушивают варианты наиболее оптимального решения задач записывают домашнее задание. Проводится собственная оценка результатов УЗ в целом и своей учебной деятельности в частности. | Высказывать свое мнение, аргументировать свою точку зрения | Обобщать, оценивать результаты на достигнутом уровне | Осуществлять познавательную рефлексию в отношении действий по решению учебных и познавательных задач. |
Технологическая карта с методической структурой занятия
| Дидактическая структура урока | Методическая структура урока | |||||
| Методы и технологии обучения | Форма деятельности | Методические приемы и их содержание | Средства обучения | Способы организации деятельности | Признаки решения дидактических задач | |
| Организационный момент | Наглядные, коммуникативные (эвристическая беседа) | фронтальная | Формирование мотивации деятельности, беседа с опорой на слайды | Методическая разработка занятия, презентация к занятию | Беседа преподавателя с группой студентов | Сформулированы цели и задачи занятия |
| Актуализация знаний | Наглядные, коммуникативные с применением технологий работы в парах, «равный-равному», «слепой конспект» | индивидуальная и фронтальная, работа в парах | Применяется прием решения тестовых заданий, модифицирован-ный метод «слепого конспекта», закрепление материала в форме взаимоконтроля, устная рефлексия | Экран, слайды, тесты, «слепой конспект» терминологического диктанта | Студенты вставляют определения терминов в «слепой конспект», оценивают верность или неверность решения тестов. | Проверено знание медицинской терминологии и фактологии по теме занятия |
| Актуализация материала занятия | Частично-поисковый, «кейс» | групповая в подгруппах | Монологическая речь преподавателя – формулировка проблемы. Работа в группе, активное обсуждение проблемы | Экран, слайды. Проблемная задача к занятию, практические навыки к задаче | Студенты по необходимости задают вопросы с целью уточнения и получения дополнительной информации | Дополнительная информация получена |
| Изучение и закрепление материала занятия | Проектный, «кейс», «fishbone», «мозговой штурм», «равный-равному», «корзина идей», «микрофон» | групповая в подгруппах | Монологическая речь преподавателя – формулировка проблемы методом «кейс». Работа в подгруппах, активное обсуждение проблемы | Экран, слайды. Проблемная задача к занятию, практические навыки к задаче, раздаточный материал | Студенты выявляют проблему, вырабатывают, оценивают и выбирают оптимальное решение, пользуются учебной и справочной литературой, готовятся к презентации, определяют представителей, которые озвучат конечный результат. | Поиск решения проблемы (задачи), высказывания, студентов в соответствии с целевой установкой |
| Контроль изученного материала | Проектный, «ловля ошибок», «лестница ранжирования», практический тренинг | групповая в подгруппах | Работа в подгруппах, активное обсуждение проблемы | Экран, слайды. Проблемная задача к занятию, практические навыки к задаче, раздаточный материал, фантом для проведения СЛМР | Студенты выявляют проблему, вырабатывают, оценивают и выбирают оптимальное решение, пользуются учебной и справочной литературой, готовятся к презентации, определяют представителей, которые озвучат и покажут конечный результат. Студенты представляют решение задания от каждой подгруппы, объясняют свой выбор, ход решения и выполнения практической манипуляции. | Поиск решения проблемы, высказывания, студентов в соответствии с целевой установкой |
| Подведение итогов. Рефлексия | Коммуникативный | индивидуальная, групповая | Беседа, обсуждение | Оценка своей деятельности и деятельности речевых партнеров на основе выполненных заданий | Студенты участвуют в общей дискуссии, формулируют конечный результат своей работы на занятии, определяют, чье решение было оптимальным, отвечают на вопросы, прослушивают варианты наиболее оптимального решения задания. Проводится собственная оценка результатов УЗ в целом и своей учебной деятельности в частности. | Оценка правильности представленного решения задачи |
| Домашнее задание | Словесные | фронтальная, индивидуальная | Объяснение | Слайды | Студенты прослушивают домашнее задание, задают вопросы с целью уточнения и получения дополнительной информации, записывают домашнее задание | Запись домашнего задания |
ТЕОРЕТИЧЕСКИЙ БЛОК
Сердечно-сосудистые заболевания являются основной причиной смерти во всем мире. По данным ВОЗ, к 2030 г. около 23,6 миллионов человек умрет от сердечно-сосудистых заболеваний, главным образом, от болезней сердца и инсульта, которые по прогнозам останутся единственными основными причинами смерти.
В России, как и во всем мире, в течение последних пятнадцати лет отмечается рост числа болезней системы кровообращения, которые традиционно занимают первое место в структуре смертности, инвалидности и трудовых потерь населения.
Неотложные состояния — совокупность симптомов (клинических признаков), требующих оказания неотложной первой медицинской помощи либо госпитализации пострадавшего или пациента.
К неотложным кардиологическим состояниям относятся состояния, обусловленные сердечно-сосудистыми заболеваниями, приводящие к острому нарушению кровообращения. Особенность неотложных кардиологических состояний заключается в том, что они встречаются часто, могут возникать внезапно, развиваться стремительно, протекать тяжело и непосредственно угрожать жизни больного.
При большинстве неотложных кардиологических состояний определяющее значение имеет фактор времени. Своевременная правильная диагностика, адекватная программа лечения позволят предотвратить неблагоприятные исходы в течении заболеваний сердечно-сосудистой системы.
ГИПЕРТОНИЧЕСКИЕ КРИЗЫ
Гипертонический криз (ГК) — это остро возникшее значительное повышение артериального давления (АД), сопровождающееся появлением или усугублением имеющейся церебральной, кардиальной или невротической симптоматики и требующее немедленного контролируемого его снижения с целью предупреждения или ограничения поражения органов-мишеней. Прямой зависимости между уровнем повышения АД и степенью выраженности симптоматики криза не наблюдается. ГК может возникнуть уже при АД 160/95 мм рт. ст., но чаще развивается при повышении систолического АД (САД) до 190-270 мм рт. ст., диастолического АД (ДАД) до 120-160 мм рт. ст.
ГК является одной из наиболее распространенных причин вызова скорой медицинской помощи, он может развиться у нелеченных больных с артериальной гипертензией, при резком прекращении антигипертензивной терапии, может быть первым проявлением эссенциальной или симптоматической артериальной гипертензии.
Провоцировать развитие ГК могут эмоциональные стрессы, физические перегрузки, метеорологические факторы.
Существует большое количество классификаций ГК, учитывающих клинические особенности течения и варианты нарушения гемодинамики. В практической деятельности используется деление ГК на два типа (порядка): ГК I и II порядка.
ГК I порядка связан с выбросом адреналина, сопровождается нарушением центральной гемодинамики по гиперкинетическому типу с нейровегетативным синдромом. ГК I порядка длится от нескольких минут до нескольких часов. Повышается преимущественно САД до 200-220 мм рт. ст., что сопровождается резкой головной болью, головокружением, сердцебиением. Больные беспокойны, возбуждены, они ощущают дрожь во всем теле, испытывают чувство тревоги. На коже лица и груди выступают красные пятна. ГК I типа часто заканчивается обильным мочеиспусканием (полиурией).
ГК II порядка вызван выбросом норадреналина, протекает с нарушением центральной гемодинамики по гипокинетическому типу и с признаками энцефалопатического и/или кардиального синдромов. ГК II порядка развивается постепенно: вначале повышается преимущественно ДАД до 140-160 мм рт. ст., затем нарастает головная боль, появляются вялость, сонливость, больные становятся адинамичными. Возможна многократная рвота, ухудшаются слух, зрение. Течение криза часто осложняется нарушением мозгового кровообращения, острой левожелудочковой недостаточностью (ОЛЖН), ангинозным статусом.
Помимо деления на типы (порядки) ГК классифицируют еще на две большие группы: осложненные (жизнеугрожающие) и неосложненные (нежизнеугрожающие) ГК.
Неосложненный ГК, несмотря на выраженную клиническую симптоматику, не сопровождается острым клинически значимым нарушением функции органов-мишеней артериальной гипертензии. Лечение больных с неосложненным ГК может осуществляться амбулаторно.
Осложненный ГК представляет угрозу жизни пациента, требует снижения АД в течение нескольких минут или часов при помощи парентерально (в/в, в/м) вводимых препаратов и экстренной госпитализации в отделение интенсивной терапии и реанимации либо палату интенсивной терапии кардиологического или терапевтического отделения. ГК может осложниться развитием мозгового инсульта, острого коронарного синдрома (прогрессирующей стенокардии, инфаркта миокарда), ОЛЖН, расслоения аорты, тяжелого носового кровотечения, субарахноидального кровоизлияния и др.
Купирование гипертонических кризов
При неосложненном ГК возможно как в/в, так и пероральное (сублингвальное) применение антигипертензивных лекарственных средств — в зависимости от выраженности повышения АД и клинической симптоматики (табл. 1). Лечение начинают немедленно. Скорость снижения АД не должна превышать 25 % за первые 2 ч, в последующем целевого АД достигают в течение 24-48 ч. Используют препараты с относительно быстрым и коротким действием: нифедипин, клонидин, пропранолол, празозин. При гиперкинетическом кризе, сопровождающемся тахикардией и экстрасистолией, следует отдавать предпочтение β-адреноблокаторам (пропранолол). Гипотензивный эффект пропранолола можно усилить применением фуросемида. При гипокинетическом варианте криза препаратами выбора являются лекарственные средства, снижающие периферическое сопротивление (каптоприл).
Таблица 1 - Выбор препаратов при неосложненном ГК
| Препарат | Примечание |
| Каптоприл, таблетки 12,5-50 мг | Показан при сопутствующей хронической сердечной недостаточности, перенесенном ИМ |
| Нифедипин, таблетки 10 мг | Используется при исключении осложнений артериальной гипертензии. Противопоказан при стенозирующем поражении мозговых и коронарных артерий, при наличии острого коронарного синдрома, тахиаритмии, критического аортального стеноза |
| Клонидин, таблетки 0,075-0,15 мг, раствор для в/м инъекций 0,01 % 1 мл | Противопоказан при наличии синдрома слабости синусового узла, АВ-блокады, брадикардии, употреблении алкоголя |
| Фуросемид, таблетки 20-40 мг | Применяется при сочетании артериальной гипертензии с хронической сердечной недостаточностью, при артериальной гипертензии у лиц пожилого возраста |
| Карведилол, таблетки 25 мг | Противопоказан при наличии синдрома слабости синусового узла, брадикардии, АВ-блокады, бронхиальной астмы, тяжелой печеночной недостаточности |
| Моксонидин, таблетки 0,4 мг | Противопоказан при наличии острого коронарного синдрома, синдрома слабости синусового узла, АВ-блокады, хронической сердечной недостаточности III-IV функционального класса по NYHA, тяжелой почечной/печеночной недостаточности |
| Дибазол, раствор для в/в инъекций 0,5 % 6-10 мл, 1 % 3-4 мл | Препарат резерва. Не рекомендуется использовать у лиц пожилого возраста в связи с влиянием на минутный объем крови |
При оказании помощи больному с осложненным ГК снижать АД следует постепенно, не более чем на 25 % за первые 1-2 ч во избежание ухудшения кровоснабжения головного мозга, сердца и почек. Исключение составляют случаи развития расслаивающей аневризмы аорты, а также отек легких: при этих осложнениях требуется более быстрое снижение АД — на 25 % от исходного за 5-10 мин, целевой уровень САД 100-110 мм рт. ст. необходимо достичь в течение 20 мин.
В остром периоде мозгового инсульта вопрос о необходимости снижения АД и его целевом уровне решается индивидуально для каждого пациента совместно с неврологом, т. к. избыточное или быстрое снижение АД приводит к нарастанию ишемии головного мозга.
Для лечения ГК используются следующие парентеральные препараты (табл. 2):
вазодилататоры (эналаприлат, нитроглицерин, нитропруссид натрия);
В-адреноблокаторы (пропранолол, эсмолол — предпочтительны при расслаивающей аневризме аорты, остром коронарном синдроме);
антиадренергические средства (фентоламин — применяется при подозрении на феохромоцитому);
диуретики (фуросемид);
нейролептики (дроперидол);
ганглиоблокаторы (пентамин).
Алгоритм последовательности действий врача при оказании помощи больному с ГК представлен в прил. 1.
Таблица 2 - Парентеральные препараты для купирования осложненного ГК
| Название препарата, рекомендуемые дозы | Начало действия | Длительность действия | Примечание |
| Нитропруссид натрия, раствор для в/в инъекций 0,5—1,0 мкг/кг/мин | Мгновенно | 1-2 мин | Препарат выбора при гипертензивной энцефалопатии |
| Нитроглицерин, раствор для инъекций в/в капельно 0,1 % 10 мл на изотоническом растворе, 5-100 мкг/мин под контролем АД | 2-5 мин | 5-10 мин | Показан при остром коронарном синдроме, ОЛЖН |
| Урапидил, раствор для в/в введения 5 мг/мл, 5 и 10 мл | 1-2 мин | До 12 ч | Эффективен при большинстве осложненных ГК, расслаивающей аневризме аорты, ОЛЖН, остром коронарном синдроме, инсультах |
| Эналаприлат, раствор для инъекций в/в медленно 1,25 мг | 15-30 мин | 6-12 ч | Предпочтителен при ОЛЖН |
| Фуросемид, раствор для инъекций в/в струйно 1 % 210 мл | 5-30 мин | 6-8 ч | Показан при ОЛЖН (в комбинации с нитратами) |
| Клонидин, раствор для в/в инъекций 0,01 % 1 мл, развести на 20 мл изотонического раствора | 5-15 мин | 2-6 ч | Противопоказан при наличии острого нарушения мозгового кровообращения, синдрома слабости синусового узла, АВ-блокады, брадикардии, употреблении алкоголя |
| Магния сульфат, раствор для в/в инъекций 25 % 5-20 мл | 30-40 мин | 3-4 ч | Показан при гипертонической энцефалопатии, судорогах, эклампсии беременных |
| Дроперидол (нейролептик), раствор для в/в инъекций 0,25 % 1-2 мл, развести на изотоническом растворе | 10-15 мин | 1-2 ч | Показан при ОЛЖН. Возможно развитие экстрапирамидных нарушений, резкое снижение АД |
ПРИСТУП СТЕНОКАРДИИ
Стенокардия — клинический синдром, проявляющийся чувством стеснения или болью в грудной клетке сжимающего, давящего характера, которая локализуется чаще всего за грудиной и может иррадиировать в левую руку, шею, нижнюю челюсть, эпигастрий.
Приступ стенокардии провоцируется физической нагрузкой, выходом на холод, обильным приемом пищи, эмоциональным стрессом и проходит в покое или после приема нитроглицерина (НГ) в течение нескольких секунд или минут.
Стенокардия обусловлена преходящей ишемией миокарда и развивается при несоответствии между потребностью миокарда в кислороде и его доставкой коронарным кровотоком. В большинстве случаев приступ длится от 1 до 10 мин. Более длительная обратимая ишемия обозначается как «затянувшийся приступ стенокардии». Если ангинозный приступ продолжается более 15-20 мин, существует опасность возникновения необратимых, некротических изменений в зоне ишемии.
Морфологическим субстратом стенокардии практически всегда являются атеросклеротические сужения коронарных артерий, причем сужение коронарных артерий достигает более 50-70 %. Тяжесть приступа стенокардии зависит от степени стеноза коронарной артерии, локализации и протяженности стенозов, их количества и числа пораженных артерий. В редких случаях стенокардия может развиваться при отсутствии видимого стеноза в коронарных артериях за счет ангиоспазма или нарушения функции эндотелия коронарных сосудов.
Купирование приступа стенокардии
Быстрое и полное купирование приступа стенокардии (ангинозный приступ — angina pectoris) имеет очень большое значение для дальнейшего течения и исхода заболевания. При оказании помощи больному необходимо обеспечить пациенту физический и психический покой, создать условия для притока свежего воздуха, расстегнуть стесняющую дыхание одежду, обеспечить строгий постельный режим (прил. 2). Требуется определить АД и пульс.
Следует дать больному НГ 0,0005 г (1 таблетка) под язык, если САД больше 100 мм рт. ст. Если боль не купировалась и у пациента хорошая переносимость препарата, еще дважды показан повторный прием НГ с интервалом 3-5 мин (до 3 таблеток суммарно). Необходимо контролировать АД, не допуская его существенного снижения.
НГ относится к антиангинальным препаратам, т. к. способен эффективно купировать приступ стенокардии. НГ был синтезирован Sobrero в 1846 г. и вначале использовался для производства динамита. В медицинской практике для лечения стенокардии его впервые применил Murrel в 1879 г. НГ и его производные вызывают дилатацию вен (снижение преднагрузки на миокард) и преимущественно крупных артерий (снижение посленагрузки на миокард). НГ очень быстро всасывается через слизистую оболочку полости рта, антиангинальное действие начинается через 40-50 с и длится до 20 мин.
Помимо наиболее широко используемой формы НГ в виде таблеток по 0,0005 г для сублингвального приема существуют и другие его формы для купирования ангинозного приступа: масляный раствор 1 % в капсулах по 0,5 и 1 мг и спрей для сублингвального применения 1 % во флаконах по 10 мл.
Нередко при использовании НГ возникает головная боль, связанная с церебральным венозным застоем при чрезмерном дилатирующем влиянии препарата на церебральные вены. При первом приеме НГ следует предупредить больного о таком возможном побочном эффекте. Для уменьшения или устранения головной боли можно сочетать использование НГ с одновременным приемом под язык таблетки валидола. Ментол, содержащийся в валидоле, оказывает протекторное действие на церебральные вены при приеме НГ.
При затяжном, тяжелом приступе стенокардии с целью обезболивания вводят наркотические анальгетики. Препаратом выбора является морфин — 1 мл 1%-ного раствора в 20 мл 0,9%-ного раствора хлорида натрия в/в дробно до достижения эффекта или появления побочных эффектов: гипотензии, рвоты, угнетения дыхания. В последнем случае в качестве антидота морфина вводят налоксон — 0,5 мл 0,5%-ного раствора. Налаживают в/в инфузию раствора НГ (глицерил тринитрат, изосорбит динитрат) — 10 мл 0,1%-ного раствора в 200 мл 0,9%-ного раствора хлорида натрия в/в капельно от 5 до 20 капель в минуту под контролем АД (при САД
Необходимо наладить подачу кислорода.
При затяжном, тяжелом приступе стенокардии обязательным является электрокардиографическое исследование с целью исключения острого повреждения миокарда (развития ИМ).
ИНФАРКТ МИОКАРДА
Инфаркт миокарда - наиболее тяжелая форма ИБС, характеризующаяся развитием некроза в сердечной мышце, вследствие нарушения коронарного кровообращения.
Термин предложен П. Мари в 1896 году (Франция).
Инфаркт миокарда - одна из наиболее актуальных проблем практического здравоохранения.
В 20% случаев заболевание имеет летальный исход, причем 60-70% погибают в первые 2 часа болезни. Госпитальная летальность 10%. Поэтому необходимо знать проявление болезни и уметь оказывать неотложную помощь.
Мужчины болеют чаще, чем женщины: до 50 лет в 5 раз, после 60 лет в 2 раза.
Средний возраст больных 45-60 лет. В последние годы отмечается «омоложение».
Инфаркт миокарда уносит молодых мужчин, не достигших 40-летнего возраста.
В 1903 году клинику подробно описал В.П. Образцов и Н.Д. Стражеско - отечественные терапевты.
Этиология
Чаще всего причина оказывается атеросклероз коронарных артерий - (90% людей старше 60 лет страдают атеросклерозом, в современных условиях атеросклероз отмечается чаще у 25-35-летних).
Гипертоническая болезнь. Инфаркт миокарда возникает у 26-35% больных гипертонической болезнью.
Нервно-психические нагрузки.
Физическое перенапряжение
Повышение свертываемости крови
Тромбоз коронарных артерий.
Факторы риска
Гиподинамия - (это преждевременная старость, сидячий образ жизни, транспорт, телевизор и т.д.)
Ожирение. По данным ВОЗ избыточным весом страдают более 50% женщин, более 30% мужчин, более 15% детей. Люди с ожирением живут в среднем на 10 лет меньше.
Курение. Вероятность инфаркта миокарда в 6-12 раз больше, чем у некурящих. В соседней Финляндии курение уносит ежегодно 630 жизней мужчин в возрасте 35-64 лет.
Алкоголь. (50% летальных исходов связано с алкоголем). Инженер П. 40 лет, страдал редкими признаками стенокардии. Однажды после ответственного задания зашел к знакомым, выпил 100 гр. коньяка. По дороге домой скончался на улице. Злоупотребление алкоголем в большинстве случаев объясняет причину ранних инфарктов (до 40 лет).
Наследственная предрасположенность. Оказывает влияние в 25 % случаев. Нередко встречаются так называемые «семейные инфаркты».
Сахарный диабет.
Клиника
В клинике различают стадии:
Предынфарктная
Острая
Подострая
Рубцевание
Классификация
По клиническому течению:
неосложненный инфаркт миокарда
осложненный инфаркт миокарда
По локализации:
инфаркт левого желудочка (передний, задний или нижний, перегородочный)
инфаркт правого желудочка
Различают 2 основных варианта инфаркта миокарда (ИМ): «ИМ с зубцом Q» (или Q инфаркт») и «ИМ без зубца Q».
Синонимы термина ИМ с зубцом Q: мелкоочаговый, субэндокардиальный, нетрансмуральный или даже «микроинфаркт» (клинически и по ЭКГ эти варианты ИМ неотличимы).
Инфаркт миокарда проявляется в следующих клинических формах:
Типичная болевая - ангинозная
Астматическая
Г астралгическая (абдоминальная)
Безболевая (аритмическая)
Церебральная
Латентная (малосимптомная)
Клиническая картина типичной формы
Основными симптомами инфаркта миокарда являются боли. Боли сжимающего, давящего, жгучего характера, локализуются за грудиной, иррадирующие в левую половину тела (левую руку, плечо, лопатку, левую половину нижней челюсти, межлопаточную область). В отличии от стенокардии, боли интенсивнее, длительнее (от 30-40 мин и более), не купируются нитроглицерином. Как правило, у лиц пожилого и старческого возраста появляется одышка, удушье, слабость. Нередко появляется холодный липкий пот.
Характерным является чувство страха смерти. Больные так и говорят в последующем: «Я думал, что пришел конец». Они или боятся пошевелиться, или стонут, мечутся.
По симптоматике острейшей фазы инфаркта миокарда выделяют следующие клинические варианты:
Болевой - типичное клиническое течение, основным проявлением при котором служит ангинозная боль, не зависящая от позы и положения тела, от движений и дыхания, устойчивая к нитратам; боль имеет давящий, душащий, жгущий или раздирающий характер с локализацией за грудиной, во всей передней грудной стенки с возможной иррадиацией в плечи, шею, руки, спину, эпигастальную область; характерны сочетания с гипергидрозом, резкой общей слабостью, бледностью кожных покровов, возбуждением, двигательным беспокойством.
Абдоминальный - проявляется сочетанием эпигастральных болей с диспептическими явлениями - тошнотой, не приносящей облегчения
рвотой, икотой, отрыжкой, резким вздутием живота; возможна иррадиация болей в спину, напряжением брюшной стенки и болезненность при пальпации в эпигастрии.
Атипичный болевой - при котором болевой синдром имеет атипичный характер по локализации (например, только в зонах иррадиации - горле и нижней челюсти, плечах, руках и т. д.) и/или по характеру.
Астматический - единственным признаком, при котором является приступ одышки, являющийся проявлением острой застойной сердечной недостаточности (сердечная астма или отек легких)
Аритмический - при котором нарушения ритма сердца служат единственным клиническим проявлением или преобладают в клинической картине.
Цереброваскулярный - в клинической картине которого преобладают признаки нарушения мозгового кровообращения (чаще - динамического): обморок, головокружение, тошнота, рвота; возможна очаговая.
Малосимптомный (бессимптомный) - наиболее сложный для распознавания вариант, нередко диагностируется ретроспективно по данным ЭКГ.
Диагностические критерии
На догоспитальном этапе оказания медицинской помощи диагноз острого инфаркта миокарда ставиться на основании наличия соответствующих:
Клинической картины.
Изменений электрокардиограммы.
Клинические критерии:
При болевом варианте инфаркта диагностическим значением обладают: интенсивность (в случаях, когда аналогичные боли возникали ранее, при инфаркте они бывают необычно интенсивными);
продолжительность (необычно длительный признак, сохраняющийся более 15-20 мин.);
поведение больного (возбуждение, двигательное беспокойство); неэффективность сублигвального приема нитратов.
Электрокардиографические критерии - изменения, служащие признаками: повреждения - дугообразный подъем сегмента ST выпуклостью вверх, сливающийся с положительным зубец Т или переходящий в отрицательный зубец Т (возможна дугообразная депрессия сегмента ST выпуклостью вниз); крупноочагового или трансмурального инфаркта - появление патологического зубца Q и уменьшение амплитуды зубца R или исчезновение зубца R и формирование QS; мелкоочагового инфаркта - появление отрицательного симметричного зубца Т
Биохимические маркеры некроза миокарда
Основным маркером возникновения некроза миокарда является повышение уровня сердечных тропонинов Т и I. Повышения уровня тропонинов (и последующая динамика) является наиболее чувствительным и специфичным маркером ИМ (некроза миокарда) при клинических проявлениях, соответствующих наличию острого коронарного синдрома (повышения уровня тропонинов может наблюдаться при повреждении миокарда «неишемической» этиологии: миокардит, ТЭЛА, сердечная недостаточность, ХПН).
Определение тропонинов позволяет выявить повреждение миокарда примерно у одной трети больных ИМ, не имеющих повышения МВ КФК. Повышение тропонинов начинается через 6 часов после развития ИМ и остается повышенным в течение 7 - 14 дней.
«Классическим» маркером ИМ является повышение активности или увеличение массы изофермента МВ КФК («кардиоспецифичный» изофермент креатинфосфокиназа). В норме активность МВ КФК составляет не более 3 % от общей активности КФК. При ИМ отмечается повышение МВ КФК более 5 % от общей КФК (до 15 % и более). Достоверная пожизненная диагностика мелкоочагового ИМ стала возможной только после введения в клиническую практику методов определения активности МВ КФК.
Эхокардиография.
Для выявления зон нарушения регионарной сократимости широко используют эхокардиографию. Кроме выявления участков гипокинезии, акинезии или дискинезии, эхокардиографическим признаком ишемии или инфаркта является отсутствие систолического утолщения стенки левого желудочка (или даже его утоньшения во время систолы). Проведение эхокардиографии позволяет выявить признаки ИМ задней стенки, ИМ правого желудочка, определить локализацию ИМ у больных с блокадой левой ножки. Очень важное значение имеет проведение эхокардиографии в диагностике многих осложнений ИМ (разрыв папиллярной мышцы, разрыв межжелудочковой перегородки, аневризма и «псевдоаневризма» левого желудочка, выпот в полости перикарда, выявление тромбов в полостях сердца и оценка риска возникновения тромбоэмболий).
Лечение неосложненного инфаркта миокарда
Общий план ведения больных с ИМ можно представить в следующем виде:
Купировать болевой синдром, успокоить больного, дать аспирин.
Госпитализировать (доставить в БИТ).
Попытка восстановления коронарного кровотока (реперфузия миокарда), особенно в пределах 6-12 часов от начала ИМ.
Мероприятия, направленные на уменьшение размеров некроза, уменьшение степени нарушения функции левого желудочка, предупреждение рецидивирования и повторного ИМ, снижение частоты осложнений и смертности.
Купирование болевого синдрома
Причиной боли при ИМ является ишемия жизнеспособного миокарда. Поэтому для уменьшения и купирования боли используют все лечебные мероприятия, направленные на уменьшение ишемии (снижение потребности в кислороде и улучшение доставки кислорода к миокарду); ингаляция кислорода, нитроглицерин, бета-блокаторы. Сначала, если нет гипотонии, принимают нитроглицерин под язык (при необходимости повторно с интервалом 5 мин.). При отсутствии эффекта от нитроглицерина средством выбора для купирования болевого синдрома считается морфин - в/в через каждые 5-30 мин. до купирования боли. Кроме морфина, чаще всего используют промедол - в/в В большинстве случаев к наркотическим анальгетикам добавляют реланиум (под контролем АД).
При трудно поддающемся купированию болевом синдроме используют повторное введение наркотических анальгетиков, применение инфузии нитроглицерина, назначение ^-блокаторов. При отсутствии противопоказаний как можно раньше назначают ^-блокаторы: пропранолол (обзидан) в/в 4 раза в день; метопролол - в/в, далее метопролол внутрь 3-4 раза в день.
Внутривенную инфузию нитроглицерина назначают при некупирующемся болевом синдроме, признаках сохраняющейся ишемии. б Всем больным при первом подозрении на ИМ показано более раннее назначение аспирина (первую дозу аспирина 300-500 мг надо разжевать и запить водой).
При необходимости проводить реанимационные мероприятия - электроимпульсная терапия, дефибрилляция - разряд 5500-7700 вольт, ИВЛ, массаж сердца, адреналин внутрисердечно при остановке сердца.
Необходимо интенсивное, динамическое, кардиомониторное наблюдение за больным, контроль показателей гемодинамики, диуреза, деятельности кишечника. По состоянию больных переводят через 3-5 суток в общую палату.
Новая глава в медицине - хирургическое лечение ИБС и инфаркта миокарда с помощью восстановления кровотока.
Осложнения инфаркта миокарда
К основным нарушениям ИМ относятся:
нарушения ритма сердца
сердечная недостаточность
разрыв миокарда
аневризма сердца
тромбоэмболии
перикардит
рецидивирование ИМ
постинфарктная стенокардия.
Реабилитация
С учетом социальной значимости большую роль играет реабилитация больных, являющаяся важнейшим условием успешного лечения.
«Реабилитация» - восстановление способности.
Все пациенты, перенесшие инфаркт миокарда, должны пройти нагрузочный тест под контролем ЭКГ, либо эквивалентный неинвазивньй тест на ишемию через 4-7 недель после выписки.
На основании состояния сердечно-сосудистой системы и результатов оценки толерантности к физической нагрузке пациентов должны быть проинформированы о сроках возобновления и уровне физической активности, включая досуг, работу и сексуальная активность.
Виды:
Медицинская - лечебные мероприятия, ранняя госпитализация, медикаментозное лечение, профилактика осложнений, активное диспансерное наблюдение.
Физическая - восстановление физической работоспособности (адекватная активизация, ЛФК, физические тренировки)
Психологическая - коррекция личности, психологическая адаптация.
Профессиональная - трудоустройство, профессиональное переобучение.
Социально-экономическая - вопросы взаимоотношений больного и общества, больного и семьи, пенсионного обеспечения.
Этапы реабилитации:
Стационарный (больничный)
Санаторный
Поликлинический
Профилактика
Первичная профилактика - это здоровый образ жизни.
Физическая активность - борьба с гиподинамией, ЛФК, группы здоровья, утренняя гимнастика, «бег от инфаркта» и т. д.
Профилактика нервных стрессов, конфликтных ситуаций, аутотренинг, психотерапия, положительные эмоции.
Отказ от курения.
Профилактика перегрузок - соблюдения режима труда и отдыха.
Рациональное питание.
Санитарно-просветительская работа. Гигиеническое воспитание.
Профосмотры здорового населения, ежегодная диспансеризация населения с целью раннего выявления сердечно-сосудистой патологии.
Контроль веса, измерение окружности талии.
Контроль липидного спектра.
Вторичная профилактика
Диспансеризация
Динамическое наблюдение
Медикаментозное лечение
КАРДИОГЕННЫЙ ШОК
Кардиогенный шок (КШ) — одно из наиболее грозных осложнений острейшего и острого периодов ИМ, развивающееся в первые минуты или часы заболевания. КШ характеризуется внезапным снижением сердечного выброса, выраженными нарушениями кровообращения и расстройствами функций жизненно важных органов. КШ возникает у 5-20 % больных с острым ИМ. Смертность при КШ составляет 50-90 %, по данным европейских исследований — около 40 %. Прогноз хуже при раннем развитии КШ, при несвоевременном оказании специализированной медицинской помощи, длительной транспортировке больного, неправильной диагностике на начальном этапе.
В патогенезе КШ выделяют несколько компонентов:
рефлекторный шок в ответ на болевую импульсацию;
шок как следствие нарушения сократительной способности миокарда;
аритмогенный шок (при развитии тяжелых нарушений ритма).
Различные компоненты патогенеза шока взаимно усугубляют друг друга, и шок становится ареактивным, сопровождается устойчивым к лечению низким АД и анурией.
Диагностика КШ основана на данных анамнеза, клинической картине, а также результатах инструментальных методов исследования.
Жалобы, данные анамнеза. Как правило, развитию КШ предшествует сильнейшая боль за грудиной, обусловленная ИМ. Шок обычно развивается в первый час заболевания. Пациенты чаще всего предъявляют жалобы на резко выраженную слабость, чувство нехватки воздуха, тошноту и рвоту; они могут быть беспокойны.
Данные осмотра. Черты лица пациента заострены, кожа бледная с серовато-цианотичным оттенком, холодная, покрытая липким потом. На поздних стадиях шока кожа приобретает мраморный оттенок в связи с появлением цианотичных полос и пятен на фоне бледной окраски. Больной адинамичен, он почти не реагирует на окружающее. Часто возникает нарушение сознания вплоть до глубокого сопора или комы.
Пульс частый, нитевидный. САД резко снижено (обычно меньше 80 мм рт. ст.). При глубоком (ареактивном) шоке АД не определяется, тоны сердца глухие. Типична стойкая анурия, чаще всего свидетельствующая о необратимости шока.
В связи с резким снижением сократительной способности миокарда может развиться отек легких, что значительно ухудшает прогноз.
Инструментальные методы диагностики. ЭКГ позволяет выявить признаки острого ИМ, ЭхоКГ — значительное снижение фракции выброса левого желудочка (ЛЖ), легочную гипертензию.
Лечение кардиогенного шока
Необходим постоянный мониторинг состояния больного, его сердечного ритма, АД, частоты дыхания (желательно подключение кардиомонитора), диуреза (при необходимости устанавливают постоянный мочевой катетер).
Показана оксигенотерапия (подача кислорода через носовые канюли или лицевую маску) большим потоком (до 10 л/мин).
Медикаментозное лечение. В лечении острого ИМ с КШ предпочтительно использование автоматических дозаторов, но допустимо в/в струйное и капельное введение лекарственных средств.
Обезболивание. Важная составляющая лечения ИМ в острейшем и остром периодах — купирование болевого синдрома. Одно только это вмешательство может прервать развитие КШ. С целью обезболивания используют морфин (2 мг в/в каждые 5-15 мин). Можно применять другие наркотические анальгетики, но необходимо учитывать, что некоторые из них могут снижать АД. Допустимо проведение нейролептаналгезии — сочетание наркотического анальгетика фентанила (1-2 мл 0,005%-ного раствора) и нейролептика дроперидола (2-4 мл 0,25%-ного раствора). Смесь вводят в/в, медленно, после предварительного разведения в 10 мл физиологического раствора под контролем уровня АД и частоты дыхания.
Инотропная поддержка. С помощью лекарственных средств САД следует повышать не менее чем до 90 мм рт. ст. В качестве инотропных средств используются добутамин, допамин, норэпинефрин.
Добутамин — селективный β1-адреномиметик с положительным инотропным эффектом, в небольшой степени ускоряющий ритм сердца (скорость введения 2,5-10 мкг/кг в мин).
Допамин обладает более выраженным положительным хронотропным эффектом. Он увеличивает частоту сердечных сокращений (ЧСС) и потребность миокарда в кислороде, чем несколько усиливает ишемию миокарда (скорость введения 2-10 мкг/кг в мин с постепенным наращиванием дозы до 20-50 мкг/кг в мин, ориентируясь по эффекту).
Норэпинефрин вводится в/в в дозе 2-4 мкг/мин (до 15 мкг/мин), однако он в значительной степени увеличивает периферическое сосудистое сопротивление, что также может усилить ишемию миокарда.
В специализированном стационаре возможно проведение внутриаортальной баллонной контрпульсации, которая позволяет синхронно с ритмом сердца повышать давление в восходящей части аорты во время диастолы за счет раздувания баллончика, введенного в аорту, что улучшает коронарный и системный кровоток.
Реваскуляризация миокарда (растворение тромба с помощью в/в вводимых тромболитических препаратов, эндоваскулярные вмешательства, операция аортокоронарного шунтирования) позволяет существенно снизить смертность. Эти методы, особенно хирургические, позволяют сохранить миокард и тем самым прерывают патогенез КШ.
ОСНОВНЫЕ ПРИЗНАКИ КЛИНИЧЕСКОЙ И БИОЛОГИЧЕСКОЙ СМЕРТИ
В процессе умирания обычно выделяют несколько стадий - преагонию, агонию, клиническую смерть, биологическую смерть.
Преагональное состояние характеризуется дезинтеграцией функций организма, критическим снижением артериального давления, нарушениями сознания различной степени выраженности, нарушениями дыхания.
Вслед за преагональным состоянием развивается терминальная пауза - состояние, продолжающееся 1-4 минуты: дыхание прекращается, развивается брадикардия, иногда асистолия, исчезают реакции зрачка на свет, корнеальный и другие стволовые рефлексы, зрачки расширяются.
По окончании терминальной паузы развивается агония. Одним из клинических признаков агонии является агональное дыхание с характерными редкими, короткими, глубокими судорожными дыхательными движениями, иногда с участием скелетных мышц. Дыхательные движения могут быть и слабыми, низкой амплитуды. В обоих случаях эффективность внешнего дыхания снижена. Агония, завершающаяся последним вдохом, переходит в клиническую смерть. При внезапной остановке сердца агональные вдохи могут продолжаться несколько минут на фоне отсутствующего кровообращения.
Клиническая смерть. В этом состоянии при внешних признаках смерти организма (отсутствие сердечных сокращений, самостоятельного дыхания и любых нервно-рефлекторных реакций на внешние воздействия) сохраняется потенциальная возможность восстановления его жизненных функций с помощью методов реанимации.
Основными признаками клинической смерти являются:
Отсутствие сознания
Отсутствие самостоятельного дыхания
Отсутствие пульсации на магистральных сосудах
Дополнительными признаками клинической смерти являются:
Широкие зрачки
Арефлексия (нет корнеального рефлекса и реакции зрачков на свет)
Бледность, цианоз кожного покрова.
Биологическая смерть. Выражается посмертными изменениями во всех органах и системах, которые носят постоянный, необратимый, трупный характер.
Посмертные изменения имеют функциональные, инструментальные, биологические и трупные признаки:
Функциональные:
отсутствие сознания
отсутствие дыхания, пульса, артериального давления
отсутствие рефлекторных ответов на все виды раздражителей
Инструментальные:
электроэнцефалографические
ангиографические
Биологические:
максимальное расширение зрачков
бледность и/или цианоз, и/или мраморность (пятнистость) кожных покровов
снижение температуры тела
Трупные изменения:
ранние признаки (охлаждение трупа, трупные пятна, трупное окоченение, высыхание и аутолиз)
поздние признаки (гниение, скелетирование, мумификация, восковизация и торфяное дубление)
Констатация смерти человека наступает при биологической смерти человека (необратимой гибели человека) или при смерти мозга.
АЛГОРИТМ ОКАЗАНИЯ ДОВРАЧЕБНОЙ ПОМОЩИ
ПРИ ГИПЕРТОНИЧЕСКОМ КРИЗЕ
Гипертонический криз – значительное, внезапное повышение артериального давления с нервно-сосудистыми и гуморальными нарушениями.
Информация, позволяющая заподозрить приступ гипертонического криза:
Триада признаков:
1. Относительно внезапное начало;
2. Индивидуально высокий подъем артериального давления;
3. Наличие жалоб кардиального, церебрального и общего вегетативного характера:
сильная головная боль;
головокружение;
тошнота, рвота;
нарушение зрения («мушки» или «туман» перед глазами);
нарушение координации;
шум в ушах;
боли, «замирания» в области сердца;
сердцебиение;
чувство тяжести за грудиной;
чувство нехватки воздуха, одышка;
лицо красное, на коже шеи и груди красные пятна.
Материальное оснащение:
Стерильный набор для проведения инъекции (шприцы и иглы для инъекций, перчатки, прединъекционные дезинфицирующие салфетки, сухие стерильные марлевые шарики, стерильный пинцет, жгут, пеленка, лоток), тонометр, фонендоскоп, лекарственные средства (по назначению врача), емкости для дезинфекции использованного и отработанного материала.
Тактика медицинской сестры
| Действия | Обоснование |
| Все лечебные мероприятия проводятся под постоянным контролем уровня артериального давления и частоты пульса! | |
| Сообщить врачу | Данное состояние требует оказания квалифицированной медицинской помощи |
| Пациента успокоить, придать ему удобное сидячее или лежачее положение с высоко поднятым изголовьем | В покое уменьшается потребность миокарда в кислороде, облегчается работа сердечной мышцы, предупреждение вазоспазма и развития мозговой катастрофы |
| Обеспечить доступ свежего воздуха, расстегнуть стесняющую одежду | Снижается степень кислородного голодания миокарда, улучшаются условия дыхания |
| Регистрация ЭКГ | Контроль состояния Определение наличия и локализации ишемии или инфаркта миокарда |
| Согреть пациенту нижние конечности с помощью грелки | Расширяются периферические сосуды, снижается общее периферическое сопротивление сосудов |
| Измерение артериального давления, определение пульса, частоты сердечных сокращений | Контроль состояния |
| Подготовить необходимое для лекарственной терапии (per os): каптоприл (капотен) - 25 мг нифедипин (коринфар, кордафлекс) 5-10 мг клонидин (клофелин) 0,075 – 0,15 мг | |
Оценка достигнутого:
купирование гипертонического криза и стабилизация состояния – передача активного вызова в поликлинику;
состояние пациента не улучшилось – дальнейшее выполнение мероприятий по назначению врача;
состояние ухудшилось – оказание неотложной медицинской помощи как при осложнениях гипертонического криза.
АЛГОРИТМ ОКАЗАНИЯ ДОВРАЧЕБНОЙ ПОМОЩИ
ПРИ СТЕНОКАРДИИ
Стенокардия – это нозологическая форма ИБС, характеризующаяся приступообразной загрудинной болью (или её эквивалентами), вызванной недостатком кровоснабжения в миокарде.
Чаще развивается у пациентов с атеросклерозом коронарных сосудов, гипертонической болезнью, пароксизмальной тахикардией, острой сосудистой недостаточностью. Может иметь рефлекторный характер при заболеваниях внутренних органов.
Различают следующие виды стенокардии:
Стабильная стенокардия возникает в тех случаях, когда возрастающая потребность миокарда в кислороде (при физической нагрузке, эмоциональном стрессе) превышает возможность доставки его коронарным кровотоком. Время проявления, продолжительность и интенсивность симптомов при стабильной стенокардии предсказуемы;
При нестабильной стенокардии, или предынфарктной стенокардии, коронарные артерии стенозированы настолько, что потребность миокарда в кислороде не может быть удовлетворена даже в покое. Боли возникают чаще, длятся дольше, имеют большую интенсивность, не купируются в покое или после приема лекарственных препаратов. Нестабильная стенокардия считается предвестником инфаркта миокарда, это одно из проявлений острого коронарного синдрома;
Стенокардия Принцметала представляет собой интенсивные длительные боли в грудной клетке, возникающие без провоцирующих факторов. Причиной стенокардии Принцметала является спазм крупной коронарной артерии, который может возникнуть даже в непораженной артерии;
При «немой» ишемии боли в грудной клетке отсутствуют. Диагноз устанавливается на основании признаков ишемии миокарда на ЭКГ либо при пробе с физической нагрузкой.
Дифференциальная диагностика стенокардии
Более чем в 80% случаях стенокардия проявляется болями в грудной клетке. Однако, у пожилых пациентов первым и основным симптомом стенокардии может быть одышка. Наличие сопутствующих заболеваний легких, желудочно-кишечного тракта может маскировать симптомы основного заболевания, приводя к ошибкам диагностики.
При сахарном диабете клинически боли могут быть не интенсивными, но коронарные артерии могут лишь стенозирована
Информация, позволяющая заподозрить приступ стенокардии:
пациент страдает ИБС, стенокардией или перенес инфаркт миокарда;
приступообразная боль за грудиной давящего, сжимающего характера, часто иррадиирущая в левую руку, плечо, лопатку, иногда нижнюю челюсть, эпигастральную область;
боль возникает внезапно или нарастает постепенно;
наличие провоцирующего фактора (физическая нагрузка, эмоциональный стресс, высокая или низкая температура окружающей среды, умственное напряжение и т.п.);
длительность боли от 30 секунд до 10-15 минут;
нестабильная стенокардия чаще всего сопровождается одышкой, тахикардией, сердцебиением, тошнотой, рвотой, потливостью, бледностью, слабостью, обмороками, чувством усталости, страха, ощущением приближающейся смерти.
любые боли в грудной клетке при сахарном диабете требует особого внимания
Материальное оснащение:
Шприцы и иглы для инъекций, прединъекционные дезинфицирующие салфетки, сухие стерильные марлевые шарики, стерильный пинцет, жгут, тонометр, фонендоскоп, электрокардиограф, кислород, лекарственные средства (по назначению врача), емкость для отходов.
Тактика медицинской сестры
| Действия | Обоснование |
| Сообщить врачу | Данное состояние требует оказания квалифицированной медицинской помощи |
| Пациента успокоить, придать ему удобное сидячее или лежачее положение | В покое уменьшается потребность миокарда в кислороде, облегчается работа сердечной мышцы |
| Обеспечить доступ свежего воздуха, расстегнуть стесняющую одежду | Снижается степень кислородного голодания миокарда, улучшаются условия дыхания |
| Дать 1 таблетку нитроглицерина 0,0005 г под язык (или 1 нажатие нитроминта), предупредив пациента, что после приема препарата возможно головокружение При отсутствии эффекта возможен повторный прием лекарственного препарата с интервалом 3-5 минут не более трех раз (при отсутствии аллергии) | Дилатация (расширение) сосудов сердца, увеличение притока кислорода к сердечной мышце и снижение напряжения стенки миокарда |
| Аспирин 250-300 мг внутрь разжевать (при отсутствии аллергии) | Уменьшение адгезии тромбоцитов, уменьшение риска тромбозов коронарных артерий |
| Ингаляция кислорода | Уменьшение гипоксии |
| Измерение артериального давления, определение пульса, частоты сердечных сокращений (перенести до нитроглицерина) | Контроль состояния Ишемия миокарда может приводить к нарушению деятельности сердца, вызывая снижение АД, повышение ЧСС, а также возникновению риска аритмии |
| Регистрация ЭКГ | Контроль состояния Определение наличия и локализации ишемии или инфаркта миокарда |
| Постоянный контроль за интенсивностью и характером боли | Эта информация необходима для выявления прогрессирования стабильной стенокардии в нестабильную и последующей коррекции интенсивной терапии |
Оценка достигнутого:
полное прекращение болевых ощущений;
состояние пациента не улучшилось – дальнейшее выполнение мероприятий по назначению врача;
состояние ухудшилось – оказание неотложной медицинской помощи как при остром инфаркте миокарда.
АЛГОРИТМ ОКАЗАНИЯ ДОВРАЧЕБНОЙ ПОМОЩИ
ПРИ ИНФАРКТЕ МИОКАРДА
Инфаркт миокарда – это острый патологический процесс, характеризующийся выраженным и продолжительным нарушением поступления кислорода в миокард в результате значительного уменьшения или прекращения коронарного кровотока, приводящего к некрозу мышцы сердца.
Инфаркт миокарда – это ишемический некроз миокарда вследствие острого несоответствия коронарного кровотока потребностям миокарда.
В основе патогенеза инфаркта миокарда лежит острый тромбоз ветви коронарной артерии, которая, как правило, поражена атеросклеротическим процессом и частично стенозирована. Немаловажную роль играет коронароспазм, особенно при невыраженном коронарном атеросклерозе. Острая, резкая ишемия, аноксия и некроз миокарда вызывают сильную боль в области сердца.
Информация, позволяющая заподозрить инфаркт миокарда:
интенсивная, сжимающая, режущая, жгучая боль, продолжающаяся более 15-30 минут;
локализация боли – за грудиной, может иррадиировать в шею, нижнюю челюсть, левое плечо и руку;
начало боли внезапное, часто в ночные или предутренние часы;
повторный прием нитроглицерина не купирует болевой синдром;
у многих пациентов наблюдается беспокойство и тревога, чувство страха, ощущение неизбежной смерти.
Атипичные дебюты заболевания:
Аритмический – острые нарушения ритма сердца при отсутствии ангиозных болей;
Цереброваскулярный – головная боль, помрачение сознания, очаговые неврологические симптомы или психоз;
Астматический – внезапная одышка без выраженного застоя в легких, приступообразный непродуктивный кашель, при сахарном диабете.
Абдоминальный – болевые ощущения в эпигастральной области, могут быть диспептические расстройства, повышение температуры тела;
Безболевая форма инфаркта миокарда – ухудшение настроения, сна при неопределенных неприятных ощущениях в грудной клетке.
Материальное оснащение:
Шприцы и иглы для инъекций, система для внутривенной инфузии, прединъекционные дезинфицирующие салфетки, сухие стерильные марлевые шарики, стерильный пинцет, жгут, тонометр, фонендоскоп, электрокардиограф, дефибриллятор, кислород, лекарственные средства (по назначению врача), емкость для отходов.
Тактика медицинской сестры
| Действия | Обоснование |
| Сообщить врачу | Данное состояние требует оказания квалифицированной медицинской помощи |
| Обеспечить доступ свежего воздуха, физический и психический покой | Снижается степень кислородного голодания миокарда, улучшаются условия дыхания, снимается эмоциональное напряжение |
| Придать пациенту удобное горизонтальное положение | Облегчается работа сердечной мышцы |
| Регистрация ЭКГ | Контроль состояния Определение наличия и локализации |
| Дать 1 таблетку нитроглицерина 0,0005 г под язык (или 1 нажатие нитроминта), предупредив пациента, что после приема препарата возможно головокружение При отсутствии эффекта возможен повторный прием лекарственного препарата с интервалом 3-5 минут не более трех раз(при отсутствии аллергии) | Дилатация (расширение) сосудов сердца, увеличение притока кислорода к сердечной мышце и снижение напряжения стенки миокарда |
| Аспирин 500 мг внутрь разжевать (при отсутствии аллергии) | Уменьшение адгезии тромбоцитов, уменьшение риска тромбозов коронарных артерий |
| Обеспечить доступ к вене Измерение АД, ЧСС, пульса | Внутривенное введение лекарственных средств и проведение инфузионной терапии |
| По назначению врача введение ненаркотических или наркотических анальгетиков | Купирование боли |
| Ингаляция кислорода | Уменьшение гипоксии |
| Регистрация ЭКГ | Контроль состояния Определение наличия и локализации инфаркта миокарда |
| Мониторинг артериального давления, пульса, частоты сердечных сокращений, частоты дыхательных движений, температуры тела и диуреза | Контроль состояния Ранняя диагностика осложнений инфаркта миокарда (аритмии, отек легких, кардиогенный шок, тампонада сердца и пр.) |
| Госпитализация в реанимационное отделение кардиологического профиля | Транспортировка осуществляется только в положении лежа на носилках специализированной бригадой скорой медицинской помощи под контролем жизненно важных функций |
Оценка достигнутого:
самочувствие улучшилось – дальнейшее лечение в специализированном стационаре;
состояние пациента не улучшилось или ухудшилось – дальнейшее выполнение мероприятий по назначению врача.
АЛГОРИТМ ОКАЗАНИЯ ДОВРАЧЕБНОЙ ПОМОЩИ
ПРИ КАРДИОГЕННОМ ШОКЕ
Кардиогенный шок – это грозное осложнение инфаркта миокарда, которое может возникнуть как при обширных, так и при мелкоочаговых поражениях.
Различают 4 варианта развития и течения кардиогенного шока:
Рефлекторный (результат тяжелейшего болевого приступа);
Истинный кардиогенный (обусловлен резким снижением сократительной способности миокарда, нарушением периферического сосудистого сопротивления, развитием ацидоза и гиперкоагуляции);
Ареактивный (наиболее тяжелый вариант истинного кардиогенного шока, резистентный к лечебным мероприятиям и вынуждающий проводить вспомогательное кровообращение);
Аритмический (наступает у пациентов с острым инфарктом миокарда при нарушениях ритма сердца: пароксизмальной тахикардии, замедлении атриовентрикулярной проводимости и полной поперечной блокаде сердца).
Информация, позволяющая заподозрить кардиогенный шок:
инфаркт миокарда в анамнезе;
выраженный болевой синдром (как правило);
артериальная гипотензия (систолическое давление ниже90 мм рт.ст.);
тахикардия;
олигурия, вплоть до анурии;
гипоксия;
появление резкой слабости; спутанность сознания;
кожа бледная, влажная, «мраморная»;
вены спались;
конечности холодные.
Материальное оснащение:
Шприцы и иглы для инъекций, система для внутривенной инфузии, прединъекционные дезинфицирующие салфетки, сухие стерильные марлевые шарики, стерильный пинцет, жгут, тонометр, фонендоскоп, электрокардиограф, дефибриллятор, кислород, лекарственные средства (по назначению врача), емкость для отходов.
Тактика медицинской сестры
| Действия | Обоснование |
| Сообщить врачу | Данное состояние требует оказания квалифицированной медицинской помощи |
| Уложить пациента, опустить головной конец кушетки, обеспечить приток свежего воздуха, расстегнуть стесняющую одежду | Увеличение притока крови к голове для предупреждения гипоксии головного мозга |
| Обеспечить доступ к вене | Внутривенное введение лекарственных средств и проведение инфузионной терапии |
| Ингаляция кислорода | Уменьшение гипоксии |
| Мониторинг артериального давления, пульса, частоты сердечных сокращений, частоты дыхательных движений, температуры тела и диуреза | Контроль состояния |
| Регистрация ЭКГ | Контроль состояния |
| Госпитализация в реанимационное отделение кардиологического профиля | Транспортировка осуществляется только в положении лежа на носилках специализированной бригадой скорой медицинской помощи под контролем жизненно важных функций |
Оценка достигнутого:
стабилизация состояния – дальнейшая госпитализация;
состояние пациента не улучшилось – дальнейшее выполнение мероприятий по назначению врача;
состояние ухудшилось (дыхание и сердцебиение прекратилось) – проведение сердечно-легочной реанимации.
Электрокардиография входит в перечень рекомендуемых исследований для большинства пациентов как взрослых, так и детей. Поэтому ее грамотное снятие является важным умением для медицинского специалиста. Процедура предполагает последовательное выполнение необходимых шагов и учет некоторых особенностей и нюансов, в которых мы сегодня разберемся.
Этапы процедуры регистрации ЭКГЭлектрокардиография — метод исследования, при котором происходит регистрация электрических полей сердца, спровоцированных сокращениями сердечной мышцы. В результате специалист получает кардиограмму — изображение графиков кривых. Они могут выводиться на монитор или фиксироваться на специальную бумажную ленту. Для проведения данного вида диагностики необходимо профессиональное медицинское оборудование — кардиограф. Этот прибор состоит из трех обязательных элементов.
Входное устройство, включающее электроды, кабели отведений и их переключатели.
Усилитель сигналов — позволяет усиливать их до необходимой для анализа величины.
Регистрирующий блок для непосредственной записи кардиограммы.

При проведении ЭКГ специалист последовательно работает со всеми этими блоками, соблюдая четкий алгоритм. Он, в свою очередь, подразделяется на несколько этапов:
подготовка к ЭКГ кабинета, оборудования и пациента;
наложение электродов и подключение отведений по определенной схеме;
настройка усиления для корректного отображения сигнала на кардиограмме;
непосредственная запись электрокардиограммы.
Для информативных и достоверных результатов исследования необходимо избежать ошибок на каждом из этих этапов.
ПодготовкаЭлектрокардиографию рекомендуется проводить в помещении, где исключены посторонние электрические сигналы. Также желательно использовать кушетку, покрытую материалом с заземляющими элементами, например, со специальной сеткой. Как правило, пациента располагают в положении лежа. Затем обезжиривают зоны, где будут установлены электроды и обрабатывают их раствором с изотоническим действием.
Установка электродовДля снятия ЭКГ могут использоваться как многоразовые, так и одноразовые электроды. Первый вариант в медицинских учреждениях используется чаще, т.к. является более экономичным. Комплект включает в себя:
электроды для конечностей: 4 штуки;
электроды, накладываемые на грудь (один или 6);
груши с присосками.
Каждый электрод необходимо подключать к кабелю, соответствующему именно ему по цвету. Обозначения необходимо запомнить наизусть, т.к. с ними чаще всего возникает путаница.
К электроду на правой руке подключается кабель красного цвета.
На левой — желтый.
К электроду на левой ноге подключается зеленый провод.
На правой будет черный, заземляющий кабель.
На ногах пара электродов фиксируется с внутренней стороны голени в самом низу. При этом надо помнить, что на правой ноге закрепляется заземляющий датчик. На руках электроды крепятся в области предплечий.
При стандартных отведениях показатели снимаются следующим образом:
руки левая и правая — первое положение;
правая рука и левая нога — второе положение;
левые нога и рука — третье положение.
Таким образом, получается треугольник Эйнтховена, каждая сторона которого соответствует одному и возможных отведений.
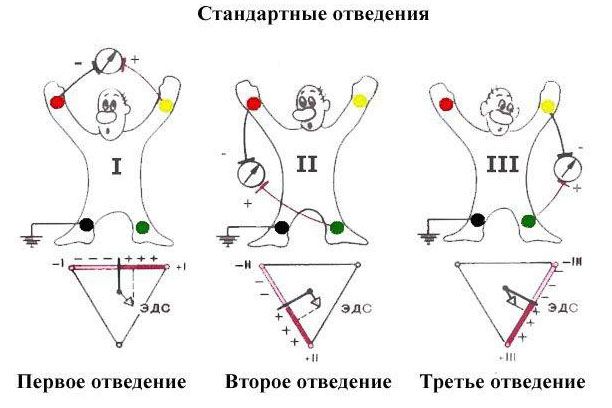
Усиленные отведения подразумевают снятие сигнала с помощью одного электрода, который фиксирует разность потенциалов между зоной, где он наложен, и условным электрическим нулем. Они имеют следующие обозначения:
правая рука — aVR;
левая рука — aVL;
левая нога — aVF.
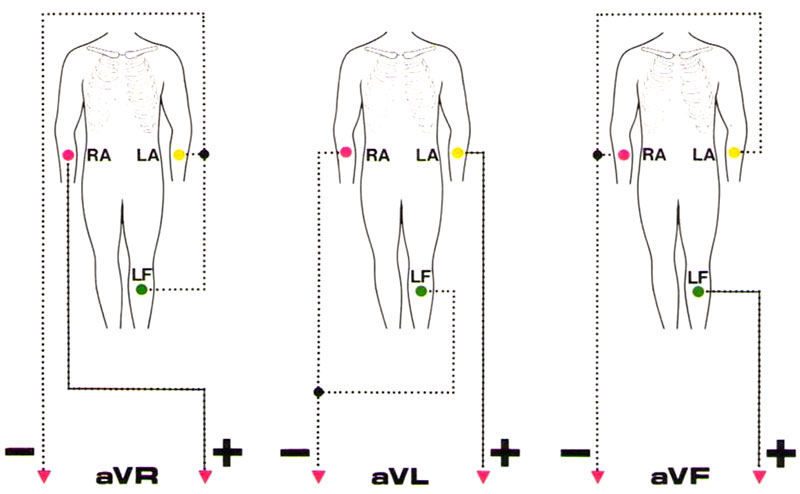
Если проводится одноканальное исследование, то применяют всего один электрод. Но в современных ЭКГ для более точной диагностики в большинстве случаев используют 6. Они обозначаются латинской буквой V и накладываются в следующих точках:
V1 — у правого края грудины в 4-ом межреберье, подключается красный провод;
V2 — также в 4-ом межреберье, но уже по левому краю грудины, цвет провода — желтый;
V3 — в середине между 4-ым и 5-ым межреберьями по левой линии, подключаем зеленый кабель;
V4 — по срединно-ключичной линии в 5-ом межреберье, цвет провода — коричневый;
V5 — по передней подмышечной линии в 5-ом межреберье, подсоединяется к черному кабелю;
V6 — в середине подмышечной линии на одном уровне с V450м, цвет провода синий (возможно фиолетовы).
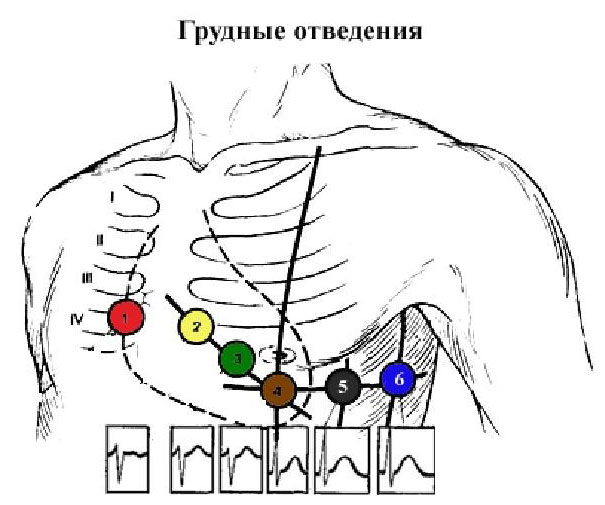
На данном этапе необходимо настроить усилитель таким образом, чтобы 1mV вызывал отклонение регистрирующей системы и гальванометра, равное строго 10мм. Для этого записывают тестовый милливольт. Если на кардиограмме амплитуда выше нормы, усиление уменьшают, когда она равна 15-20 мм, наоборот, — уменьшают.
Запись электрокардиограммыСнятие показателей происходит пошагово. Сперва регистрируют сигналы в стандартных отведениях. Затем переходят к усиленным, а заканчивают — грудными отведениями. Для достоверности результатов по каждой схеме сигналы считывают минимум в четырех сердечных циклах.
Алгоритм анализа (описания) ЭКГ
• Сначала описывают ритм, ЧСС и тип ЭКГ.
• Затем кратко указывают явные изменения, например, такие, как полная блокада ПНПГ, подозрение на гипертрофию ЛЖ, острый ИМ передней локализации.
• Если данные ЭКГ не однозначны, то описывают только морфологические изменения ЭКГ, например, вместо диагноза «ишемическая болезнь сердца» пишут «нарушение реполяризации миокарда в левых грудных отведениях».
Существуют различные варианты описания ЭКГ. Раньше сначала измеряли высоту (например, зубца R в милливольтах или миллиметрах) и ширину (например, зубца Р и комплекса QRS в секундах) отдельных зубцов и длительность интервалов (PQ или QT в секундах) и указывали результаты измерения в заключении. Однако в настоящее время это делает сам прибор при помощи встроенной в него программы. Поэтому мы не будем подробно останавливаться на этом.
При описании ЭКГ рекомендуем придерживаться следующей последовательности действий:
1. Ритм сердца: сначала опишите ритм, например, синусовый ритм или фибрилляция предсердий.
2. ЧСС: например, 60 в минуту или 80 в минуту.
3. Тип ЭКГ: левый или правый тип.
4. Интерпретация формы ЭКГ: достаточно привести в заключении патологические данные и изменения, например «зубец Р во II отведении уширен до 0,14 с, комплекс QRS в отведениях V5 и V6 деформирован и уширен (0,13 с). Высота зубца R в отведениях V5 и V6 повышена и составляет 3 мВ, сегмент ST горизонтальный, ниже изолинии (0,3 мВ), зубец Т отрицательный (-0,5 мВ)».
5. В конце необходимо составить краткое заключение, указывая в нем сначала ритм сердца, ЧСС и тип ЭКГ. Затем, если возможно, формулируют диагноз (если в нем нет сомнений), например: «полная блокада правой ножки пучка Гиса», «острый ИМ передней стенки», «подозрение на гипокалиемию», «синдром WPW», «желудочковая тахикардия».
В неясных случаях, когда клинические данные отсутствуют, приводят только морфологическое описание изменения ЭКГ. Например, вместо диагноза ИБС указывают на нарушение реполяризации в прекардиальных отведениях.
Ошибочное заключение недопустимо, так как это может нанести непоправимый ущерб здоровью больного.
Алгоритм оказания скорой (неотложной) медицинской помощи
Алгоритм проведения первичного осмотра пациента
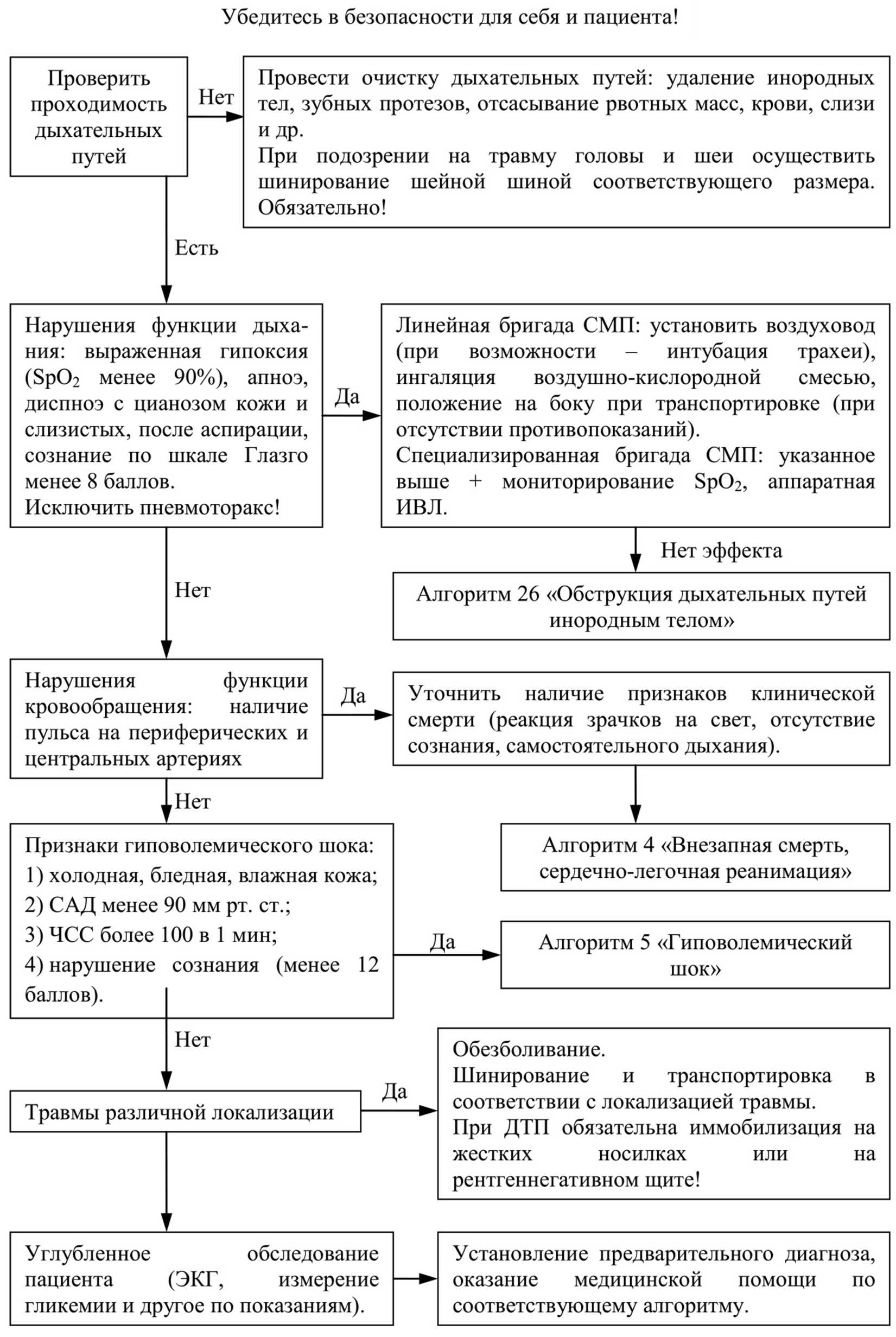
Алгоритм проведения сердечно-легочной реанимации
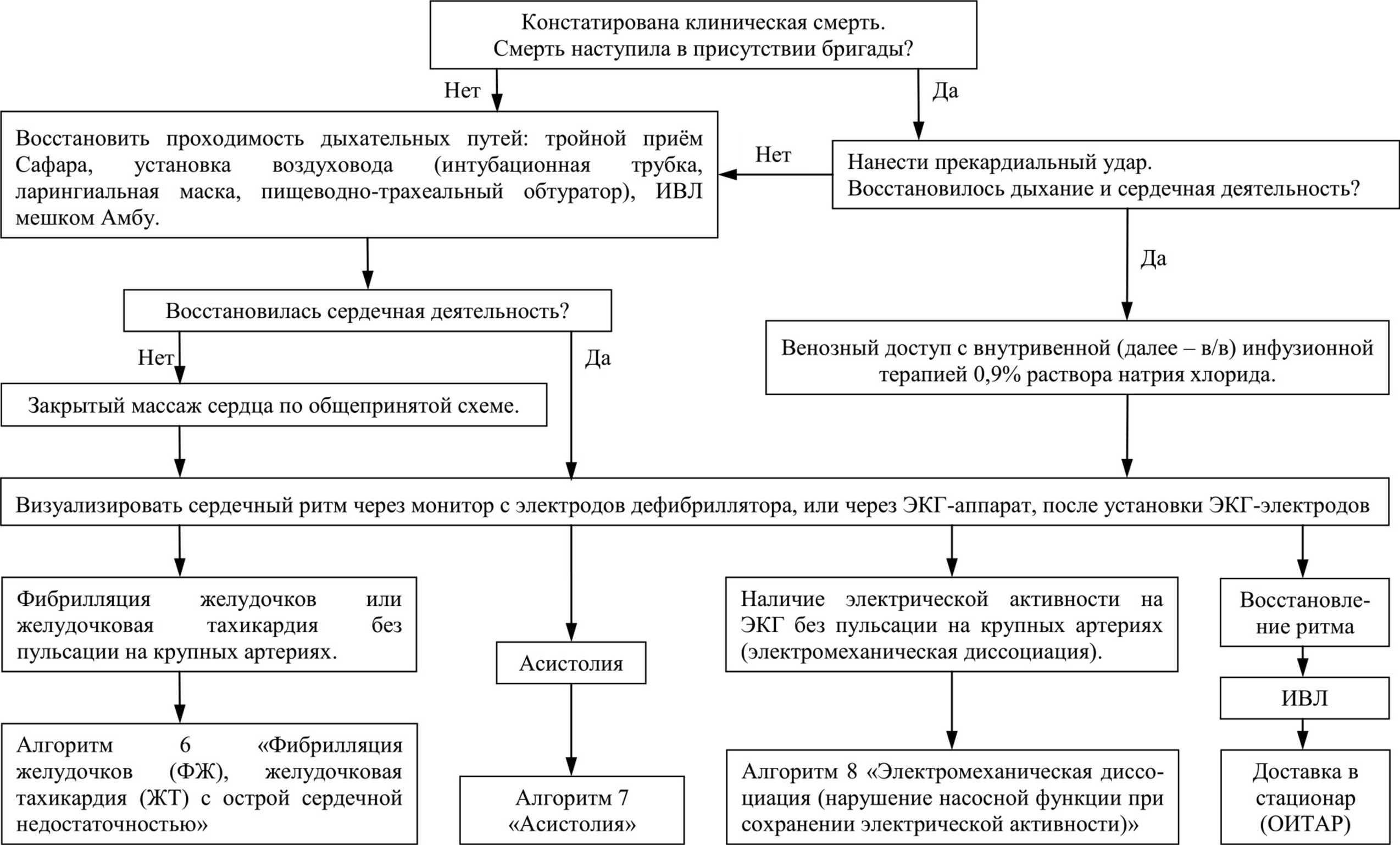
Алгоритм постреанимационной поддержки
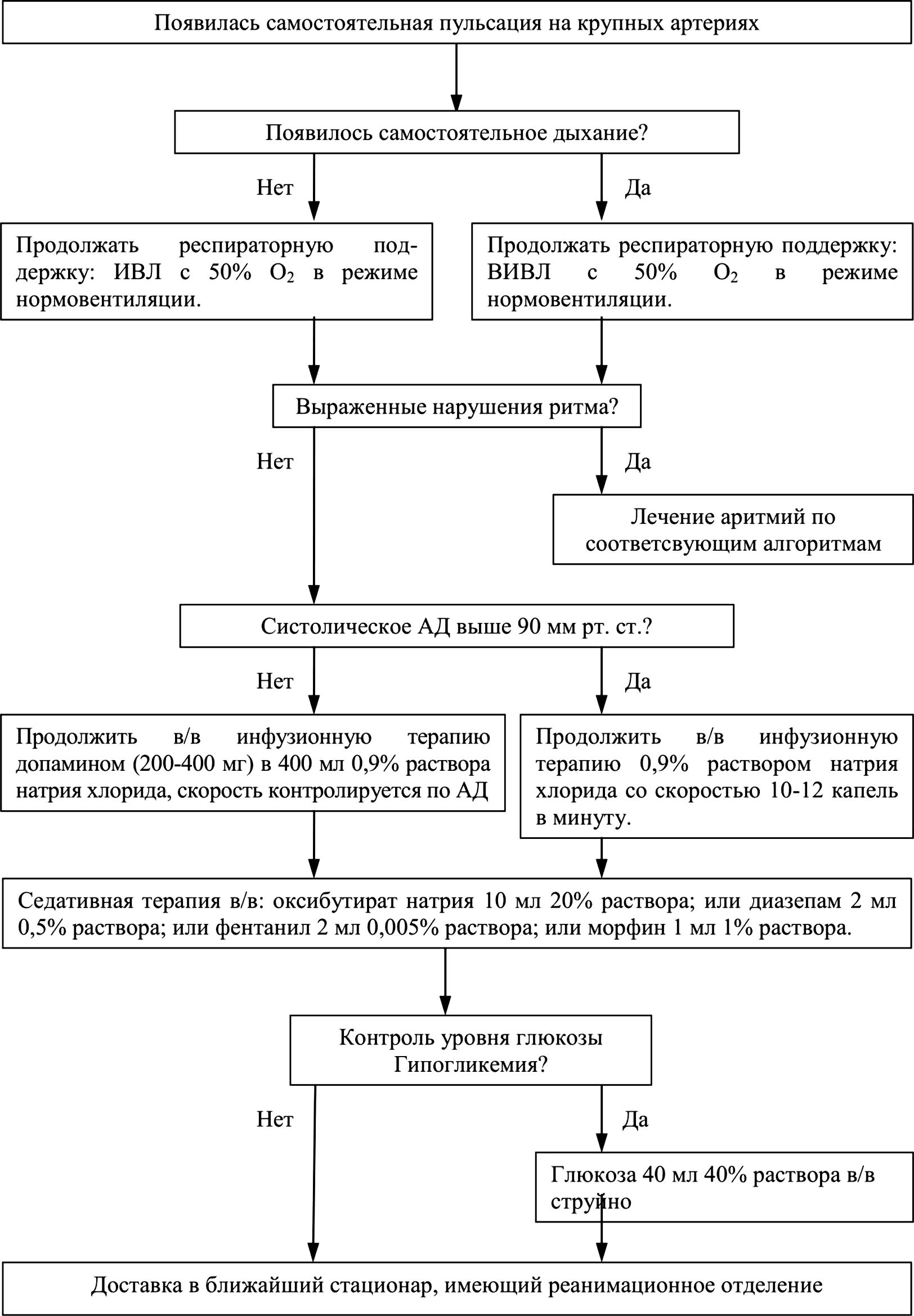
ПЕРЕЧЕНЬ ЛЕКАРСТВЕННЫХ СРЕДСТВ ДЛЯ ОКАЗАНИЯ ЭКСТРЕННОЙ МЕДИЦИНСКОЙ ПОМОЩИ ПРИ ГИПЕРТОНИЧЕСКОМ КРИЗЕ
Энап Р 1,25 мг/мл 1,0 №5 – 1 уп.
Натрия хлорид 0,9% 10,0 №10 – 2 уп.
Нифедипин 10 мг №30 табл. – 1 уп.
Каптоприл 25 мг №30 табл. – 1 уп.
Моксонидин 0,4 мг №10 1 уп.
Фуросемид 1% 2 мл №10 – 1 уп.
Магния сульфат 25% - 10 мл №5
Жгут резиновый
Салфетка антисептическая из нетканого материала спиртовая (не менее 1,25 см на 11,0 см) №10 – 1 уп.
Перчатки медицинские нестерильные смотровые – 2 пары
Катетеры стерильные одноразовые для периферических вен разных размеров – 5 шт.
Шприцы 5,0 – 5 шт.
Шприцы 10,0 – 5 шт.
Основание: Приказ МЗ РФ от 24 декабря 2012 г. № 1513н «Об утверждении стандарта скорой медицинской помощи при болезнях, характеризующихся повышенным кровяным давлением». Приказ МЗ РФ от 22.01.2016 № 36н «Об утверждении требований к комплектации лекарственными препаратами и медицинскими изделиями укладок и наборов для оказания скорой медицинской помощи», Приказ Минздрава от 05.07.2016 № 470н «Об утверждении стандарта скорой медицинской помощи при гипертензии».
ПЕРЕЧЕНЬ ЛЕКАРСТВЕННЫХ СРЕДСТВ ДЛЯ ОКАЗАНИЯ ЭКСТРЕННОЙ МЕДИЦИНСКОЙ ПОМОЩИ ПРИ КАРДИОГЕННОМ ШОКЕ
Анальгин 50% 2,0 №10 – 1 уп.
Дофамин (допамин 200 мг) 4% – 5,0 №10 – 1 уп.
Натрия хлорид 0,9% 200,0 – 2 фл.
Натрия хлорид 0,9% 10,0 №10 – 1 уп.
Катетеры стерильные одноразовые для периферических вен разных размеров – 5 шт.
Шприцы 5,0 – 5 шт.
Шприцы 10,0 – 5 шт.
Салфетка антисептическая из нетканого материала спиртовая (не менее 1,25 см на 11,0 см) №10 – 1 уп.
Перчатки медицинские нестерильные смотровые – 2 пары
Основание: Приказ МЗ РФ от 22.01.2016 № 36н «Об утверждении требований к комплектации лекарственными препаратами и медицинскими изделиями укладок и наборов для оказания скорой медицинской помощи», Приказ Минздрава от 20.12.2012 № 1079н «Стандарт скорой медицинской помощи при анафилактическом шоке»; Приказ Минздрава от 24.12.2012 № 1445н «Стандарт скорой медицинской помощи при шоке»; Приказ Минздрава от 05.07.2016 № 455н «Об утверждении стандарта скорой медицинской помощи при кардиогенном шоке»; Приказ Минздрава от 05.07.2016 № 457н «Об утверждении стандарта скорой медицинской помощи при остром трансмуральном инфаркте миокарда»
АЛГОРИТМ ИССЛЕДОВАНИЯ ПУЛЬСА
Цель: оценка состояния сердечно-сосудистой системы и общего состояния пациента
Показания: оценка состояния сердечно - сосудистой системы пациента
Противопоказания: нет
Места исследования пульса:
- Лучевая артерия
- Височная артерия
- Сонная артерия
- Бедренная артерия
- Подколенная артерия
- Артерия тыла стопы
Оснащение:
- Часы с секундной стрелкой;
- Лист динамического наблюдения
Алгоритм действий:
1. Охватить пальцами правой руки кисть пациента в области лучезапястного сустава
2. Расположить 1-ый палец на тыльной стороне предплечья. 2, 3, 4 пальцами нащупать лучевую артерию
3. Прижать артерию к лучевой кости и прощупайте пульс
4. Определить:
- Симметричность пульса
- Ритмичность пульса
- Частоту пульса
- Напряжение и наполнение пульса
5. Сделать запись в лист динамического наблюдения
Примечание
Частота пульса подсчитывается в течение в течение 1 мин (или 30 сек. и результат умножается на 2) в норме пульс 60-80 ударов в минуту
Тахикардия: увеличение пульса больше 90 ударов в минуту
Брадикардия: пульс меньше чем 60 ударов в минуту
АЛГОРИТМ ИЗМЕРЕНИЯ АРТЕРИАЛЬНОГО ДАВЛЕНИЯ
Цель: оценка состояния сердечно - сосудистой системы и общего состояния пациента
Показания: контроль за состоянием пациента
Противопоказания: нет
Подготовка пациента:
- психологическая подготовка пациента
- объяснить пациенту смысл манипуляции
Алгоритм действий:
1. Усадить или уложить пациента в зависимости от его состояния
2. Обнажить руку пациента, расположив ее ладонью вверх, на уровне сердца
3. Подложить валик или кулак под локоть пациента
4. Наложить манжету тонометра на плечо пациента на 2-3 см выше локтевого сгиба (между манжеткой и рукой пациента должен свободно проходить палец)
5. Найти пальпаторно на локтевой аптерии пульсацию, приложить фонендоскоп
6. Соединить манжету с тонометром
7. Нагнетать постепенно воздух баллоном до исчезновения пульсации +20-30 мм ртутного столба сверх того
8. С помощью вентиля баллона снижать постепенно движение в манжетке, приоткрыв вентиль большим и указательным пальцами правой руки против часовой стрелки
9. Запомнить по шкале на тонометре появление первого тона - это систолическое давление
10. Отметить по шкале на тонометре прекращение последнего громкого тона, при постепенном снижении давления - это диастолическое давление.
11. Для получения точных результатов измерить давление 3 раза на разных руках
12. Взять минимальное значение АД и записать данные в лист динамического наблюдения
Примечание
В норме у здоровых людей цифры АД зависят от возраста
В норме систолическое давление колеблется от 90 мм рт. ст. до 149 мм рт. ст.
Диастолическое давление в норме составляет от 60 мм рт. ст. до 85 мм рт. ст.
Гипертензия - это повышенное АД
Гипотензия - это пониженное АД
БЛОК КОНТРОЛЯ
ВОПРОСЫ ДЛЯ ФРОНТАЛЬНОГО ОПРОСА С ЭТАЛОНАМИ ОТВЕТОВ
Вакцинация населения, проводится в рамках, какого основного документа?
Из каких частей состоит национальный календарь профилактических прививок?
Назовите права граждан при осуществлении иммунопрофилактики в рамках ФЗ «Об иммунопрофилактике инфекционных болезней» от 17.09.1998г. «157-ФЗ ст.5
При отказе от профилактических прививок, что влечет граждан?
Кем обеспечивается и проводится профилактические прививки в ЛПО?
В целях обеспечения безопасности иммунизации, какие ежегодно издаются приказы руководитель ЛПО?
В отношении кого должно быть обеспечена безопасность прививок?
Можно ли делать профилактические прививки на дому?
Прививочные бригады. Назовите состав и обязанности членов бригады.
Для организации и проведения прививок в ЛПУ необходимо, какой иметь набор помещений?
На 4 уровне «холодовой цепи» назовите условия хранения иммунобиологических лекарственных препаратов (ИЛП) согласно СП 3.3.2.3332-16 «Условия транспортирования и хранения иммунобиологических лекарственных препаратов».
Обеспечение безопасности медицинского работника при проведении иммунизации?
Обеспечение безопасности населения, проживающего на территории, прилегающей к организации, где проводятся прививки.
ТЕСТОВЫЕ ЗАДАНИЯ ПО ТЕМЕ
ОСТРАЯ СЕРДЕЧНАЯ И СОСУДИСТАЯ НЕДОСТАТОЧНОСТЬ
Вариант 1
1.Сердечную недостаточность по характеру клинического течения подразделяют на:
1.ремиттирующую
2.перманентную
3.острую и хроническую
4.лабильную
5.латентную
2.Для левожелудочковой недостаточности характерны следующие проявления:
1.отеки нижних конечностей
2.телеангиоэктазии
3.гепатоспленомегалия
4.уменьшение сердечного выброса
5.набухание яремных вен
3.Причиной развития правожелудочковой недостаточности является:
1.артериальная гипертензия малого круга кровообращения
2.артериальная гипертензия большого круга кровообращения
3.инфаркт передней стенки левого желудочка
4.недостаточноть митрального клапана
5.коарктация аорты
4.К механизмам срочной экстракардиальной компенсации гемодинамических нарушений при сердечной недостаточности относят:
1.повышение активности парасимпатической нервной системы
2.повышение активности симпатической нервной системы
3.уменьшение ОЦК
4.гипертрофия миокарда
5.отеки
5.К причинам приводящим к перегрузке миокарда объемом относят:
1.стеноз левого АВ-отверстия
2.недостаточность митрального клапана
3.избыточная продукция норадреналина
4.артериальная гипертензия
5.полицитемическая гиповолемия
6.При сердечной недостаточности:
1.уменьшается объемная скорость кровотока
2.увеличивается линейная скорость кровотока
3.снижается ударный выброс
4.повышается перфузионное давление в артериолах
5.нагрузка на сердце превышает его способность совершать адекватную ей работу
7.Интенсивность функционирования гипертрофированных кардиомиоцитов в фазе устойчивой компенсации:
1.снижается до нормы
2.предельно увеличивается
3.прогрессивно падает
4.не изменяется
5.незначительно увеличивается
8.Сердечную недостаточность посредством прямого повреждения миокарда вызывает:
1.недостаточность трехстворчатого клапана
2.септические состояния
3.гипертоническая болезнь
4.стеноз устья аорты
5.инфаркт легкого
9.Основным звеном патогенеза перегрузочной сердечной недостаточности при пороках сердца является:
1.дисбаланс между увеличенной массой актомиозина и массой митохондрий с исходом в относительный энергодефицит
2.дисбаланс между увеличенной массой кардиомиоцитов и «отстающим» количеством капилляров в миокарде
3.относительная ишемия
4.гипоксия
5.увеличение секреции СТГ
10.К развитию сердечной астмы может привести следующий тип сердечной недостаточности:
1.правожелудочковая
2.левожелудочковая
3.тотальная
4.левожелудочковая и тотальная
5.правожелудочковая и тотальная
11.К числу эндогенных веществ, способствующих снижению АД путем снижения периферического сосудистого сопротивления не относят:
1.катехоламины
2.брадикинин
3.NO
4.простациклин
5.предсердный натрийуретический фактор
12.Сосудорасширяющим эффектом обладают:
1.глюкокортикоиды
2.АДГ
3.простагландины А, E
4.простагландин F 2
5.альдостерон
13.К возможным последствиям хронической артериальной гипертензии относят:
1.плеврит
2.бронхиальная астма
3.инсульт
4.перитонит
5.гипоальдостеронизм
14.Какой вид гипоксии развивается при острой артериальной гипотензии:
1.гемическая
2.циркуляторная
3.дыхательная
4.смешанная
5.острая
15.Ренопривная почечная артериальная гипертензия развивается при:
1.удалении части почки
2.удалении обеих почек
3.синдроме Кона
4.сдавлении почечных артерий опухолью, рубцом
5.длительном стрессе
16.К «симптоматическим» артериальным гипертензиям не относят:
1.тиреоидные
2.почечные
3.эссенциальные
4.рефлексогенные
5.цереброишемические
17. Понятие «артериальная гипертензия» характеризуется:
1.стойким увеличением АД выше 160 мм рт.ст. систолического и 95 мм рт.ст. диастолического
2. увеличением АД выше 160 мм рт.ст. систолического и 95 мм рт.ст. диастолического и нормализующегося сразу после прекращения действия причинного фактора
3.временным подъемом АД выше нормы
4.снижением АД ниже нормы
5. стойким снижением АД ниже нормы
18.Важным отличием гипертонической болезни от других артериальных гипертензий является:
1.возникает в результате нарушения функции надпочечников
2.развивается вследствие первичного повреждения рецепторов дуги аорты
3.развивается вследствие первичного нарушения функции почек
4. развивается вследствие первичного нарушения функции эндокринных желез
5.возникает на фоне отсутствия значительных органических поражений внутренних органов, участвующих в его регуляции
19.Гипернатрийэмия способствует развитию артериальной гипертензии посредством:
1.повышения чувствительности адренорецепторов к прессорным факторам
2.повышения базального компонента сосудистого тонуса
3.повышения вазомоторного компонента сосудистого тонуса
4.развития гиперволемии
5.активации синтеза простациклина клетками эндотелия
20.В патогенезе первичной артериальной гипотонии не имеет значение:
1.повреждение коры надпочечников, сопровождающееся снижением глюкокортикоидов
2.уменьшение продукции ренина в почка
3.повышение активности парасимпатической нервной системы при снижении симпатико-адреналовых влияний
4.нарушение превращения дофамина в норадреналин в нервных окончаниях
5.снижение чувствительности рецепторов ГМК сосудов ангиотензину 2
ОСТРАЯ СЕРДЕЧНАЯ И СОСУДИСТАЯ НЕДОСТАТОЧНОСТЬ
Вариант 2
1.К механизмам срочной кардиальной компенсации гемодинамических нарушений при сердечной недостаточности не относят:
1.тахикардию
2.гомеометрический механизм
3.гетерометрический механизм Франка-Старлинга
4.гипертрофию миокарда
5.увеличение расхода энергии
2.К молекулярно-клеточным механизмам развития сердечной недостаточности относят:
1.дефекты генов и их экспрессии
2.недостаточную иннервацию миокарда
3.отстование роста микрососудов
4.нарушение ритма сердца
5.тахипное
3.Бледность и понижение температуры кожных покровов у больных с застойной сердечной недостаточностью связаны с:
1.нарушением терморегуляции
2.уменьшением объема крови
3.повышением тонуса симпатической нервной системы
4.повышением тонуса парасимпатической нервной системы
5.дефицитом катехоламинов
4.К факторам перегрузки сердца, увеличивающим постнагрузку относят:
1.гиперволемию
2.артериальную гипотензию
3.артериальную гипертензию
4.гемоконцентрацию
5.пороки сердца, сопровождающиеся увеличением остаточного объема крови в желудочках
5.При недостаточности сердца наблюдаются следующие изменения гемодинамики:
1.повышение венозного давления
2.понижение венозного давления
3.венозная гиперемия
4.уменьшение минутного объема
5.повышение АД
6.К компенсаторным механизмам, связанных с нарушением функции сердца относят:
1.гиперфибриногенемию
2.изменение минутного объема
3.метоболический ацидоз
4.газовый алкалоз
5.дегрануляция клеток
7.Причиной развития перегрузки сердца при повышении сопротивления оттоку крови может быть:
1.инфаркт миокарда
2.сужение выходного отверстия из полости сердца
3.гипотонии
4.септическое состояние
5.аритмии
8.К факторам, обуславливающим силу сердечных сокращений при недостаточности сердца относят:
1.стероиды
2.активация ангиотензин-рениновой системы
3.спазм коронарных артерий
4.накопление ионов К в кардиомиоцитах
5.симпатические рефлексы
9.Гормональным механизмом, обеспечивающим повышение сосудистого тонуса при сердечной недостаточности, является:
1.выделение минералокортикоидов
2.выделение парат-гормона
3.выделение тиреотропного гормона
4.выделение инсулина
5.увеличение ионов кальция
10.По происхождению выделяют следующие виды сердечной недостаточности:
1.левожелудочковая
2.правожелудочковая
3.кардиогенная
4.тотальная
5.миокардиальная
11.Причиной развития вазоренальной артериальной гипертензии является:
1.увеличение выработки гормонов с гипертензивным действием
2.снижение перфузионного давления крови в сосудах почек
3.уменьшение массы паренхимы почек
4.функциональные нарушения высшей нервной деятельности
5.органической поражение структур мозга
12.К факторам риска развития гипертонической болезни не относят:
1.ожирение
2.сахарный диабет
3.гиподинамию
4.избыточное потребление поваренной соли
5.острую пищу
13.Возможными последствиями хронической артериальной гипертензии может быть:
1.перегрузочная сердечная недостаточность
2.гипертрофия сердца
3.кардиосклероз
4.инсульт
5.все перечисленной
14.К сосудосуживающему эффекту ангиотензина 2 не относится:
1.стимуляция секреции глюкокортикоидов
2.сокращение ГМК артериол
3.сенсибилизация сосудистой стенки артериол к вазоконстрикторным агентам
4.усиление высвобождения катехоламинов из везикул аксонов симпатических нейронов
5.стимуляция секреции альдостерона
15.Какая величина АД в мм рт.ст. свидетельствует о наличии гипертензии у людей в возрасте от 20 до 60 лет:
1.125/75
2.135/85
3.120/90
4.170/110
5/120/60
16.К механизму развития гипертонической болезни не относят:
1.стойкое повышение возбудимости и реактивности симпатических нервных центров заднего отдела гипоталамуса
2.истощение функции коры надпочечников
3.снижение тормозного влияния коры головного мозга, оказываемые ею в норме на подкорковые прессорные центры
4.генетически обусловленное стойкое снижение натрий- и водовыделительной функции почек
5.генерализованный наследственный дефект мембранных ионных насосов
17. К симптоматическим артериальным гипертензиям не относят:
1.эссенциальные
2.тиреоидные
3.почечные
4.неврогенные
5. медикаментозные
18.К веществам обладающим сосудосуживающим эффектам не относят:
1.Пг Е
2.кинины
3.альдостерон
4.аденозин
5.ацетилхолин
19.Артериальная гипотензия может развиться при:
1.доброкачественной кортикостероме
2.поликистозе почек
3.сердечной недостаточности
4.ишемии мозга
5.гипертиреозе
20.При острой артериальной гипотензии может возникнуть:
1.обморок
2.гемическая гипоксия
3.асцит
4.полиурия
5.гепатоспленомегалия
ОСТРАЯ СЕРДЕЧНАЯ И СОСУДИСТАЯ НЕДОСТАТОЧНОСТЬ
Вариант 3
1.К экстренным механизмам компенсации сердечной недостаточности относят:
1.брадикардию
2.тахикардию
3.гипертрофию миокарда патологическую
4.тахипноэ
5.гипертрофию миокарда физиологическую
2.В основе компенсаторного механизма Франка-Старлинга лежит:
1.увеличение сердечного напряжения в ответ напряжение миокарда
2.уменьшение сердечного напряжения в ответ напряжение миокарда
3.увеличение силы ответа в ответ на повышенную нагрузку
4.гомеометрический механизм
5.влияние катехоламинов
3.Миокардиальная сердечная недостаточность развивается при:
1.инфаркте легкого
2.интоксикации
3.стенозе аорты
4.гипертонигеской болезни
5.гипотонии
4.К стадии компенсаторной гиперфункции миокарда не относят:
1.аврийную
2.относительно устойчивой гиперфункции
3.завершившейся гипертрофии
4.прогрессирующего кардиосклероза
5.завершенный миосклероз
5.Возможной причиной развития левожелудочковой недостаточности является:
1.инфаркт боковой стенки левого желудочка
2.инфаркт передней стенки левого желудочка
3.артериальная гипертензия малого круга
4.эмфизема легких
5.инфаркт легкого
6.Недостаточностьсердца от перегрузки повышенным объемом (преднагрузка) развивается в следующих случаях:
1.гипертензия большого круга кровообращения
2.гиперволемии
3.гиповолемии
4.стеноз аортального отверстия
5.тиреотоксикоз
7.Механизмом повреждения мембран и ферментов клеток миокарда при сердечной недостаточности является:
1.снижение утилизации АТФ
2.нарушение транспорта АТФ
3.активация гидролитических ферментов
4.дисбаланс цитокинов
5.избыточная интенсификация СПОЛ
8.Правожелудочковая недостаточность проявляется:
1.аритмией
2.набуханием яремных вен
3.телеангиоэктазиями
4.полиурией
5.анемией
9.Возможной причиной развития правожелудочковой недостаточности может быть:
1.дефект межжелудочковой перегородки
2.артериальная гипертензия большого круга
3.недостаточность митрального клапана
4.коарктация аорты
5.инфартк передней стенки левого желудочка
10.К молекулярно-клеточным механизмам развития сердечной недостаточности:
1.нарушение сердечного ритма
2.усиление синтеза макроэргов
3.усиление действия антиокмидантов
4.повреждение мембранного аппарата
5.увеличение ресинтеза АТФ
11.К причинам развития эссенциальной гипертензии относят:
1.гипертериоз
2.гипотериоз
3.генетические дефекты центров вегетативной нервной системы
4.органическое поражение структур мозга
5.увеличение в крови уровня катехоламинов
12.К возможным осложнениям артериальной гипертензии относят:
1.гипотериоз
2.гипертериоз
3.пневмония
4.инфаркт миокарда
5.хроническую кровопотерю
13.В зависимости от минутного объема сердца артериальные гипертензии бывают:
1.гипо- и гипертонические
2.гипер- и эукинетические
3.гипо- и гиперволемические
4.гипо- и гипердинамические
5.метаболические и дисметаболические
14.Причиной развития рефлекторной артериальной гипертензии является:
1.поражение барорецепторов дуги аорты или каротидного синуса
2.увеличение растяжимости стенок аорты
3.длительный стресс
4.увеличение в крови антидиуретического гормона
5.поликистоз почек
15.Сосудорасширяющим эффектом обладает:
1.простагландин F2
2.простагландин А, Е
3.глюкокортикоиды
4.АДГ
5.альдостерон
16.К причинам развития гипертонической болезни относят:
1.гипертиреоз
2.хронический нефрит
3.атеросклеротическое поражение сосудов
4.хронические психоэмоциональное перенапряжение
5.вегетарианство
17.Симптоматическая артериальная гипотензия развивается при:
1.острых заболеваниях почек
2.хронических заболеваниях почек
3.ожирении
4.эндогенной интоксикации
5.экзогенной интоксикации
18.Основным механизмом развития гипертонической болезни по гипотезе Э.Гельгорна является:
1.гиперсекреция ренина в ЮГА почек
2.гипосекреция ренина в ЮША почек
3.спазм сосудов головного мозга
4.снижение активности кальциевого насоса
5.снижение натрий- и водовыводящих функций почек
19.Причиной развития центрогенной артериальной гипертензии является:
1.длительный стресс
2.сотрясение мозга
3.гиповолемия
4.длительный болевой синдром
5.болезнь Иценко-Кушинга
20. Ренопривная артенриальная гипертензия развивается вследствие:
1.длительного стерсса
2.удаления почки
3.синдроме Кона
4.удалении обеих почек
5.нефросклероза
ОСТРАЯ СЕРДЕЧНАЯ И СОСУДИСТАЯ НЕДОСТАТОЧНОСТЬ
Вариант 4
1.К факторам, препятствующим снижению артериального давления при недостаточности сердца относят:
1.повышение тромбообразования
2.снижение тонуса сосудов
3.повышение тонуса сосудов
4.снижение ОЦК
5.снижение симпатоадреналовых влияний
2.Развитие тахикардии при недостаточности сердца обеспечивается:
1.возбуждением мозгового слоя надпочечников
2.возбуждением сетчатой зоны коры надпочечников
3.возбуждением парасимпатической нервной системы
4.гиперфункцией щитовидной щитовидной железы
5.тахипноэ
3.Первичная (кардиогенная. недостаточность сердца возникает в результате:
1.увеличения преднагрузки
2.увеличения постнагрузки
3.первичного острого поражения сердца
4.увеличения минутного объема
5.увеличения ударного объема
4.Сердечную недостаточность посредством прямого повреждения миокарда вызывает:
1.недостаточность трикуспидального клапана
2.септическое состояние
3.гипертоническая болезнь
4.стеноз устья аорты
5.инфаркт легкого
5.Сниженный сердечный выброс при хронической сердечной недостаточности можно увеличить если:
1.повысить сократимость миокарда
2.снизить сократимость миокарда
3.снизить ЧСС
4.снизить преднагрузку
5.увеличить постнагрузку
6.В патогенезе отеков при застойной сердечной недостаточности имеет значение:
1.уменьшение реабсорбции натрия в канальцах почек
2.уменьшение реабсорбции воды в канальцах почек
3.снижение гидростатического давления в венозной части капилляров
4.повышение содержания в крови альдостерона и вазопрессина
5.понижение содержания в крови альдостерона и вазопрессина
7.К основным свойствам миокарда не относят:
1.автоматизм
2.возбудимость
3.возбудимость
4.проводимость
5.гликолитический метаболизм углеводов
8.Снижение силы и скорости сокращения и расслабления миокарда не происходи в результате:
1.дисбаланса ионов и воды в кардиомиоцитах
2.расстройств нейрогуморальной регуляции миокарда
3.анемии
4.повреждения мембран миокарда
5.нарушения энергетического обеспечения кардиомиоцитов
9. Терапия нормализации функции сердца при его недостаточности включает в себя:
1.уменьшение степени нарушений энергообеспечения кардиоцитов
2.защита мембран и ферментов кардиомиоцитов
3.уменьшение степени дисбаланса ионов и воды в миокарде
4.коррекция адрено-холинергических влияний на сердце
5.все перечисленное выше
10.Преднагрузка левого желудочка увеличивается при:
1.артериальной гипертензии
2.недостаточности митрального клапана
3.недостаточности аортального клапана
4.сочетанном пороке митрального клапана
5.увеличении объема крови
11. Артериальные гипертензии подразделяют в зависимости от:
1.инициального звена патогенеза
2.изменения сердечного выброса
3.клинического течения
4.преимущественно повышенного АД
5.все перечисленное верно
12.К группе высокого риска развития артериальной гипертензии относят пациентов:
1.после инсульта мозга
2.с ретинопатией 3-4 степени
3.с протеинурией и креатинемией 1,2-2мг/дл
4.с артериальной гипертензией 1 степени
5.мужчины моложе 55 лет
13.К метаболитам с гипотензивным эффектом относят:
1.оксид азота
2.тромбоксан А
3.эндотелин
4.ангиотензины
5.биогенные амины
14.К осложнениям артериальной гипертензии не относят:
1.снижение сердечного выброса
2.инфаркт миокарда
3.инсульт мозга
4.сердечная недостаточность
5.почечная недостаточность
15.Для третьей стадии гипертонической болезни характерно:
1.повышение АД более 160/95 мм рт. ст.
2.поражение органов мишеней и нарушение их функции
3.изменения в органах мишенях
4.повышение АД без органических изменений в сердечно-сосудистой системе
5. функции органов мишеней не нарушены
16.К возможным причинам развития артериальной гипотензии относят:
1.гипотрофия коры надпочечников
2.гипогидратация организма
3.гипергидратация организма
4.дефицит Т3 гормона
5.туберкулезное поражение надпочечников
17.Выделяют следующие формы эссенциальной артериальной гипертензии:
1.пограничная
2.гиперадренергическая
3.гипергидратационная
4.злокачественная
5.все перечисленное верно
18.Основным фактором, определяющим уровень АД является:
1.ЧСС
2.сердечный выброс
3.общее периферическое сосудистое сопротивление
4. сердечный выброс и общее периферическое сосудистое сопротивление
5.изменение барометрического давления окружающей среды
19.Гипернатрийэмия способствует развитию артериальной гипертензии посредством:
1.повышения чувствительности адренорецепторов к прессорным факторам
2.повышения базального компонента сосудистого тонуса
3.повышения вазомоторного компонента сосудистого тонуса
4.развития гиперволемии
5.активации синтеза простациклина клетками эндотелия
20.При гипотиреозе наблюдается:
1.увеличение минутного выброса сердца
2.увеличение ЧСС
3.изолированная систолическая артериальная гипертензия
4.высокое диастолическое АД
5.низкое диастолическое давление
ОСТРАЯ СЕРДЕЧНАЯ И СОСУДИСТАЯ НЕДОСТАТОЧНОСТЬ
Вариант 5
1.К изменениям гемодинамики при сердечной недостаточности относят:
1.повышение венозного давления
2.понижение венозного давления
3.уменьшение минутного объема
4.венозная гиперемия
5.повыщение АД
2.К основным механизмам снижения сократительной функции миокарда при сердечной недостаточности не относят:
1.ионный дисбаланс
2. повреждение мембран
3.дефекты генов и их экспрессии
4.нарушение энергетического обеспечения кардиомиоцитов
5.дегрануляцию клеток
3.К рефлекторным приспособительным механизмам со стороны сердца при сердечной недостаточности относят:
1.снижение сердечных сокращений
2.усиление сердечных сокращений (закон Старлинга)
3.полицитемическая гиповолемия
4.снижение симпатико-адреналовых влияний
5.действие гормонов щитовидной железы
4.Механизмом внутрисердечной компенсации при перегрузке объемом крови (давлением. является:
1.гетерометрический закон компенсации
2.гомеометрический механизм компенсации
3.брадикардия
4.увеличение частоты дыхания
5.анурия
5.Причиной развития перегрузки сердца при повышении сопротивления оттоку крови может быть:
1.аритмия
2.инфаркт легкого
3.инфаркт миокарда
4.сужение предсердно-желудочкового отверстия
5.сужение пищевода
6.Силу сердечных сокращений при недостаточности сердца обуславливает:
1.спазм коронарных артерий
2.гипертрофия миокарда
3.активация ангиотензин-рениновой системы
4.накопление ионов калия в кардиомиоцитах
5.выделение стероидов
7.Гормональным механизмом, обеспечивающим повышение сосудистого тонуса при сердечной недостаточности, является:
1.выделение инсулина
2.выделение тиреотропного гормона
3.активация кортико-гипотоламо-гипофизарной системы
4.увеличение ионов кальция в кардиомиоцитах
5.выделение парат-гормона
8.Не является фактором риска развития недостаточности кровообращения:
1.стрессы
2.интоксикация алкоголем, курение
3.ожирение
4.недостаток жиров в рационе питания
5.гиподинамия
9.Посленагрузка для левого желудочка увеличивается при:
1.стенозе устья аорты
2.недостаточности митрального клапана
3.увеличения объема крови
4.уменьшения объема крови
5.артериальных гипотензиях
10.К причинам развития сердечной недостаточности при миокардиальном типе не относят:
1.инфекции
2.интоксикации
3.гипоксия
4.авитаминозы
5.стеноз аорты
11.К группе очень высокого риска развития сердечно-сосудистых осложнений относят пациентов с:
1.широким диапазоном АД
2.ассоциированными заболеваниями (стенокардия, сердечная недостаточность и т.д.., независимо от степени АД
3.гипертрофией левого желудочка по данным ЭКГ
4.протеинурией
5.с артериальной гипертензией первой степени
12. По клиническому течению артериальные гипертензии делят на:
1.доброкачественные и злокачественные
2.смешанные
3.систолические и диастолические
4.гиперкинетические и эукинетические
5.нейрогенные
13.Наиболее частой причиной развития центрогенной артериальной гипертензии, обусловленной органическим повреждением структур мозга является:
1.первичный гиперальдостеронизм
2.вторичный альдостеронизм
3.гиперподукция глюкокортикоидов
4.увеличение действия гипотензивных метаболитов
5.опухоли мозг
14. К факторам риска развития гипертонической болезни не относят:
1.ожирение
2.сахарный диабет
3.гиподинамию
4.избыточное потребление поваренной соли
5.кахексию
15.Гипотония характеризуется:
1.повышением тонуса сосудов
2.снижением тонуса сосудов
3.снижением кровяного давления ниже 100 мм рт.ст.
4.повышением кровяного давления выше 100 мм рт.ст.
5.снижением тонуса сосудов и кровяного давления
16.Путем нарушения функции вазомоторного центра вследствие гипоксии и снижения барометрического давления (+гипокапния) развиваются:
1.инфекционный коллапс
2.токсический коллапс
3.гипоксический коллапс
4.коллапс при анафилактическом шоке
5.все перечисленное верно
17.Скорость и объем продвигающейся по артериям крови зависит от:
1.высоты кровяного давления
2.поражения головного мозга
3.наличия заболеваний ЖКТ
4.парастезии
5.гемической анемии
18.К «симптоматическим» артериальным гипертензиям не относят:
1.тиреоидные
2.почечные
3.эссенциальные
4.рефлексогенные
5.цереброишемические
19.Сосудорасширяющим эффектом не обладает:
1.эндотелин
2.ангиотензиты
3.ацетилхолин
4.биогенные амины
5.тромбоксан А2
20. К возможным последствиям хронической артериальной гипертензии относят:
1.плеврит
2.бронхиальная астма
3.инфаркт миокарда
4.перитонит
5.гипоальдостеронизм
ОСТРАЯ СЕРДЕЧНАЯ И СОСУДИСТАЯ НЕДОСТАТОЧНОСТЬ
ЭТАЛОНЫ ОТВЕТОВ
| Вопрос | Вариант1 | Вариант2 | Вариант3 | Вариант4 | Вариант5 |
| Вопрос 1 | 3 | 4 | 2 | 3 | 1 |
| Вопрос2 | 4 | 1 | 1 | 1 | 5 |
| Воспрос3 | 1 | 3 | 2 | 3 | 2 |
| Вопрос4 | 2 | 3 | 5 | 2 | 2 |
| Вопрос5 | 2 | 1 | 1 | 1 | 4 |
| Вопрос6 | 5 | 2 | 2 | 4 | 2 |
| Вопрос7 | 1 | 2 | 5 | 5 | 3 |
| Вопрос8 | 2 | 5 | 2 | 3 | 4 |
| Вопрос9 | 1 | 1 | 1 | 5 | 1 |
| Вопрос10 | 4 | 5 | 4 | 1 | 5 |
| Вопрос 11 | 1 | 2 | 3 | 5 | 2 |
| Вопрос 12 | 3 | 5 | 4 | 3 | 1 |
| Вопрос 13 | 3 | 5 | 2 | 1 | 5 |
| Вопрос 14 | 2 | 1 | 1 | 1 | 5 |
| Вопрос 15 | 4 | 4 | 2 | 2 | 2 |
| Вопрос 16 | 3 | 2 | 4 | 2 | 5 |
| Вопрос 17 | 1 | 1 | 3 | 5 | 1 |
| Вопрос 18 | 5 | 3 | 1 | 4 | 3 |
| Вопрос 19 | 1 | 3 | 2 | 1 | 3 |
| Вопрос 20 | 1 | 1 | 5 | 4 | 3 |
СИТУАЦИОННЫЕ ЗАДАЧИ
Клиническая задача 1
Больной М., 39 лет, поступил в отделение кардиореанимации по поводу рецидивирующих загрудинных болей сжимающего характера при ходьбе на расстояние до 300 м, подъеме на 2-й этаж, проходящих при прекращении нагрузки. Считает себя больным в течение последнего года, когда впервые появились похожие приступы болей при значительных физических нагрузках, поскольку они возникали достаточно редко, он не обращался за медицинской помощью. Ухудшение в течение последних двух недель, когда после неприятностей на работе приступы участились. Причиной вызова бригады «скорой помощи» стал впервые развившийся в ночное время болевой приступ, сопровождавшийся страхом смерти, прошедший после введения наркотических анальгетиков. В течение 5 лет отмечает эпизодическое повышение АД максимально до 180/110 мм рт.ст., сопровождающееся головной болью в затылочной области при стрессовых ситуациях. В этих случаях принимает 1 таблетку каптоприла с положительным эффектом (АД снижается до 130/80 мм рт.ст.). Постоянную антигипертензивную терапию не получает. При этом АД держится в пределах 130/80 мм рт.ст. Вредных привычек нет. Семейный анамнез: мать пациента страдает артериальной гипертензией, отец умер в возрасте 55 лет от ИМ. При осмотре: состояние средней тяжести. Больной нормостенического телосложения, рост - 170 см, вес - 80 кг. Кожные покровы бледные, умеренно влажные. Отеков нет. ЧД -15 в минуту. При аускультации над легкими определяется жесткое дыхание, хрипов нет. Бронхофония в симметричных участках грудной клетки ощущается примерно с одинаковой силой, причем в верхних участках громче, а в нижних - слабее. Грудная клетка в области сердца не изменена. Верхушечный толчок пальпируется в пятом межреберье по левой среднеключичной линии, разлитой, высокий, усиленный, резистентный. Границы относительной тупости сердца расширены влево до среднеключичной линии в пятом межреберье. При аускультации отмечается приглушение тонов сердца. ЧСС - 85 в минуту. Ритм правильный. Шумов нет. Живот мягкий, безболезненный. Печень пальпируется у края правой реберной дуги, безболезненная. Тропониновый тест при поступлении отрицательный.
Задания:
1. Как интерпретировать ЭКГ-проявления заболевания у этого пациента?
2. Сформулируйте диагноз. Как следует расценить ночной болевой приступ?
3. Назначьте план обследования.
4. Назначьте лечение.
Клиническая задача 2
Больной Л., 48 лет, поступил в приемное отделение с жалобами на боли в эпигастрии давящего характера в течение 1 ч. Считает себя больным в течение 1 ч, когда впервые появились вышеописанные жалобы. Заболевание связывает с интенсивной физической нагрузкой: пришлось в быстром темпе подняться на 10-й этаж (в доме сломался лифт). Перенесенные заболевания отрицает, вредные привычки отрицает. Семейный анамнез: отец больного страдает ИБС, перенес 5 инфарктов, первый - в возрасте 45 лет. При осмотре: состояние средней тяжести. Больной нормостени-ческого телосложения, рост - 165 см, вес - 80 кг. Кожные покровы бледные, умеренно влажные. Отеков нет. ЧД -15 в минуту. При аускультации над легкими определяется жесткое дыхание, хрипов нет. Грудная клетка в области сердца не изменена. Верхушечный толчок пальпируется в пятом межреберье на 2 см кнутри от левой среднеключичной линии. Границы относительной тупости сердца в пределах нормы. При аускультации отмечается приглушение тонов сердца. ЧСС - 85 в мин. Ритм правильный. Шумов нет. АД 130/80 мм рт.ст. Живот мягкий, безболезненный. Печень пальпируется у края правой реберной дуги, безболезненная. Тропониновый тест при поступлении положительный.
Задания:
1. Как интерпретировать ЭКГ-проявления заболевания у этого пациента?
2. Сформулируйте диагноз.
3. Назначьте план обследования.
4. Назначьте лечение.
Клиническая задача 3
Больной Ф., 58 лет, был доставлен в блок кардиореанимации бригадой «скорой помощи» с жалобами на впервые возникшие интенсивные загрудинные боли в течение 6 ч, сопровождающиеся страхом смерти, слабостью, головокружением. Болевой приступ развился после эмоционального стресса. Другие перенесенные заболевания отрицает. До настоящего заболевания считал себя абсолютно здоровым, за медицинской помощью никогда не обращался. Не курит, алкоголь не употребляет. При осмотре: состояние тяжелое. Больной нормостенического телосложения, рост - 167 см, вес - 70 кг. Кожный покров бледный, акроцианоз, нормальной влажности. Отеков нет. ЧД -18 в минуту. При аускультации над легкими определяется жесткое дыхание, хрипов нет. Грудная клетка в области сердца не изменена. Верхушечный толчок пальпируется в пятом межреберье по левой среднеключичной линии, разлитой, высокий, усиленный, резистентный. Пульсации в эпигастральной области нет. Границы относительной тупости сердца расширены влево до среднеключичной линии в пятом межреберье. При аускультации тоны сердца глухие. ЧСС - 115 в минуту. Ритм правильный. Шумов нет. АД - 100/60 мм рт.ст. Живот мягкий, безболезненный. Печень у края правой реберной дуги, безболезненная.
Задания:
1. Как интерпретировать ЭКГ-проявления заболевания у этого пациента?
2. Сформулируйте диагноз.
3. Назначьте план обследования.
4. Назначьте лечение.
Критерии оценки тестовых работ:
Основным критерием эффективности усвоения обучающимися содержания учебного материала считается коэффициент усвоения учебного материала – КУ. Он определяется как отношение правильных ответов обучающихся к общему количеству вопросов (по В.П. Беспалько).
КУ=N/K, где N – количество правильных ответов, а К – общее число вопросов. Если КУ 0.7, то учебный материал считается усвоенным.
Оценка знаний и умений учащихся производится по пятибалльной системе:
«2» - за менее 70% правильно выполненных заданий
«3» - за 71-80% правильно выполненных заданий,
«4» - за 81 – 90% правильно выполненных заданий,
«5» - за 91 – 100% выполненных заданий.
Критерии оценки при освоении практических навыков и умений:
отлично – студент обладает системными теоретическими знаниями (знает методику выполнения практических навыков, показания и противопоказания, возможные осложнения, нормативы и проч.), без ошибок самостоятельно демонстрирует выполнение практических умений,
хорошо — студент обладает теоретическими знаниями (знает методику выполнения практических навыков, показания и противопоказания, возможные осложнения, нормативы и проч.), самостоятельно демонстрирует выполнение практических умений, допуская некоторые неточности (малосущественные ошибки), которые самостоятельно обнаруживает и быстро исправляет,
удовлетворительно — студент обладает удовлетворительными теоретическими знаниями (знает основные положения методики выполнения практических навыков, показания и противопоказания, возможные осложнения, нормативы и проч.), демонстрирует выполнение практических умений, допуская некоторые ошибки, которые может исправить при коррекции их преподавателем,
неудовлетворительно — студент не обладает достаточным уровнем теоретических знаний (не знает методики выполнения практических навыков, показаний и противопоказаний, возможных осложнений, нормативы и проч.) и/или не может самостоятельно продемонстрировать практические умения или выполняет их, допуская грубые ошибки.
Критерии оценки решения проблемно-ситуационной задачи:
5 «отлично» – комплексная оценка предложенной ситуации; знание теоретического материала с учетом междисциплинарных связей, правильный выбор тактики действий; последовательное, уверенное выполнение практических манипуляций; оказание неотложной помощи в соответствии с алгоритмами действий;
4 «хорошо» – комплексная оценка предложенной ситуации, незначительные затруднения при ответе на теоретические вопросы, неполное раскрытие междисциплинарных связей; правильный выбор тактики действий; логическое обоснование теоретических вопросов с дополнительными комментариями педагога; последовательное, уверенное выполнение практических манипуляций; оказание неотложной помощи в соответствии с алгоритмами действий;
3 «удовлетворительно» – затруднения с комплексной оценкой предложенной ситуации; неполный ответ, требующий наводящих вопросов педагога; выбор тактики действий в соответствии с ситуацией возможен при наводящих вопросах педагога, правильное последовательное, но неуверенное выполнение манипуляций; оказание неотложной помощи в соответствии с алгоритмами действий;
2 «неудовлетворительно» – неверная оценка ситуации; неправильно выбранная тактика действий, приводящая к ухудшению ситуации, нарушению безопасности пациента; неправильное выполнение практических манипуляций, проводимое с нарушением безопасности пациента и медперсонала; неумение оказать неотложную помощь.
СПИСОК ИСПОЛЬЗОВАННОЙ ЛИТЕРАТУРЫ
Здоровый человек и его окружение [Текст] : учебник / В.Р. Кучма, О.В. Сивочалова ; Московский государственный медицинский университет им. И. М. Сеченова, 1. - 5-е изд., испр. и доп. - Москва : ГЭОТАР-Медиа , 2020. - 558 с. : ил.
Клинические рекомендации Министерства здравоохранения РФ «Артериальная гипертензия у взрослых», 2020 г.
Клинические рекомендации Министерства здравоохранения РФ «Клинические рекомендации (протокол) по оказанию скорой медицинской помощи при кардиогенном шоке», 2020 г.Клинические рекомендации Министерства здравоохранения РФ «Острый инфаркт миокарда с подъемом сегмента ST кардиограммы», 2020 г.
Клинические рекомендации Общероссийской общественной организации «Федерация анестезиологов и реаниматологов», 2017 г.
Лычев В.Г., Карманов В.К. Сестринское дело в терапии с курсом первичной медицинской помощи Руководство по проведению практических занятий Учебно-методическое пособие для студентов медицинских колледжей. 3-е изд. перераб. и доп. – М.: ФОРУМ : ИНФРА-М, 2016. – 282 с.
Лычев, В. Г. Тактика медицинской сестры при неотложных заболеваниях и состояниях [Текст] : учеб. пособие / В.Г. Лычев, В.М. Савельев, В.К. Карманов. - 2-е изд. - М. : ФОРУМ : ИНФРА-М, 2016. - 352 с. : ил.
Министерство здравоохранения РФ (http/www. www.rosminzdrav.ru)
Обуховец Т.П. Основы сестринского дела: практикум [Текст] : учеб. пособие / Т. П. Обуховец ; под ред. Б.В. Кабарухина. – 14-е изд., стер. - Ростов н/Д : Феникс, 2017 – 603 с.
Рекомендации по артериальной гипертензии Европейского общества кардиологов (ЕОК, ESC) и Европейского общества по артериальной гипертензии (ЕОАГ, ESH), 2018 г.
Ремизов И.В. Основы реаниматологии для медицинских сестер : учебник / И.В. Ремизов. — Ростов н/Д : Феникс, 2018. — 318 с. : ил.
Сумин, С.А. Основы реаниматологии / С.А. Сумин, Т. В. Окунская - Москва : ГЭОТАР-Медиа, 2016. - 768 с.
Центральный НИИ организации и информатизации здравоохранения ((http/www.mednet.ru)
American Heart Association «Рекомендации по сердечно-легочной реанимации (СЛР) и неотложной помощи при сердечно-сосудистых заболеваниях (ECC)», 2020 г.
International Liaison Committee on Resuscitation «Рекомендации по сердечно-лёгочной реанимации и неотложной кардио-васкулярной помощи», 2021 г.
Med-edu.ru
www.antibiotic.ru
www.evrika.ru
www.evrika.ru
www.medico.ru
www.medkrug.ru
www.med-pravo.ru
www.medvestnik.ru
www.mirvracha.ru
www.mosgorzdrav.ru
www.pharmindex.ru
www.pharm-med.ru
www.zdrav.ru














