
Лучевая диагностика заболеваний слюнных желез

Малые слюнные железы(альвеолярно-трубчатые, слизисто-белковые, мерокриновые)
Губные, щёчные, язычные, нёбные, железы дна ротовой полости.
Малые слюнные железы расположены в слизистой оболочке полости рта и классифицируются по их местоположению (губные, щёчные, молярные, язычные и нёбные) или по характеру выделяемого секрета (серозные, слизистые и смешанные).
Наиболее многочисленны среди малых слюнных желёз губные и нёбные.
Малые слюнные железы расположены в толще слизистой оболочки полости рта или в её подслизистой основе.
Размеры малых желез разнообразны, их диаметр составляет от 1 до 5 мм.

Большие слюнные железы
- околоушная,
- поднижнечелюстная,
- подъязычная.
В ротовую полость открываются протоки этих желез, которые вырабатывают слюну слабощелочной реакции (рН 7,4 — 8,0), содержащую воду, неорганические вещества (соли), муцин (мукополисахариды), ферменты (птиалин, мальтаза, липаза, пептидаза, протеиназа), лизоцим (антибиотическое вещество).
Слюна не только увлажняет слизистую оболочку, но и размачивает пищевой комок, участвует в расщеплении питательных веществ и действует на микроорганизмы как бактерицидное средство.

Общие функции
- экзокринная — секреция белковых и слизистых компонентов слюны;
- эндокринная — секреция гормоноподобных веществ;
- фильтрационная — фильтрация жидкостных компонентов плазмы крови из капилляров в состав слюны;
- экскреторная — выделение конечных продуктов метаболизма.
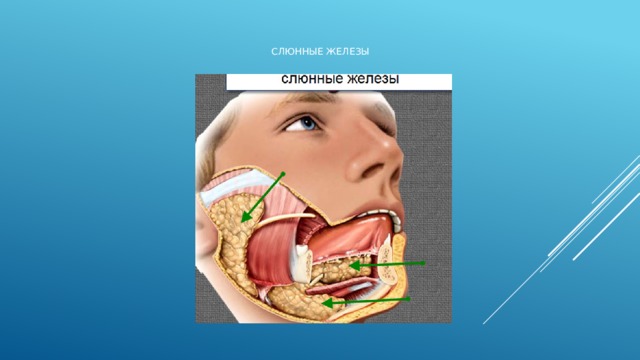
Слюнные железы

Околоушная железа
Околоушная слюнная железа (gl. parotis) парная, наиболее крупная из всех слюнных желез, вырабатывает слюну, в которой содержится много белка.
Железа располагается в fossa retromandibularis, где в глубине прилегает к крыловидным мышцам и мышцам, начинающимся от шиловидного отростка (mm. stylohyoideus, stylopharyngeus и заднее брюшко m. digastricus), вверху распространяется до наружного слухового прохода и pars tympanica височной кости, внизу находится на уровне угла нижней челюсти.
Поверхностная часть железы располагается под кожей, покрывает m. masseter и ветвь нижней челюсти.
Железа покрыта плотной соединительнотканной капсулой, которая соединяется с поверхностным листком фасции шеи.
Ее паренхима состоит из железистых долек, имеющих альвеолярное строение. Стенки альвеол образованы секреторными клетками.
Между дольками в прослойках соединительной ткани проходят выводные протоки.

Протоки железы
Различают:
-Вставочные протоки располагаются в альвеолах, образованных секреторными клетками.
-Исчерченные протоки более крупные, находятся также внутри долек.
-Междольковые протоки (соединение многих исчерченных протоков).
Общий выводной проток (ductus parotideus) :
длиной 2—4 см, начинается путем слияния всех междольковых протоков, располагается ниже скуловой дуги на 1 — 2 см, на поверхности жевательной мышцы.
У переднего края ее он прободает жировое тело и щечную мышцу, открывается в преддверие рта на уровне второго (первого) большого коренного зуба верхней челюсти.
Через околоушную железу проходят наружная сонная, поверхностная височная, поперечная, задняя ушная артерии, лицевой нерв и позадичелюстная вена.
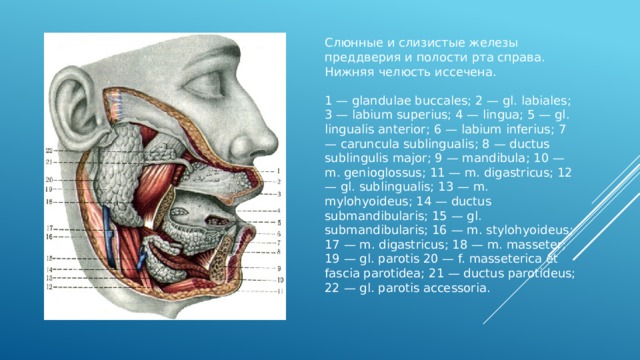
Слюнные и слизистые железы преддверия и полости рта справа. Нижняя челюсть иссечена.
1 — glandulae buccales; 2 — gl. labiales; 3 — labium superius; 4 — lingua; 5 — gl. lingualis anterior; 6 — labium inferius; 7 — caruncula sublingualis; 8 — ductus sublingulis major; 9 — mandibula; 10 — m. genioglossus; 11 — m. digastricus; 12 — gl. sublingualis; 13 — m. mylohyoideus; 14 — ductus submandibularis; 15 — gl. submandibularis; 16 — m. stylohyoideus; 17 — m. digastricus; 18 — m. masseter; 19 — gl. parotis 20 — f. masseterica et fascia parotidea; 21 — ductus parotideus; 22 — gl. parotis accessoria.
Слюнные и слизистые железы преддверия и полости рта справа. Нижняя челюсть иссечена. 1 — glandulae buccales; 2 — gl. labiales; 3 — labium superius; 4 — lingua; 5 — gl. lingualis anterior; 6 — labium inferius; 7 — caruncula sublingualis; 8 — ductus sublingulis major; 9 — mandibula; 10 — m. genioglossus; 11 — m. digastricus; 12 — gl. sublingualis; 13 — m. mylohyoideus; 14 — ductus submandibularis; 15 — gl. submandibularis; 16 — m. stylohyoideus; 17 — m. digastricus; 18 — m. masseter; 19 — gl. parotis 20 — f. masseterica et fascia parotidea; 21 — ductus parotideus; 22 — gl. parotis accessoria.

Поднижнечелюстная железа
Поднижнечелюстная железа (gl. submandibularis) имеет дольчатое строение, вырабатывает белково-слизистый секрет.
Железа локализуется под краем нижней челюсти в regio submandibularis, которую ограничивают сверху m. mylohyoideus, сзади — заднее брюшко двубрюшной мышцы, спереди — переднее ее брюшко, снаружи — platysma.
Железа покрыта соединительнотканной капсулой, представляющей часть f. colli propria.
От железы отходит довольно толстый выводной проток — вартонов проток (лат. ductus submaxillaris), который помещается на дне полости рта и открывается на верхушке парного сосочка, находящегося около уздечки языка.
Общее строение железы и ее протоков подобно околоушной железе.
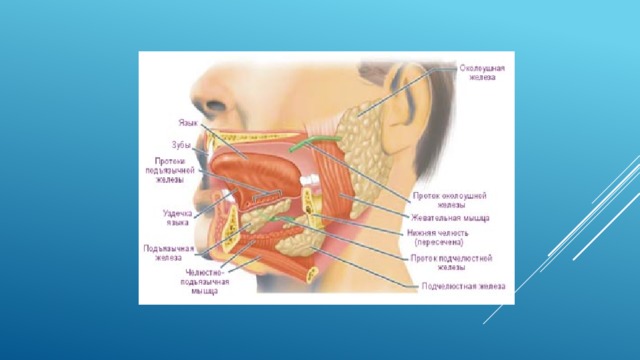

Подъязычная железа
Подъязычная железа (gl. sublingualis) вырабатывает слизистый секрет (муцин); находится под языком и его боковой частью на m. geniohyoideus. Имеет альвеолярное строение, образована из долек.
Общий проток железы и более мелкие протоки открываются под языком по бокам от frenulum sublingualis. Общий проток железы соединяется с конечной частью протока поднижнечелюстной железы.

Функции слюнных желез
1. Защитная – обеспечивается бактерицидной активностью ряда ферментов (лизоцима, липазы, РНК-азы, ДНК-азы), опсонинов и др..
2. Пищеварительная – слюна создает необходимые условия для формирования и скольжения пищевого комка по пищеводу.
3. Трофическая – состоит в поддержании постоянного увлажнения слизистой, высокого уровня физиологической регенерации и метаболических процессов.
4. Инкреторная – заключается в выработке веществ, сходных по действию с гормонами – инсулиноподобного белка, глюкагона, паротина, эритропоэтина, тимотропного фактора и др.
5. Очищающая – за счет очищения и смывания микроорганизмов, остатков пищи с поверхности слизистой оболочки и зубов.
6. Минерализующая – обеспечивается механизмами, препятствующими выходу из эмали составляющих ее компонентов из слюны в эмаль (гидроксиапатит, гидроксифторапатит).

Методы и методики лучевой диагностики
- Рентгенография
- Мильтиспиральная компьютерная томография (МСКТ)
- Магнитно-резонансная томография (МРТ)
- Ультразвуковая диагностика (УЗИ)
- Радионуклидная диагностика (ПЭТ)
Рентгенологический метод= рентген+КТ
рентгенография (внутриротовая рентгенография дна полости рта вприкус, рентгенография нижней челюсти в боковой проекции и носо-лобной проециях), сиалография, ультразвуковое исследование, мультиспиральная компьютерная томография, КТ-сиалография, магнитно-резонансная томография.

Рентгенография
- внутриротовая рентгенография дна полости рта вприкус,
- рентгенография нижней челюсти в боковой проекции и
- Рентгенография в носо-лобной проеции.

Сиалография
- Сиалографи́я (греч. sialon слюна + graphō писать, изображать) метод рентгеноконтрастного исследования больших слюнных желез — околоушной, поднижнечелюстной и подъязычной.
- Масляные (йодлипол),
- Водорастворимые ( 75% уротраст).
Водорастворимые контрасные препараты лучше, так как при клинических исследованиях доказано, что они не вызывают видимых патоморфологических изменений в тканях слюнных желез и могут быть рекомендованы для широкого практического использования в клинике при сиалографии.

Рентгеноконтрастная сиалография
- Показана при хронических воспалительных процессах, опухолях слюнных желез, сиалолитиазе и ряде других заболеваний.
- Противопоказаниями служат острое воспаление слизистой оболочки полости рта и сосочка выводного протока слюнной железы, а также повышенная чувствительность организма к йоду.
- Относительным противопоказанием является острое воспаление слюнной железы и ее выводного протока.

Методика выполнения сиалографии
- Исследование начинают с обзорной рентгенографии железы (в прямой и косой проекциях) без применения рентгеноконтрастных препаратов. Затем с помощью специальной канюли или катетера, вставленных в проток слюнной железы, вводят рентгеноконтрастное вещество (до появления у пациента чувства распирания в этой области) и производят снимки в разных проекциях. При необходимости обычную рентгенографию дополняют томографией или рентгенографией с прямым увеличением изображения. Для оценки выделительной функции железы снимки производят через каждые 30 мин в течение 2 ч.

Сиалография
При рентгеноконтрастной сиалографии возможны осложнения в виде перфорации выводного протока и его инфицирования.
Правильно произведенное исследование осложнений не вызывает.
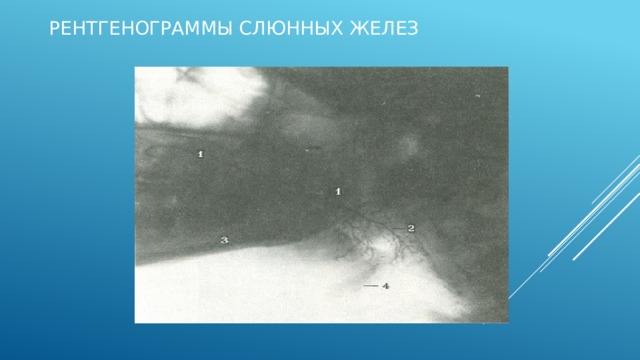
Рентгенограммы слюнных желез
После введения контрастного вещества в проток любой слюнной железы (сиалография) по контуру и архитектуре протоков можно судить о состоянии железы. Контуры протока четкие, имеют равномерный диаметр, архитектура дольковых протоков правильная, пустоты отсутствуют; как правило, легко заполняются протоки 5-го, 4-го, 3-го, 2-го и 1-го порядка, имеющие древовидную форму. Все протоки освобождаются от контрастного вещества в течение первого часа после введения.
Боковая сиалограмма левой околоушной слюнной железы. 1 — проток; 2 — внутрижелезистые слюнные протоки; 3 — нижняя челюсть; 4 — подъязычная кость.
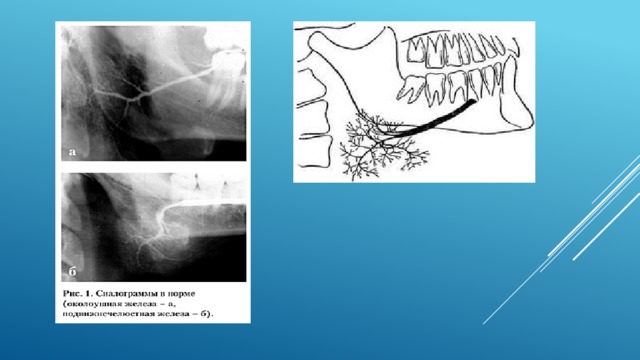

МСКТ
Стандартные анатомические ориентиры, которые необходимо использовать при МСКТ слюнных желез (6 уровней сканирования):
- уровень челюстно-подъязычной мышцы;
- уровень выводного протока поднижнечелюстной железы;
- уровень верхнего полюса поднижнечелюстной железы;
- уровень нижнего полюса околоушной железы;
- уровень дистального конца шиловидного отростка височной кости;
- уровень дистального конца сосцевидного отростка височной кости.

Показания к МСКТ слюнных желез
- Исключения или подтверждения наличия заболеваний слюнных желез;
- Определения анатомических и морфологических особенностей;
- Планирование лечения и контроля за течением заболевания;
- Оценки эффективности лечебных мероприятий;
- При не информативности результатов повторных пункционных биопсий.
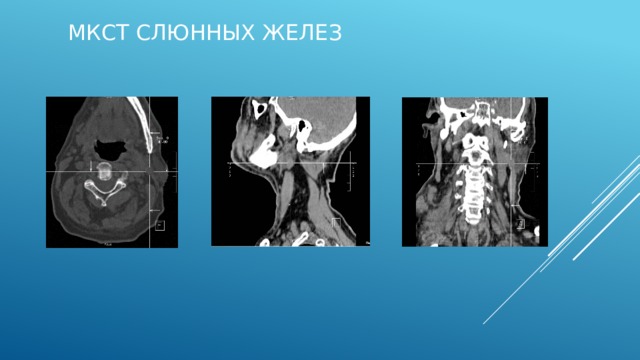
МКСТ слюнных желез
Норма
Аксиальный срез
Сагиттальный
Фронтальный

МСКТ-сиалография
Метод изучения изменений в больших слюнных железах и один из самых чувствительных методов диагностики опухолей.
Можно использовать несколько методик:
- КТ без искусственного контрастирования,
- КТ с одновременным контрастированием выводных протоков слюнных желез,
- КТ с усилением изображения от паренхимы слюнных желез с помощью внутривенного контрастирования.

УЗИ
Преимуществами ультразвукового метода диагностики являются:
- отсутствие ионизирующего излучения,
- простота,
- доступность,
- безболезненность,
- неинвазивность,
- высокая эффективность метода.
Недостатки:
- невозможность оценить распространение процесса,
- невозможность оценить инвазию других органов и важных сосудисто-нервных пучков.
На основе данных только стандартного ультразвукового исследования не всегда возможно дифференцировать
доброкачественные и злокачественные новообразования.
Это повышает значимость цветной доплеровской сонографии , которая позволяет судить о характере кровоснабжения больших слюнных желез в норме и при патологических процессах.

Показания к УЗИ слюнных желез:
- Боль или неприятные ощущения в околоушной, подчелюстной и подъязычной областях;
- Припухлость и болезненность в околоушной, подчелюстной и подъязычной областях;
- Наличие прощупываемых образований в околоушной, подчелюстной и подъязычной областях;
- Увеличение околоушных и подчелюстных лимфатических узлов с повышением температуры.

Классификация заболеваний слюнных желез по МКБ-10
К11.0 Атрофия слюнной железы. К11.1 Гипертрофия слюнной железы. К11.2 Сиаладенит (исключены: эпидемический паротит (В26.-) и увеопаротидная лихорадка Хирфорда (Д86.8). К11.3 Абсцесс слюнной железы. К11.4 Свищ слюнной железы (исключён: врождённый свищ слюнной железы (Q38.4). К11.5 Сиалолитиаз (камни слюнной железы или протока). К11.6 Мукоцеле слюнной железы.
Слизистая:
- киста с экссудатом,
- ретенционная киста.
Ранула (ретенционная киста)
Заболевания слюнных желез отнесены к классу К11.
Различают:

Классификация заболеваний слюнных желез по МКБ-10
К11.7 Нарушения секреции слюнных желёз (исключена: сухость полости рта БДУ, R68.2):
- Гипоптиализм
- Птиализм
- Ксеростомия
К11.8 Другие болезни слюнных желёз (исключён синдром сухости {болезни Шёгрена}, М35.0):
- Доброкачественное лимфоэпителиальное поражение слюнной железы
- Болезнь Микулича
- Некротизирующая сиалометаплазия
- Сиалэктазия
- Стеноз или сужение слюнного протока
К11.9 Болезнь слюнной железы не уточнённая: Сиаладенопатия БДУ.
Заболевания слюнных желез отнесены к классу К11.
Классификация заболеваний слюнных желез (Сазама Л., 1971; Клементов А. В., 1974; Ромачева И. Ф. и др., 1987; Афанасьев В. В., 1993; Денисов А. Б., 1993; Ивасенко И. П., 1995; и др.).
1. Сиалоадениты:
- по локализации: паротиты, сиалосубмандибулиты, сиалосублингвиты, сиалоадениты малых слюнных желез (sialoadenitis minoris)
- по течению: острые:
- вирусные (вирус паротита, гриппа и др.); бактериальные (серозные, гнойные, гнойно-некротические); хронические: неспецифические (паренхиматозная, интерстициальная, протоковая форма); специфические (туберкулез, актиномикоз, сифилис);
- вирусные (вирус паротита, гриппа и др.);
- бактериальные (серозные, гнойные, гнойно-некротические);
- хронические:
- неспецифические (паренхиматозная, интерстициальная, протоковая форма);
- специфические (туберкулез, актиномикоз, сифилис);
обострение хронического сиалоаденита.
Предлагаемая классификация сохраняет в своей основе общепринятые классификационные группы, и построена с учетом клинических, рентгенологических и гистологических критериев.
Предлагаемая классификация сохраняет в своей основе общепринятые классификационные группы, и построена с учетом клинических, рентгенологических и гистологических критериев.
Ее главным преимуществом при сравнении с классификацией заболеваний слюнных желез по МКБ 10 является хорошая адаптация к клинической практике. В классификации по МКБ 10 имеется ряд неточностей и ошибок, что затрудняет выставление диагноза в соответствии с этой классификацией. Например, атрофия и гипертрофия слюнных желез вынесены как болезни К 11.0 и К 11.1 соответственно, хотя они являются только симптомами, встречающимися при различных заболеваниях слюнных желез и не могут быть отнесены к болезням. И таких неточностей в классификации МКБ достаточное количество, чтобы в клинической практике использовать более адаптированную классификацию, предложенную проф. И.Ф. Ромачёвой и проф. В.В. Афанасьевым.

Наиболее часто встречаемые заболевания
Лучевая диагностика этих заболеваний, а также диагностический алгоритм на примере клинического случая.

Сиалоаденит

Паренхиматозный (а) и интерстициальный (б) сиалоаденит
1- начальная,
2 - клинически выраженная,
3 - поздняя.
Острое воспаление слюнных желез – сиалоаденит.
Паренхимат. (паротит)Сиалоаденит 1 - паренхима железы видна нечетко, визуализируются единичные округлые скопления контрастного препарата диаметром 1-2 мм. Иногда вовлечена симметричная железа.
П.с.2- множество полостей диаметром 2-3 мм, протоки порядков не определяются или прерывисты.
П.с.3- образование абсцессов и рубцевание. Множественные разнокалиберные скопления контраста – полости абсцессов, протоки IV, V порядков сужены, или отсутствуют.
Интерстиц. с (паренхима – диффузное скопление лимфоидных элементов).1- неравномреность изображения паренхимы и сужение протоков III, IV, V порядков.
И.с.2 – железа увеличена, резко сужены протоки II-IV порядков, контуры протоков ровные и четкие.
И.С.3 –паренхима не поределяется , все протоки сужены, контуры их неровные.
И.с.2 -

Для паренхиматозного сиалоаденита характерно наличие шаровидных скоплений рентгеноконтрастного вещества, равномерно распределенных в паренхиме железы, а контуры выводного протока и протоков первого, второго порядка обычно не изменены. Тень ацинусов не определяется. Задержка рентгеноконтрастного вещества в железе. На сиалограммах можно обнаружить изменения – большое количество полостей (размером 2–3 мм), заполненных рентгеноконтрастным веществом, внутрижелезистые протоки не определяются, протоки I порядка прерывисты. В добавочной доле околоушной железы наблюдаются такие же изменения. Главный выводной проток расширен, несколько деформирован, реже – неизменен.
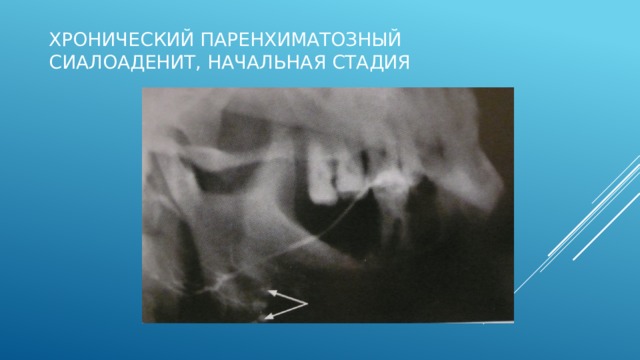
Хронический паренхиматозный сиалоаденит, начальная стадия
Сиалограмма в боковой проекции правой околоушной слюнной железы
В нижнем полюсе железы видны отдельные кистовидные полости, заполненные контрастным веществом.

Левосторонний хронический паренхиматозный сиалоаденит, клинически выраженная стадия
Ортопантомосиалограмма ребенка 5,5 лет.
Протоки 1, 2 и 3 порядков не определяются, множество полостей диаметром 2-3 мм, заполненных контрастом.

Хронический паренхиматозный сиалоаденит, поздняя стадия
Сиалограмма правой оклоушной сл.ж. в лобо-носовой проекции.
Протоки 2-5 порядков не видны, множество кистозных полостей диаметром 1-4 мм, заполненных контрастом
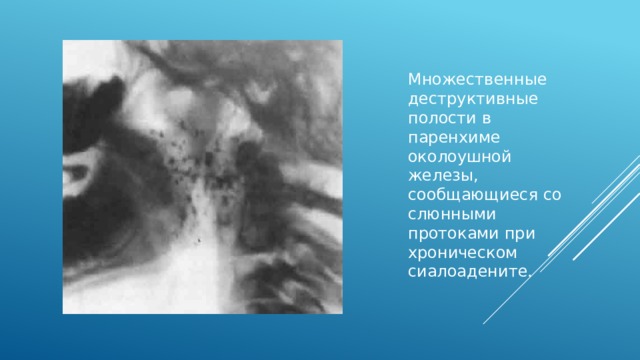
Множественные деструктивные полости в паренхиме околоушной железы, сообщающиеся со слюнными протоками при хроническом сиалоадените.
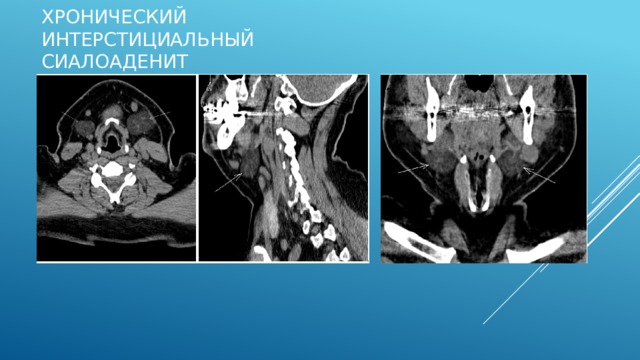

Хронический интерстициальный сиалоаденит
На серии компьютерных томограмм определяется увеличенные в объеме поднижнечелюстные слюнные железы с обеих сторон, с четкими ровными контурами, структура желез неоднородна за счет наличия жировых включений (жировая дистрофия). На фоне жировой дистрофии железы хорошо определялась фиброзная капсула и отдельные междольковые перегородки. Конкрементов в паренхиме и выводных протоках желез не выявлено.
Заключение: хронический интерстициальный сиалоаденит, стадия обострения.

Острый сиалоаденит(воспаление поднижнечелюстной слюнной железы)
Сиалоз
- неопухолевое и невоспалительное симметричное увеличение слюнных желёз вследствие гиперплазии и гипертрофии секреторных клеток.

Характерно сужение мелких и более крупных протоков, обеднение рисунка паренхимы железы.
Сужение всех выводных протоков обусловлено их сжатием из-за гипертрофии и гиперплазии клеток паренхимы железы. Если на фоне сиалоза в железе развиваются воспалительные изменения, то возможна деформация главного выводного протока и протоков I, II порядков, т. е. развивается сиалодохит.


Сиалодохит
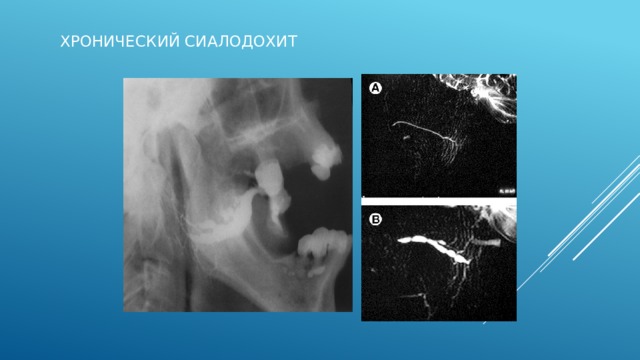
Схематическое изиображение сиалограмм при хроническом сиалодохите на разных стадиях:
1- начальная,
2 - клинически выраженная,
3 - поздняя.
Начальная- главный выводной проток неравномерно расширен или не изменен, расширены протоки I,II, иногда 2-IV порядков. Вид четок- расширенные участки чередуются с неизмененными.
2- просвет протоков значительно расширен, контуры неровные четкие, чередовние расширений с сужениями.
3- участки расширения и сужения протоков чередуются , иногда ход протоков прерывается.
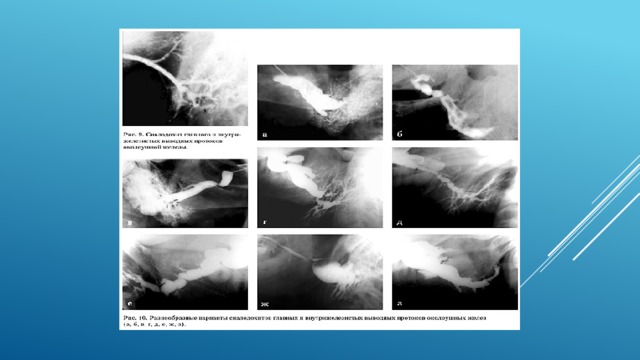
При сиалодохите наиболее точную картину поражения дает второй рентгеновский снимок. Характерным признаком является резкая деформация околоушного или поднижнечелюстного протока, протоков первого и второго порядка, проявляющаяся чередованием участков сужения и расширения. Заполнение ацинусов, как правило, не происходит. Чередование участков расширений и сужений только главного выводного протока или только внутрижелезистых протоков, в других случаях – главного и внутрижелезистых протоков. Паренхима железы может быть неизменной, а могут наблюдаться участки скопления рентгеноконтрастного вещества
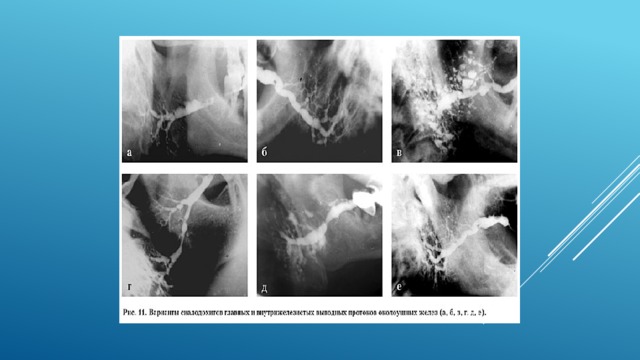
Хронический сиалодохит
Сиалодохит – расширение протоков.
На сиалограмме правой околоушной слюнной железы в боковой проекции размеры железы увеличены, определяется неравномерно заполненный контрастным препаратом расширенный до 3-5 мм главный выводной проток, контуры его четкие неровные, а также сужение протоков II-IV порядков с четкими ровными контурами. Рентгенологическое заключение: интерстициальный сиалоаденит, клинически выраженная стадия. Хронический сиалодохит, клинически выраженная стадия.
МРТ – а – норма
Б- сиалодохит



Слюннокаменная болезнь
Сиалолитиаз (sialolithiasis; греч. sialon слюна + lithos камень; син. слюнно-каменная болезнь) - заболевание, характеризующееся образованием камней в выводных протоках и паренхиме слюнной железы и ее хроническим воспалением.
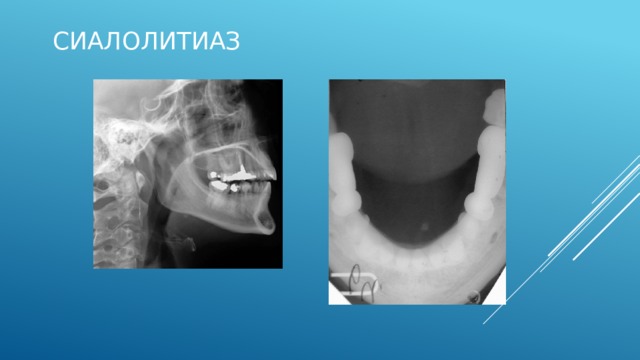
Слюннокаменная болезнь
Сиалолитиаз:
- Наиболее частой патологией слюнных желез и составляет около 50% от всех заболеваний слюнных желез.
- Чаще поражается подчелюстная железа (80-90% случаев), реже околоушная, очень редко подъязычная, описано образование слюнных камней в малых слюнных железах.
- Встречается преимущественно в возрасте от 20 до 60 лет, преимущественно у мужчин (у детей - редко).
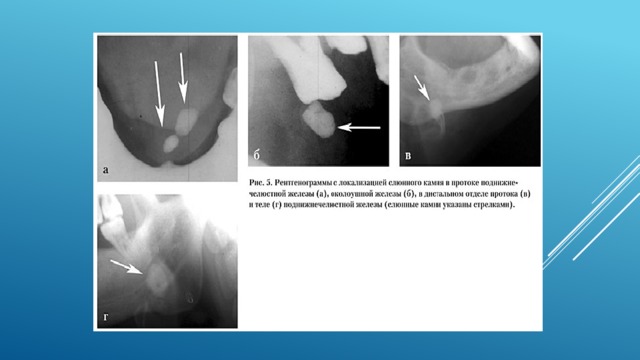
На сиалограммах слюнные камни выявляются в виде рентгеноконтрастных образований округлой (при расположении в железе) или овальной формы (при локализации в выводных протоках). В начальной стадии преимущественно имеются явления дилатации протоков, паренхима прослеживается на всем протяжении в виде нежной диффузной тени, ретенция рентгеноконтрастных веществ минимальна. В клинически выраженной стадии помимо дилатации развивается деформация протоков, паренхима железы заполнена только на отдельных участках, выраженная ретенция рентгеноконтрастной массы, в особенности дистальнее конкремента. Наиболее выраженные изменения наблюдаются в поздней стадии заболевания: увеличивается дилатация протоков, деформация проявляется наличием чередующихся участков расширений и сужений («связки сарделек», в виде четок), контуры протоков становятся нечеткими, тень паренхимы не прослеживается, резко нарастает ретенция рентгеноконтрастного вещества во всех структурах железы.
Сиалолитиаз
На рисунке 10-3.а. представлена рентгенография черепа в боковой проекции.
Сиалолитиаз
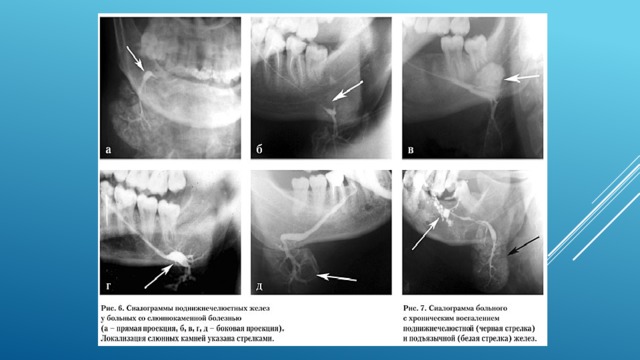
Слюннокаменная болезнь правой и левой поднижнечелюстной желез. Билатеральная субтракционная сиалограмма пр.и лев. Плднижнечелюстных сл.жел.
Стрелки- дефекты наполнения контраста в выводных протоках сл.желез
Сиалолитиаз
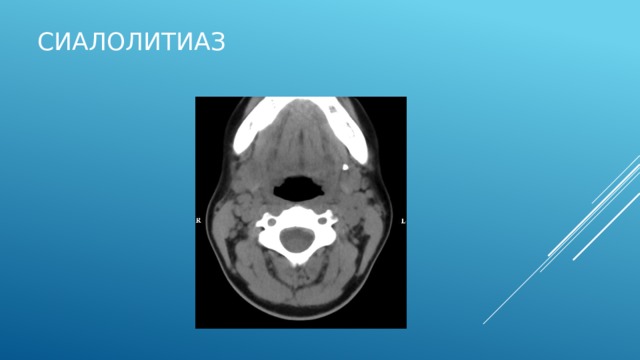
представлена мультиспиральная компьютерная томография в аксиальной плоскости на уровне выводного протока левой поднижнечелюстной слюнной железы. По данным представленным на рисунках 10-3.а. и 10-3.б. в просвете протока левой поднижнечелюстной железы визуализируется округлая, с четкими ровными контурами гипердесная структура, без признаков воспаления, которая вероятнее всего соответствует конкременту.
Заключение: конкремент левого выводного протока поднижнечелюстной слюнной железы.
Сиалолитиаз
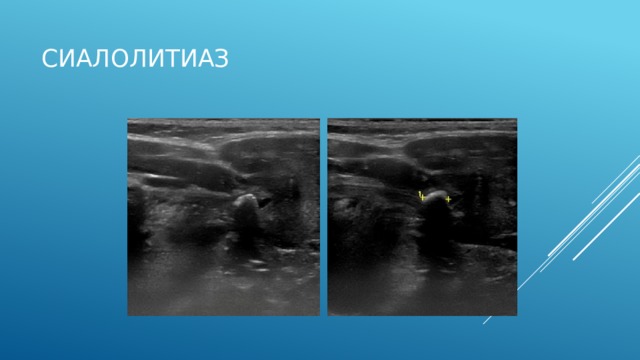
На сонограмме правой поднижнечелюстной слюнной железы определяется гипоэхогенная овальная структура четкими ровными контурами, за которой следует анэхогенная дорожка (акустическая тень).
Заключение: конкремент правой поднижнечелюстной железы.




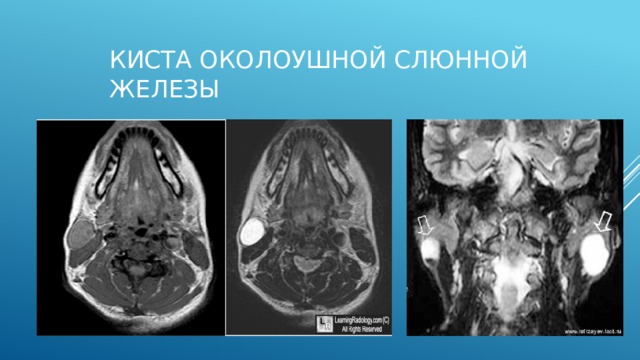
Киста околоушной слюнной железы
Т1- гипо.
На Т2 – гиперинтенсивный сигнал, четкие ровные контуры.
1-снимок – справа
2 снимок другой пациент Т2. обе железы.
Болезнь Шегрена (БШ)
Болезнь Шегрена (БШ)
Синдром Шегрена (СШ).
В 1933 году шведский офтальмолог описал симптомокомлекс у больных с кератоконьюктивитом. СШ сопутствует ревматоидному артриту, системной красной волчанке, системной склеродермии, гепатобилиарным заболеваниям, тиреоидиту Хашимото и другим аутоиммунным процессам.
Болезнь Шегрена (БШ) выделяется в самостоятельную нозологическую единицу, при которой не отмечается сопутствующих аутоиммунных нарушений.

Клиника
Клинические стоматологические признаки:
- ксеростомию,
- увеличение желез,
- хроническое воспаление желез,
- признаки, возникающие задолго до клинических проявлений процесса в слюнных железах (множественный, часто пришеечный кариес, сухость красной каймы губ, заеды, стоматит, увеличение регионарных лимфатических узлов).
многообразна.

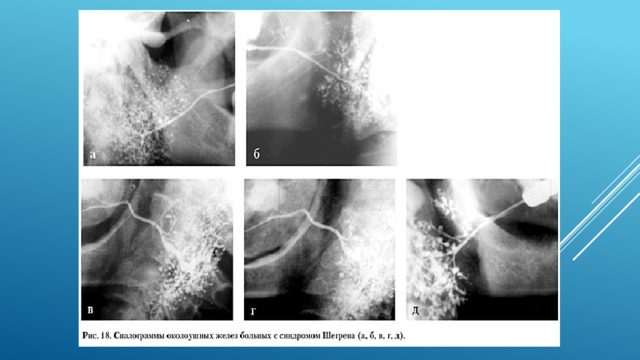
При синдроме Шегрена на сиалограмме иммется скопление в паренхиме железы рентгеноконтрастного вещества в виде округлых пятен размером 1–2 мм и более (в виде «гроздьев винограда»). Главный выводной проток и внутрижелезистые протоки I и II порядка сохраняют правильное строение. В поздней стадии заболевания размеры полостей увеличиваются, появляется деформация всех протоков

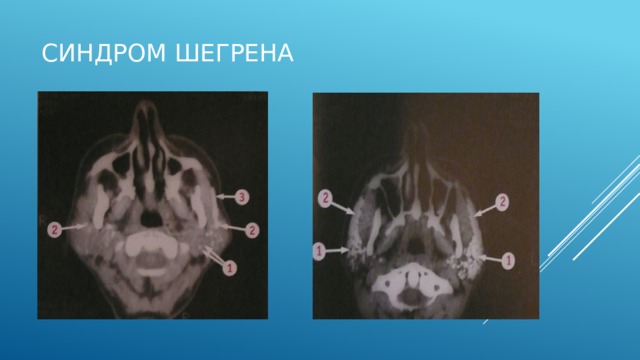
Синдром Шегрена
КТ на уровне пр. и левой околоушных слюнных желез.
1-структура слюнных желез неоднородна
2- множественные участи повышенной плотности в ок. жел.(ретенция иодилипола в течение месяца после проведенной сиалографии)
3- видны лев. И пр. околоушные протоки (следствие ретенции иодолипола)
Мукоэпидермоидная опухоль
Болеют:
- Женщины (в 3 раза чаще) ,
- Возраст: между 40 и 50 годами.
Клиническая картина
- безболезненное медленно растущее или болезненное быстро растущее объемное образование.
- наблюдается парез мимических мышц, увеличение шейных лимфоузлов.
Высокодифференцированная опухоль - границы четкие, растут медленно.
Низкодифференцированная - болезненное образование, спаянное с окружающими тканями, растут быстро, метастазируют в регионарные лимфоузлы.
это самая частая злокачественная опухоль околоушной слюнной железы

Мукоэпидер- моидная опухоль
Опухоль поднижнечелюстной слюнной железы слева, метастазы в лимфоузлы.
Диагностика
КТ, МРТ, ПЭТ-исследования при опухоли околоушной слюнной железы.
Лечение
Лечение хирургическое. Возможность сохранить лицевой нерв зависит от стадии заболевания.
Доброкачественная опухоль слюнных желез
Плеоморфная аденома - доброкачественная опухоль слюнных желез.
Плеоморфная аденома - это самая частая доброкачественная опухоль слюнных желез; чаще встречается у женщин.
Клиническая картина
Анамнез. Безболезненное объемное образование в слюнной железе (чаще всего околоушной); растет медленно
Клиническая картина. Плотное безболезненное образование, не спаянное с кожей.
Течение. Опухоль растет медленно, без лечения достигает больших размеров.
Лечение
Лечение хирургическое с сохранением ветвей лицевого нерва.
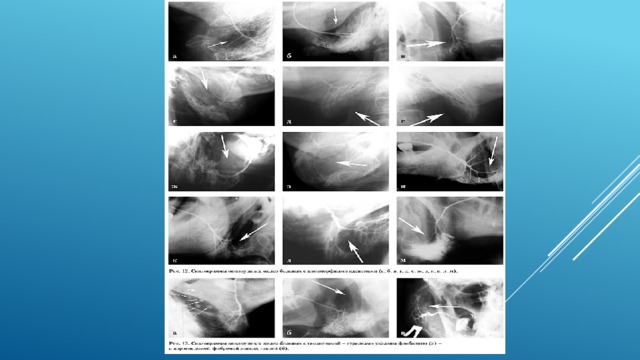
Доброкачественные опухоли на сиалограммах определяются в виде четко ограниченного дефекта наполнения ацинусов и протоков железы соответственно локализации опухоли и ее размерам. Нарушение непрерывности протоков не наблюдается.
Для злокачественных новообразований слюнных желез к характерным симптомам относятся: обрыв и фрагментация выводных протоков, заполнение рентгеноконтрастным веществом сохранившихся участков паренхимы, наличие очагов скопления рентгеноконтрастного вещества в участках разрушения ткани железы. Указанные изменения наблюдаются преимущественно в паренхиме, окружающей периферию опухоли. На сиалограммах также будут определяться дефекты наполнения, соответствующие топографии и размеру опухоли. Резко страдает функция железы, о чем свидетельствует задержка контраста.



Клинический случай
Больная А., 44 лет , обратилась в поликлинику с жалобами на мало-болезненное образование в проекции левой околоушной слюнной железы.
Объективно:
увеличение левой околоушной слюнной железы за счет смещаемого, плотной консистенции, несколько бугристого и болезненного при пальпации, округлой формы образования. Правая околоушная железа не изменена.
Пациентке поставлен предварительный диагноз: образование левой околоушной слюнной железы. Для уточнения диагноза пациентке было назначено ультразвуковое исследование.

УЗИ слюнных желез
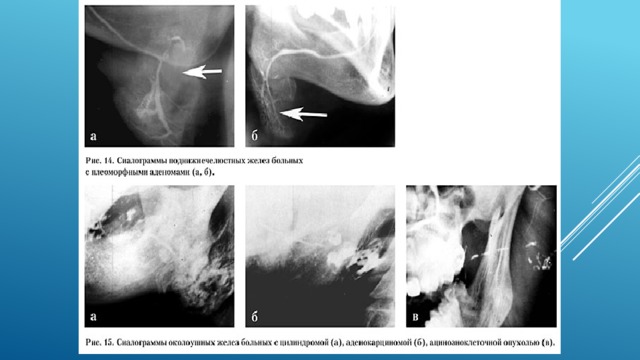
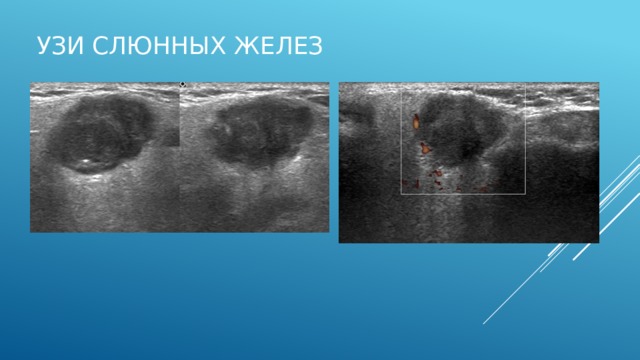
Приведены изображения, выполненные с помощью метода ультразвуковой диагностики, с применением доплерографии. На сонограммах в задне-нижних отделах левой околоушной железы определяется гипоэхогенное овальное образование с хорошо визуализируемыми четкими, крупноволнистыми контурами. Внутри образования отмечаются участки гетерогенной структуры, образовавшиеся за счет некроза или кровоизлияния, также встречается единичный гиперэхогенный участок – кальцинат. При доплерографии определяется небольшое количество, огибающих образование сосудов. Заключение: данная картина характерна для плеоморфной аденомы левой околоушной железы.

Исследование назначено в рамках дифференциально-диагностического поиска.
Дигитальная субтракционная сиалография=рентгеновская сиалография с вычитанием как при ангиографии
Плеоморфная аденома левой околоушной слюнной железы: стрелка – дефект контрастирования с четкими ровными контурами - новообразование
Дигитальная субтракционная сиалография
МСКТ с внутривенным контрастированием
Для диагностики данного образования достаточно проведения ультразвукового исследования.
Но для уточнения характера образования – доброкачественного или злокачественного необходимо проведения дополнительных методов диагностики слюнных желез – МСКТ с внутривенным контрастированием или МРТ.
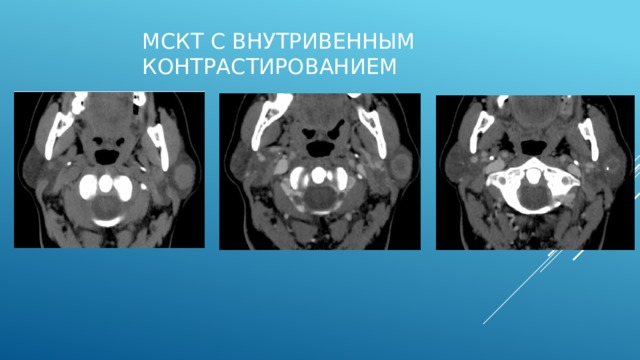
Метод мультиспиральной компьютерной томографии, аксиальные срезы.
исследование выполнено в нативную фазу – 1 снимок
представлены исследования с внутривенным контрастированием – 2и 3 снимки.
На серии аксиальных томограмм на фоне нормальной паренхимы левой околоушной слюнной железе определяется округлое гиперденсное (в нативную фазу) образование с четкими ровными контурами, приблизительными размерами 45х30мм, содержащие единичный кальцинат размерами до 3мм. При контрастировании отмечается негомогенное усиление, в центре образования определяется гиподенсный участок, который может говорить о некрозе или ретенции слизи в нем. Периферическая зона образования остается гиперденсной. Увеличенных шейных лимфатических узлов не выявлено. Правая околоушная железа нормальных размеров, паренхима ее не изменена.
Заключение: образование левой околоушной слюнной железы – плеоморфная аденома (доброкачественная опухоль мышечно-эпителиального происхождения).

С помощью методов лучевой диагностики пациентке выставлен правильный диагноз.

Спасибо за внимание!






























































































