Актуальность темы
Для того чтобы оценить функциональное состояние пациента нужно исследовать сердечно - сосудистую и дыхательную систему, т.е. знать основные параметры жизнедеятельности.
Исследование артериального пульса и артериального давления даёт возможность получить важные сведения о работе сердца и состоянии кровообращения.
Наблюдение за дыханием является одним из необходимых условий для оценки функционального состояния пациента.
Следовательно, очень важно уметь правильно определять частоту дыхательных движений, артериальное давление и исследовать пульс.
В своей последующей учёбе и дальнейшей практике вы будите регулярно оценивать функциональное состояние пациентов. Без знаний по этой теме невозможна ваша дальнейшая практическая деятельность.
Глоссарий
Пульс - периодические колебания стенок кровеносных сосудов, связанные с изменением их кровенаполнения и динамикой давления в них в течение одного сердечного цикла.
Брадикардия - частота сокращений менее 60 ударов в минуту
Тахикардия- частота сокращений предсердий и желудочков более 80 - 100 ударов в минуту.
Центральный пульс – пульс, определяемый на аорте и сонных артериях.
Периферический пульс – пульс определяемый на лучевых артериях и тыльных артериях.
Характеристики пульса:
-
Ритм – интервал между пульсовыми волнами.
-
Ритмичный пульс – пульсовые колебания стенки артерий через равные промежутки времени.
-
Неритмичный пульс – неправильное чередование пульсовых волн.
-
Частота – число сердечных сокращений за 1 минуту.
-
Напряжение – сила, с которой исследователь должен прижать лучевую артерию, чтобы полностью прекратилась её пульсовые колебания.
-
Пульс умеренного напряжения – сдавливается умеренным усилием (при нормальном АД).
-
Пульс напряжённый – сила, с которой необходимо нажать на артерию, чтобы прекратилась пульсация.
-
Мягкий пульс – сжимается легко ( при низком АД).
Артериальное давление(АД) - давление, которое образуется в артериальной системе организма при сердечных сокращениях.
Артериальная гипертензия – повышение систолического давления более 140 мм рт. ст., а диастолического свыше 90 мм рт. ст.
Артериальная гипотензия – снижение систолического давления ниже 100 мм рт. ст. и диастолического ниже 60 мм рт. ст.
Пульсовое давление – разница между систолическим и диастолическим давлением.
Частота дыхательных движений (ЧДД)– количество дыханий за 1 минуту
Тахипноэ – учащение дыхания.
Брадипноэ – урежение дыхания.
Одышка – ощущения затруднения дыхания, обычно сопровождающееся неприятным чувством нехватки воздуха.
Инспираторная одышка – затруднён вдох.
Экспираторная одышка – затруднён выдох.
Смешанная одышка – затруднён вдох и выдох.
Тема: «Оценка функционального состояния пациента»
Исследование пульса
Пульс - периодические колебания стенок кровеносных сосудов, связанные с изменением их кровенаполнения и динамикой давления в них в течение одного сердечного цикла.
Пульс можно исследовать на артериях (артериальный пульс), венах (венный), капиллярах (капиллярный).
Определяемый пульс на аорте и сонных артериях называется – центральным, на лучевых артериях и тыльных артериях – периферическим.
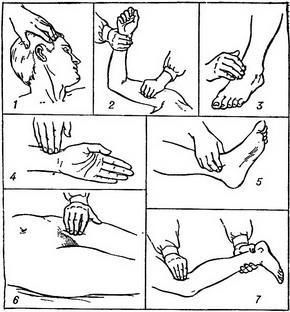
Места исследования пульса:
-
Лучевая артерия
-
Височная артерия
-
Сонная артерия – исследуется с каждой стороны без сильного давления на артерию.
-
Бедренная артерия – исследуется в паховой области при выпрямленном бедре с небольшим его поворотом наружу.
-
Подколенная артерия – пульс определяется в подколенной ямке в положении пациента «лежа на животе».
-
Артерия тыла стопы – исследуют на тыльной поверхности стопы, в проксимальной части первого межплюсневого пространства.
Исследование артериального пульса даёт возможность получить важные сведения о работе сердца и состояния кровообращения.
У здоровых людей частота пульса в норме колеблется в пределах 60 -80 ударов в минуту.
Характеристика пульса:
Ритм – определяется промежутками между двумя последующими сокращениями. Если промежутки между сокращениями одинаковы – пульс ритмичный, а если промежутки различные – пульс аритмичный. Аритмичный пульс встречается при мерцательной аритмии, экстрасистолии, дыхательной аритмии.
Частота – число сердечных сокращений за 1 минуту. В норме частота пульса соответствует частоте сердечных сокращений и в среднем ровна 60-90 ударов в минуту. Увеличение количества ударов в 1 минуту более 90 называется тахикордией, уменьшение (менее 60) – брадикардия. При ряде заболеваний (мерцательная аритмия, некоторые экстрасистолии) количество крови, выбрасываемое в аорту левым желудочком, настолько мало, что отдельные пульсовые волны не достигают периферии (пульс не определяется). Разница между числом сердечных сокращений и числом пульсовых ударов называется дефицитом пульса.
Напряжение – сила, с которой надо прижать лучевую артерию, чтобы полностью прекратилась её пульсовые колебания. Пульс умеренного напряжения – сдавливается умеренным усилием (при нормальном А.Д). Пульс напряжённый – трудно сжать артерию (при высоком АД). Мягкий пульс – сжимается легко (при низком АД).
Наполнение — отражает степень наполненности сосуда кровью и оценивается по высоте пульсового колебания. Пульс может обладать большей или меньшей наполненностью. В норме он полный, пульс обладающий малым наполнением – пустой.
Величина пульса определяется его напряжением и наполнением. Она зависит от степени расширения артерии при сердечном сокращении и от спадания ее стенки во время диастолы. По величине пульс различают:
-
- большой (хорошее наполнение и напряжение);
-
- малый (слабое наполнение и напряжение);
-
- нитевидный (величина пульсовых волн настолько незначительна, что он с трудом определяется).
Исследование артериального пульса на лучевой артерии
(в условиях стационара)
Цель:
-
определить основные свойства пульса: частоту, ритм, наполнение, напряжение, симметричность на обеих руках.
Показания:
Противопоказания:
Оснащение:
Порядок действий:
| Этапы манипуляции | Обоснование необходимости |
| 1. Подготовка к манипуляции |
| 1. Представиться пациенту. Объяснить пациенту ход манипуляции, получить информированное согласие на манипуляцию. | Соблюдение прав пациента. |
| 2. Подготовить необходимое оснащение. | Обеспечение четкости выполнения процедуры. |
| 3. Вымыть руки гигиеническим способом с мылом. | Обеспечение инфекционной безопасности. |
| 2. Выполнение процедуры |
| 1. Предложить пациенту занять положение «сидя» или «лежа», рука должна быть расслаблена и находиться на поверхности. | Обеспечение достоверности результата. |
| 2. Прижать 2, 3, 4 пальцами лучевые артерии на обеих руках пациента (1 палец должен находиться со стороны тыла кисти) и почувствовать пульсацию артерий. | Определение симметричности пульса на обеих руках. |
| 3. Отпустить одну руку. |
|
| 4. На второй руке определить промежутки между пульсовыми волнами: | Определение ритмичности пульса. |
| 5. Взять часы/секундомер, подсчитать количество пульсовых волн за 1 мин: -
60-80 уд/мин - норма: -
больше 80 - тахикардия -
меньше 60 -брадикардия. | Определение частоты пульса. |
| 6. Прижать артерию сильнее, чем прежде, к лучевой кости и определить степень усилия, необходимого для сдавливания лучевой артерии, чтобы прекратить полностью прохождение пульсовой волны. Эта характеристика зависит от величины АД: при повышенном АД - пульс твердый или напряженный при пониженном АД - пульс мягкий; при умеренном АД - пульс умеренного напряжения. | Определение напряжения пульса. |
| 7. Оценить состояние пациента. При нормальных показателях ОЦК и сердечного выброса наполненность сосудов кровью хорошая - пульс полный. При снижении ОЦК и сердечного выброса (н-р, при кровопотере и падении АД) - пульс пустой. | Определение наполнения пульса. |
| 3. Окончание процедуры |
| 1. Сообщить пациенту результат исследования. | Обеспечение права пациента на информацию. |
| 2. Записать результаты исследования в температурный лист. | Документирование результатов исследования пульса. |
| 3. Вымыть и осушить руки. | Обеспечение инфекционной безопасности. |
Особенности выполнения манипуляции
Особенности выполнения манипуляции:
У детей до 1-1,5 лет пульс определяют обычно на височной артерии (сонной, бедренной), по пульсации в области незакрытого большого родничка, у детей старше 1,5 лет отдают предпочтение определению пульса на лучевой артерии. у детей частота пульса - величина лабильная, поэтому наиболее точные данные получают при подсчете пульса во время сна
Исследование дыхания
Наблюдая за дыханием, особое внимание следует уделять изменению цвета кожных покровов, определению частоты, ритма, глубины дыхательных движений и оценке типа дыхания.
Совокупность вдоха и следующего за ним выдоха считается одним дыхательным движением. Количество дыханий за 1 минуту называется чистотой дыхательных движений (ЧДД). Частота дыхательных движений у взрослого человека в покое составляет 16 – 20 в минуту, у женщин на 2 – 4 дыхания больше, чему мужчин. В положение « лёжа» число движений обычно уменьшается до 14 – 16 в минуту, в вертикальном положении- увеличивается до 18 – 20 в минуту. У тренированных людей и спортсменов частота дыхательных движений может уменьшаться и достигать 6– 8 в минуту. Частота дыхательных движений относится к частоте сердечных сокращений в среднем как 1:4. При повышении температуры тела на 10С дыхание учащается в среднем на 4 дыхательных движения, а пуль учащается на 8 – 10 ударов.
Факторы, приводящие к учащению сокращений сердца, могут вызвать увеличение глубины и учащение дыхания.
К ним относятся; физическая нагрузка, повышение температуры тела, сильное эмоциональное переживание, боль, кровопотеря и др.
По характеру изменения дыхания различают – поверхностное и глубокое. Поверхностное дыхание может быть неслышным или слегка слышным на расстоянии. Глубокое дыхание, слышимое на расстоянии.
К физиологическим типам дыхания относятся грудной, брюшной и смешенный тип. У женщин чаще наблюдается грудной тип дыхания, а мужчин брюшной.
Грудной тип дыхания – дыхательные движения осуществляются в основном за счёт сокращения межрёберных мышц, приводящих в движение грудную клетку: во время вдоха она заметно расширяется и слегка приподнимается, а во время выдоха сужается и незначительно опускается. Такой тип дыхания преимущественно у женщин.
Брюшной тип дыхания (диафрагмальный) – дыхательные движения осуществляются в основном диафрагмой: в фазе вдоха она сокращается и опускается, способствуя быстрому заполнению лёгких воздухом, вследствие создания отрицательного давления в грудной полости (чаще у мужчин).
Смешанный тип дыхания – дыхательные движения совершаются одновременно за счёт сокращения межрёберных мышц и диафрагмы (в физиологических условиях можно наблюдать у лиц пожилого возраста).
При расстройстве частоты, ритма и глубины дыхания возникает одышка. Различают:
-
инспираторную одышку – с затруднённым вдохом;
-
экспираторную одышку с затруднённым выдохом;
-
смешанную – с затруднённым вдохом и выдохом.
Быстро развивающаяся сильная одышка называется удушьем.
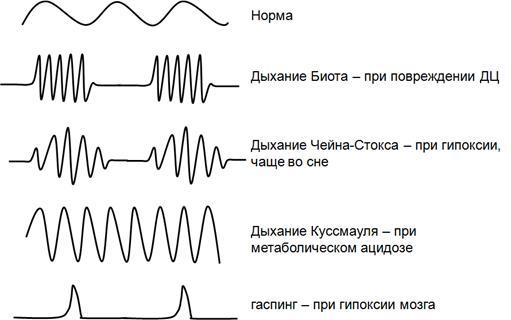
Патологические типы дыхания
Дыхание Куссмауля – редкое, глубокое, шумное, наблюдается при глубокой коме (длительная потеря сознания).
Дыхание Биотта – переодическое дыхание, при ктором происходит правильное чередование периода поверхностных дыхательных движений и пауз, равных по продолжительности (от нескольких минут до минуты).
Дыхание Чейна-Стокса – характеризуется периодом нарастания частоты и глубины дыхания, которое достигает максимума на 5-7 дыхании с последующим периодом убывания частоты и глубины дыхания и очередной длительной паузой, равной по продолжительности (от нескольких секунд до минуты). Во время пациенты плохо ориентируются в окружающей среде или теряют сознание, которое восстанавливается при возобновлении дыхательных движений.
Определение частоты, глубины, ритма дыхания
(в условиях стационара)
цель
Показания:
Противопоказания:
Оснащение:
Порядок действий:
| Этапы манипуляции | Обоснование необходимости |
| 1. Подготовка к манипуляции |
| 1. Представиться пациенту. Предупредить пациента, что будет проведено исследование пульса. | Установление контакта с пациентом. Исключается возможность «управления дыханием». |
| 2. Получить информированное согласие пациента на проведение манипуляции. Предложить пациенту или помочь принять удобное положение: усадить или уложить. | Соблюдение прав пациента на информацию |
| 3. Провести гигиеническое мытьё рук с мылом. | Обеспечение инфекционной безопасности. |
| 2. Выполнение манипуляции |
| 1. Взять пациента за руку как для исследования пульса, наблюдать за экскурсией грудной клетки пациента и считать дыхательные движения за 1 минуту. | Определение числа дыхательных движений. |
| 2. Если не удаётся наблюдать экскурсию грудной клетки, продолжая держать пациента за запястье, положить руки (свою и пациента) на грудную клетку (у женщин) или эпигастральную область (у мужчин), имитируя исследование пульса. | Имитация определения пульса. |
| 3. Окончание манипуляции |
| 1.Провести гигиеническое мытье рук с мылом. | Обеспечение инфекционной безопасности. |
| 2. Записать результаты измерения в температурный лист. | Документирование результатов исследования. |
Особенности выполнения манипуляции:
У детей частота дыхания - величина лабильная, поэтому наиболее точные данные получают при подсчете дыхания во время сна.
Дополнительная полезная информация
В норме частота дыхательных движений в 1 минуту составляет:
Брадипное – редкое дыхание с частотой менее 16 в 1 минуту.
Тахипное – учащенное дыхание с частотой более 20 в минуту.
При повышении температуры тела на 10 С число дыхательных движений в 1 минуту увеличивается на 4.
Артериальное давление
Прямое измерение АД (прямая манометрия) осуществляется непосредственно в сосуде или полости сердца с помощью капилляра и впервые было осуществлено в 1733 году у лошади Хейлсом.
Непрямое измерение АД осуществляется путём уравновешивания давления внутри сосуда через его стенку и мягкие ткани тела (компрессионные методы) .
Наиболее адекватным является компрессирование надувной манжетой Реклингаузена, накладываемой вокруг конечности или сосуда и обеспечивающей равномерное циркуляторное сжатие находящихся внутри неё тканей и сосудов.
Впервые компрессионная манжета была предложена итальянcким врачом Рива-Роччи (S. Riva-Rocci, 1863-1937) в 1896 году. Обычно измеряют АД в плечевой артерии, в которой оно близко к аортальному. В ряде случаев измеряют АД в артериях пальцев рук, бедра, голени. В течение длительного времени повышение АД определяли лишь при пальпации пульса.
Звуковой или аускультативный метод имеет в своей основе открытый в 1905 году Николаем Сергеевичем Коротковым, петербугским врачом-хирургом (1874-1920) феномен звучания артерии при сдавлении её извне.
Н. С. Коротков установил, что если на артерию подать внешнее давление, в ней возникают звуки (тоны, шумы), которые прекращаются как только внешнее давление превысит систоличческое. Затем метод был детально разработан М. Б. Яновским.
Н. С. Коротков закончил Московский университет в 1898 году, стал хирургом, участвовал в русско-японской войне в 1904-1905 году в Маньчжурии. Молодой врач задался целью найти такие признаки, которые помогли бы хирурги определить судьбу конечности ещё до перевязки повреждённой артерии, то есть решить вопрос, останется ли конечность жизнеспособной после операции или она сразу же после неё омертвеет. Н. С. Коротков вспомнил, что ещё Н. И. Пирогов советоавл в каждом сомнительном случае прибегать к выслушиванию аневризмы. Н. С. Коротков начал выслушивать аневризму артерии после наложения манжеты аппарата Рива-Роччи.
8 ноября 1905 года Н. С. Коротков рассказал об открытом им звуковом методе бескровного определения АД в Военно-медицинской Академии. Продолжил изучение этого метода терапевт профессор М. В. Яновский. В 1912 году на 4 съезде терапевтов Д. О. Крылов, ученик М. В. Яновского, сделал доклад, где обощались различные аспекты коротковских звуковых явлений.
В 1962 году ВОЗ рекомендовала метод Короткова, как наиболее целесообразный для врачебной практики.
Артериальное давление - давление, которое образуется в артериальной системе организма при сердечных сокращениях. Нормальные показатели систолического АД колеблются в пределах 90-130 мм рт.ст., диастолического – 60- 90 мм рт. ст.
На уровень артериального давления влияют:
-
величина и скорость сердечного выброса;
-
частота и ритм сердечных сокращений;
-
периферическое сопротивление стенок артерий.
Факторы, которые повышают артериальное давление:
Факторы, которые снижают артериальное давление:
Для измерения артериального давления используют метод предложенный русским хирургом в 1905 году Н. С. Коротковым с применением аппарата тонометра. Все выпускаемые тонометры для измерения артериального давления можно разделить на три вида:
Систолическое АД (в норме 100-130мм рт. ст.) – максимальное – во время сокращения левого желудочка сердца. Отражает состояние сердца и артериальной системы.
Диастолическое (в норме 60-80мм рт. ст.) – минимальное – в фазе расслабления левого желудочка. Свидетельствует о сопротивляемости сосудов.
Пульсовое давление (оптимально – 40-50 мм. рт. ст.) – разница между показателями систолического и диастоллического АД.
Повышение артериального давления выше нормы – гипертензии, понижение давления ниже границ нормы - гипотензия.
Артериальное давление, которое соответствует этим первым слышимым звукам, называется – систолическим. При дальнейшем выпускании воздуха из манжеты давление в ней снижается и наступает момент, когда звук в артерии исчезает называется – диастолическим.
Пульсовое давление – разница между систолическим и диастолическим давление.
Пульсовое давление = Систолическое – Диастолическое
Пример: АД 120/ 80 мм.рт.ст.
120 – 80 = 40 мм.рт.ст.– пульсовое давление
В норме пульсовое давление 40-50 мм.рт.ст.
Полезная информация
Исследование АД было бы более достоверным, если бы учитывался размер манжеты по отношению к окружности плеча. Если использовать стандартную манжету шириной 12 см., истинные цифры АД будут у лиц с окружностью плеча 25 – 30 см.
| Окружность плеча | Размер манжеты | Ширина манжеты |
| 12 – 20 см | Детский | 7 – 10 см. |
| 18 – 25 см. | Подросток | 10 см. |
| 23 – 31 см. | Взрослый | 12 – 15 см. |
Зависимость степени повышения АД (ложного повышения АД) от увеличения окружности плеча.
| Окружность плеча | АД (мм ложного повышения систолы и диастолы) |
| 40 см. | 10/7 мм. |
| 45 см. | 15/10 мм. |
| 50 см. | 21/14 мм. |
| 55 см. | 26/18 мм. |
ВНИМАНИЕ!!! Значение систолического АД не требует коррекции при окружности плеча 30 см., диастолического – при окружности плеча 15 – 20 см.
При окружности плеча 15 – 30 см. – к показателю систолического давления прибавлять 15 мм. рт. ст. При окружности плеча 45 – 50 см. – вычитать из полученного результата 15 – 20 мм рт. ст.
Технология выполнения простой медицинской услуги
ИЗМЕРЕНИЕ АРТЕРИАЛЬНОГО ДАВЛЕНИЯ НА ПЕРИФЕРИЧЕСКИХ АРТЕРИЯХ
| Материальные ресурсы |
-
Прибор для измерения артериального давления (прошедший ежегодную поверку средств измерения), соответствующий росто-возрастным показателям пациента, поверенный и разрешенный к применению в Российской Федерации -
Стетофонендоскоп -
Кушетка (при измерении артериального давления в положении лежа) -
Стул (при измерении артериального давления в положении сидя) -
Стол
|
| Основным неинвазивным методом измерения артериального давления является аускультативный.
Алгоритм исследования артериального давления на периферических артериях -
Подготовка к процедуре: 1.1. Проверить исправность прибора для измерения артериального давления в соответствии с инструкцией по его применению. 1.2. Представиться пациенту, объяснить цель и ход процедуры. 1.3. Обработать руки гигиеническим способом, осушить. 1.4. Придать пациенту удобное положение, усадить или уложить его.
-
Выполнение процедуры: 2.1. Обнажить руку пациента, расположив ее ладонью вверх, на уровне сердца. 2.2. Наложить манжету прибора для измерения артериального давления на плечо пациента. Между манжетой и поверхностью плеча должно помещаться два пальца (для детей и взрослых с маленьким объемом руки - один палец), а ее нижний край должен располагаться на 2,5 см выше локтевой ямки. 2.3. Мембрану стетофонендоскопа поместить у нижнего края манжеты над проекцией плечевой артерии в области локтевой впадины, слегка прижав к коже, но, не прилагая для этого усилий 2.4. Другой рукой закрыть вентиль груши прибора для измерения артериального давления. Постепенно произвести нагнетание воздуха грушей прибора для измерения артериального давления до исчезновения пульса. Этот уровень давления, зафиксированный на шкале прибора для измерения артериального давления, соответствует систолическому давлению. 2.5. Спустить воздух из манжеты прибора для измерения артериального давления и подготовить прибор для повторного накачивания воздуха. 2.6. Повторно накачать манжету прибора для измерения артериального давления до уровня, превышающего полученный результат на 30 мм рт.ст. 2.7. Сохраняя положение стетофонендоскопа, начать спускать воздух из манжеты со скоростью 2-3 мм рт.ст. за секунду. При давлении более 200 мм рт.ст. допускается увеличение этого показателя до 4-5 мм рт.ст. за секунду. 2.8. Запомнить по шкале на приборе для измерения артериального давления появление первого тона – это систолическое давление, значение которого должно совпадать с оценочным давлением, полученным пальпаторным путем. 2.9. Отметить по шкале на приборе для измерения артериального давления прекращение громкого последнего тона – это диастолическое давление. Для контроля полного исчезновения тонов продолжать аускультацию до снижения давления в манжете на 15-20 мм рт.ст. относительно последнего тона. 2.10. Снять манжету прибора для измерения артериального давления с руки пациента.
3. Окончание процедуры 3.1. Сообщить пациенту результат измерения артериального давления. 3.2. Обработать мембрану прибора для измерения артериального давления антисептическим или дезинфицирующим средством. 3.3. Обработать руки гигиеническим способом, осушить. 3.4. Записать результаты в соответствующую медицинскую документацию. Об изменении артериального давления у пациента – сообщить врачу. |
| Дополнительные сведения об особенностях выполнения методики: Для корректного измерения артериального давления необходимо соблюдать ряд условий. 1. Условия измерения артериального давления. Измерение должно проводиться в спокойной комфортной обстановке при комнатной температуре, после адаптации пациента к условиям кабинета в течение не менее 5-10 мин. За час до измерения исключить прием пищи, курение, прием тонизирующих напитков, алкоголя, применение симпатомиметиков, включая назальные и глазные капли. 2. Положение пациента. Артериальное давление может определяться в положении «сидя» (наиболее распространено), «лежа» и «стоя», однако во всех случаях необходимо обеспечить положение руки, при котором середина манжеты находится на уровне сердца. Каждые 5 см смещения середины манжеты относительно уровня сердца приводят к завышению или занижению АД на 4 мм рт.ст. В положении «сидя» измерение проводится у пациента, располагающегося в удобном кресле или на стуле, с опорой на спинку, с исключением скрещивания ног. Необходимо учитывать, что глубокое дыхание приводит к повышенной изменчивости артериального давления, поэтому необходимо информировать об этом пациента до начала измерения. Рука пациента должна быть удобно расположена на столе рядом со стулом, и лежать неподвижно с упором в области локтя до конца измерения. При недостаточной высоте стола необходимо использовать специальную подставку для руки. Не допускается положение руки на «весу». Для выполнения измерения артериального давления в положении «стоя» необходимо использовать специальные упоры для поддержки руки, либо во время измерения поддерживать руку пациента в районе локтя. 3. Кратность измерений. Повторные измерения проводятся с интервалом не менее 2-х минут. Во время первого визита пациента необходимо измерить артериальное давление на обеих руках. В дальнейшем целесообразно производить эту процедуру только на одной руке, всегда отмечая, на какой именно. При выявлении устойчивой значительной асимметрии (более 10 мм рт.ст. для систолического артериального давления и 5 мм рт.ст. для диастолического артериального давления), все последующие измерения проводятся на руке с более высокими цифрами. В противном случае измерения проводят, как правило, на «нерабочей» руке. Если первые два измерения артериального давления отличаются между собой не более, чем на 5 мм рт.ст., измерения прекращают и за уровень артериального давления принимают среднее значение этих величин. Если имеется отличие более 5 мм рт.ст., проводится третье измерение, которое сравнивается по приведенным выше правилам со вторым, а затем (при необходимости) и четвертое измерение. Если в ходе этого цикла выявляется прогрессивное снижение артериального давления, то необходимо дать дополнительное время для расслабления пациента. Если же отмечаются разнонаправленные колебания артериального давления, то дальнейшие измерения прекращают и определяют среднее трех последних измерений (при этом исключают максимальные и минимальные значения артериального давления). Для детей от 1 года до 18 лет Артериальное давление рекомендуется измерять в одни и те же часы суток, после 10-15 минутного отдыха, на правой руке (первый раз на обеих руках), трехкратно с интервалом в 3 минуты. Предпочтительнее располагать манжету на уровне сердца. Для определения АД у детей используются возрастные манжеты. Ширина её должна составлять половину окружности плеча ребенка. Манжета тонометра должна соответствовать возрасту (равна ½ окружности плеча). Выпускаются специальные, соответствующие возрасту манжеты, шириной 3,5 – 13 см. Размеры манжеты для измерения АД: до 1 года 2,5 –см; от 1 до 3-х лет 5-6-см; от 4х до 7 лет 8-8,5 см; от 8 до 9 лет 9 см; от 10 до 13 лет 10 см; от 14 до 18 лет 13 см; Новорожденным детям измерение АД производят на голени манжетой М-130, на бедре – манжетой М-180, височная артерия – М-55 Новорожденные 70/85 нормотензия Дети от года до 5 лет 80+2·n нормотензия, Дети от 5 до 15 лет 100+n нормотензия (n – число лет) |
| Достигаемые результаты и их оценка: Оценка результатов производится путем сопоставления полученных данных с установленным нормативами (для относительно здорового человека).
|
| нормотензия | гипертензия | | день | | = 140/90 | | ночь | | = 125/75 |
|
 ПРИКАЗ МИНЗДРАВА РФ ОТ 24.01.2003 N 4 "О МЕРАХ ПО СОВЕРШЕНСТВОВАНИЮ ОРГАНИЗАЦИИ МЕДИЦИНСКОЙ ПОМОЩИ БОЛЬНЫМ С АРТЕРИАЛЬНОЙ ГИПЕРТОНИЕЙ В РОССИЙСКОЙ ФЕДЕРАЦИИ"
ПРИКАЗ МИНЗДРАВА РФ ОТ 24.01.2003 N 4 "О МЕРАХ ПО СОВЕРШЕНСТВОВАНИЮ ОРГАНИЗАЦИИ МЕДИЦИНСКОЙ ПОМОЩИ БОЛЬНЫМ С АРТЕРИАЛЬНОЙ ГИПЕРТОНИЕЙ В РОССИЙСКОЙ ФЕДЕРАЦИИ"
ПРАВИЛА ИЗМЕРЕНИЯ АРТЕРИАЛЬНОГО ДАВЛЕНИЯ
Основным неинвазивным методом измерения АД является аускультативный метод Н.С.Короткова. Измерение АД с помощью других методов (в первую очередь осциллометрического) и с помощью автоматических приборов в 5 - 15% случаев дает значения АД, устойчиво и существенно отличающиеся от величин по методу Короткова. В этих случаях необходимо ориентироваться только на данные метода Короткова. Для выявления подобных отличий необходимо проводить серии из 3 последовательных (или параллельных) измерений АД двумя методами.
Для корректного измерения АД с целью классификации гипертензии необходимо соблюдать ряд условий, для исключения дополнительных прессорных нагрузок.
1. Условия измерения АД.
Измерение должно проводиться в спокойной комфортной обстановке при комнатной температуре, после адаптации пациента к условиям кабинета в течение не менее 5 - 10 мин. За час до измерения исключить прием пищи, за 1,5 - 2 часа курение, прием тонизирующих напитков, алкоголя, применение симпатомиметиков, включая назальные и глазные капли.
2. Положение пациента.
АД может определяться в положении "сидя" (наиболее распространено), "лежа" и "стоя", однако во всех случаях необходимо обеспечить положение руки, при котором середина манжеты находится на уровне сердца.
Каждые 5 см смещения середины манжеты относительно уровня сердца приводят к завышению или занижению АД на 4 мм рт.ст. В положение "сидя" измерение проводится у пациента, располагающегося в удобном кресле или на стуле, с опорой на спинку, с исключением скрещивания ног. Необходимо учитывать, что глубокое дыхание приводит к повышенной изменчивости АД, поэтому необходимо информировать об этом пациента до начала измерения.
Рука пациента должна быть удобно расположена на столе рядом со стулом, и лежать неподвижно с упором в области локтя до конца измерения. При недостаточной высоте стола необходимо использовать специальную подставку для руки. Не допускается положение руки на "весу". Для выполнения измерения АД в положении "стоя" необходимо использовать специальные упоры для поддержки руки, либо во время измерения поддерживать руку пациента в районе локтя.
Дополнительные измерения АД стоя (ортостаз) проводят через 2 мин после перехода в вертикальное положение для выявления ортостатической гипотензии. Измерение АД в ортостазе целесообразно проводить пациентам старшей возрастной группы (старше 65 лет), при наличии сахарного диабета, недостаточности кровообращения, вегето-сосудистой дистонии, а также пациентам, принимающим вазодилататоры или имеющим эпизоды ортостатической гипотензии в анамнезе.
Целесообразно также измерять АД на ногах, особенно у больных моложе 30 лет. Измерение АД на ногах проводится с помощью широкой манжеты, фонендоскоп располагают в подколенной ямке.
3. Прибор для измерения АД по методу Н.С.Короткова состоит из окклюзионной пневмоманжеты, груши для нагнетания воздуха с регулируемым клапаном стравливания, манометра, стетофонендоскопа или специализированного фонендоскопа из комплекта тонометров. Используются ртутные, стрелочные, либо электронные манометры. Значения давления округляются до ближайшего четного числа. Не допустима практика округлений до "5" и "0" на конце (т.е. записей только типа 145/95 и/или 160/100). Манометры требуют регулярной поверки (точности и регулировки) с интервалами, указанными в технических характеристиках, но не реже одного года. Манжета подбирается с учетом охвата плеча, который измеряется в его средней части с помощью гибкой измерительной ленты. Измерение АД средней плечевой манжетой для взрослых выполняется только при охвате плеча равном 23 - 33 см. В остальных случаях необходимо использовать специальные размеры манжет. При этом ширина и длина внутренней эластичной камеры должны соответствовать охвату плеча - длина не менее 80%, а ширина около 40% последнего. Манжета с меньшей шириной камеры приводит к завышению, а слишком широкая к занижению значений АД.
4. Техника измерения.
Манжета накладывается на плечо таким образом, чтобы средняя часть пневмокамеры находилась над проекцией артерии. Между манжетой и поверхностью плеча должно помещаться два пальца (для детей и взрослых с маленьким объемом руки - один палец), а ее нижний край должен располагаться на 2,5 см выше локтевой ямки. Не рекомендуется накладывать манжету на ткань одежды, запрещено закатывать рукава с образованием сдавливающих валиков из ткани. Головка стетофонендоскопа фиксируется у нижнего края манжеты над проекцией плечевой артерии, причем не допускается создание значительного давления на кожу, а расположение головки под манжетой приводит к ошибкам в определении в первую очередь диастолического АД.
В ходе первого измерения АД (или перед ним) необходимо дополнительно провести оценку систолического АД пальпаторно. Пальпируется лучевая или плечевая артерии. При нагнетании воздуха в манжету фиксируются показания манометра в момент прекращения пульсаций артерии, как оценочное значение систолического АД, после чего компрессия продолжается еще на 30 мм рт.ст. Необходимо учитывать, что избыточно высокое давление компрессии вызывает дополнительные болевые ощущения и повышение АД.
Скорость снижения давления воздуха в манжете должна составлять 2 - 3 мм рт.ст. за секунду (или за время между последовательными сокращениями сердца). При давлении более 200 мм рт.ст. допускается увеличение этого показателя до до 4 - 5 мм рт.ст. за секунду.
Появление первого тона соответствует систолическому АД (первая фаза тонов Короткова). Диастолическое АД определяют по моменту исчезновения тонов Короткова (пятая фаза). Определение диастолического АД по 4-ой фазе (момента резкого ослабления тонов) рекомендовано при проведении измерения АД у детей до 12 - 14-ти лет, беременных женщин, а так же у пациентов с высоким минутным объемом сердца, обусловленным физической нагрузкой, заболеванием или физиологическими особенностями. Для контроля полного исчезновения тонов необходимо продолжить аускультацию до снижения давления в манжете на 15 - 20 мм рт.ст. относительно последнего тона.
При слабых тонах Короткова перед измерением целесообразно поднять руку и выполнить несколько сжимающих движений без значительных усилий.
5. Кратность измерений.
Повторные измерения проводятся с интервалом не менее 2-х минут.
Во время первого визита пациента необходимо измерить АД на обеих руках. При выявлении устойчивой значительной асимметрии (более 10 мм рт.ст. для систолического АД и 5 мм рт.ст. для диастолического АД), все последующие измерения проводятся на руке с более высокими цифрами. В противном случае измерения проводят, как правило, на "нерабочей" руке.
Если первые два измерения АД отличаются между собой не более, чем на 5 мм рт.ст., измерения прекращают и за уровень АД принимают среднее значение этих величин.
Если имеется отличие более 5 мм рт.ст., проводится третье измерение, которое сравнивается по приведенным выше правилам со вторым, а затем (при необходимости) и четвертое измерение. Если в ходе этого цикла выявляется прогрессивное снижение АД, то необходимо дать дополнительное время для расслабления пациента. Если же отмечаются разнонаправленные колебания АД, то дальнейшие измерения прекращают и определяют среднее трех последних измерений (при этом исключают максимальные и минимальные значения АД).
6. Затруднения при измерении артериального давления.
А) "Аускультативный провал" (резкое ослабление и исчезновение тонов после прослушивания первых двух-трех отчетливых тонов) может служить причиной серьезной недооценки систолического АД если при первом измерении не проводится его пальпаторная оценка.
Б) Нарушения ритма сердца. Необходимо пальпировать лучевую артерию для оценки степени неравномерности сокращений сердца в ходе измерений. При выраженной неравномерности необходимо ориентироваться на средние значения АД по результатам 4 - 6 последующих измерений. При редких нерегулярных сокращениях, ориентироваться на значения АД, полученные при эпизодах регулярного ритма.
В) Стенозирующие поражения артерий. При одностороннем поражении сосудов необходимо проводить измерение на контралатеральной руке, а при двустороннем поражении рекомендуется измерение на бедре. Для этого используется специальная бедренная манжета, при этом необходимо учитывать, что систолическое давление на бедре на 15 - 20% выше, чем на плече.
Г) Повышенная ригидность крупных артерий. У пациентов старшей возрастной группы (старше 65 лет), а также у пациентов, длительное время страдающих сахарным диабетом, наблюдается повышенная ригидность крупных артерий, в некоторых случаях препятствующая их спадению при компрессии. При этом метод Н.С.Короткова дает завышение АД, т.е. "псевдо-гипертензию". Для ее исключения полезно одновременно с аускультацией определять АД пальпаторно и при отличии в систолическом АД более 15 мм рт.ст. провести определение ригидности плечевой артерии (например, ультразвуковыми методами). При выраженной ригидности определение АД возможно только инвазивным методом.
7. Наиболее частые ошибки, приводящие к неправильному измерению АД: использование манжеты, не соответствующей охвату плеча, малое время адаптации пациента к условиям кабинета, высокая скорость снижения давления в манжете, отсутствие контроля асимметрии АД, не использование пальпации при первом измерении АД, неправильное положение руки пациента.
Задания самоконтроля по теме: «Оценка функционального состояния организма» (АД, ЧДД, ЧСС)
Задание: ответьте на вопросы:
-
Количество дыханий за 1 минуту?
-
Характеристики пульса.
-
Периодические колебания стенок кровеносных сосудов, связанные с изменением их кровенаполнения и динамикой давления в них в течение одного сердечного цикл?
-
Давление, которое образуется в артериальной системе организма при сердечных сокращениях?
-
Разница между систолическим и диастолическим давлением?
-
АД, возникающее а артериях в момент максимального подъема пульсовой волны после систолы желудочков?
-
Давление, поддерживаемое в артериальных сосудах в диастолу благодаря их тонусу?
-
ЧДД у взрослого в норме?
-
Тип дыхания у мужчин?
-
Остановка дыхания?
-
Пульс у взрослого в норме?
-
Показатели АД, пульс, ЧДД фиксируют?
-
Учащение дыхания?
-
АД измеряют прибором?
-
Тип дыхания у женщин?
Тестовое задание с недостающим цифровым показателем
Задание: впишите недостающий цифровой показатель.
-
Уровень диастолического давления здорового человека - ….. -….. мм.рт.ст.
-
Уровень систолического давления здорового человека - …..-….. мм.рт.ст.
-
Частота пульса в норме - ….. -….. мм.рт.ст.
-
Пульс при тахикардии - выше ….. в минуту.
-
Пульс при брадикардии – ниже….. в минуту.
-
Пульсовое давление в норме - …..- ….. мм.рт.ст.
-
Тахипноэ - ….. в минуту.
-
Брадипноэ - ….. в минуту.
-
Средний показатель АД здорового человека молодого возраста - ….. /….. мм.рт.ст.
-
Минимальный порог нормы АД молодого возраста - …../….. мм.рт.ст.
-
Максимальный порог нормы АД пожилого человека - …../….. мм.рт.ст.
-
Кратность измерения АД первичного пациента - ……
Тестовый контроль по теме: «Оценка функционального состояния организма» (АД, ЧДД, ЧСС)
I вариант
Допишите недостающее слово:
1. Частота дыхания у взрослого человека в норме … в минуту.
2. При экспираторной одышке затруднен ………
3. Повышение артериального давления – это……..
4. Разница между систолическим и диастолическим давлением называют…… давление.
Выберите один правильный ответ:
5. Тип дыхания у новорождённых:
А. Грудной;
Б. Брюшной;
В. Смешанный
6. Частота дыхания у новорожденных в норме:
А. 40-45 в минуту;
Б. 16-20 в минуту;
В. 14-16 в минуту
7. Апноэ это:
А. Редкое дыхание;
Б. Отсутствие дыхания
В. Частое дыхание
8.Частота сердечных сокращений при тахикардии:
А. 60 ударов в минуту;
Б. Свыше 80 ударов в минуту;
В. 50 ударов в минуту.
9. Пульс регистрируют в:
А. Специальной тетради;
Б. Листе врачебных назначений;
В. Температурном листе
10. Места определения пульса на:
А. Сонной артерии;
Б. Почечной;
Г. Аорте.
Тестовый контроль по теме: «Оценка функционального состояния организма» (АД, ЧДД, ЧСС)
II вариант
Допишите недостающее слово:
1. Частота пульса в норме составляет …..в минуту
2. Понижение артериального давления – это……
3. При инспираторной одышке затруднен….
4. Верхним пределом нормального артериального давления считают….мм рт. столба.
Выберите один правильный ответ:
5. Патологический тип дыхания – это:
А. Дыхание грудное;
Б. Дыхание брюшное;
В. Дыхание Куссмауля
6. Брадипноэ это:
А. Частое дыхание;
Б. Редкое дыхание;
В. Отсутствие дыхания.
7. Частота дыхания у взрослого человека в норме:
А. 40-45 в минуту;
Б. 16-20 в минуту;
В. 14-16 в минуту;
Г. 18-20 в минуту.
8. Укажите типы физиологического дыхания:
А. Грудное;
Б. Брюшное;
В. Смешанное;
Г. Всё перечисленное
9. При брадикардии частота сердечных сокращений:
А. 80 ударов в минуту;
Б. 100 ударов в минуту;
В. менее 60 ударов в минуту.
10.Фонендоскоп после измерения АД обрабатывают:
А. 96% спиртом;
Б. 70% спиртом;
В. Аламинол.
Эталоны ответов на задания самоконтроля по теме: «Оценка функционального состояния организма» (АД, ЧДД, ЧСС)
1.Частота дыхательных движений (ЧДД).
2. Ритм, наполнение, напряжение.
3. Артериальный пульс.
4. Артериальное давление (АД).
5. Пульсовое давление.
6. Систолическим.
7. Диастолическим.
8. 16-20.
9. Брюшной.
10. Апноэ.
11. 60-80
12. Температурный лист.
13. Тахипноэ.
14. Тонометром
15. Грудной.
Эталоны ответов на тестовое задание с недостающим цифровым показателем
-
60-90 мм.рт. ст
-
100 -140 мм.рт.ст
-
60-80 ударов в минуту
-
выше 80 ударов в минуту
-
менее 60 ударов в минуту
-
40-50 мм.рт.ст.
-
более 20 в минуту
-
менее 14 в минуту
-
120/80 мм.рт.ст.
-
100/60 мм.рт.ст.
-
140/90 мм.рт.ст.
-
2-3
Эталон ответов к тестовому контролю
Вариант №1
-
16-20 в минуту
-
Выдох
-
Артериальная гипертензия
-
Пульсовое
-
В
-
А
-
Б
-
Б
-
В
-
А
Вариант №2
-
60-80
-
Артериальная гипотензия
-
Вдох
-
100-140 мм. рт. ст.
-
В
-
Б
-
Б
-
Г
-
В
-
Б











 ПРИКАЗ МИНЗДРАВА РФ ОТ 24.01.2003 N 4 "О МЕРАХ ПО СОВЕРШЕНСТВОВАНИЮ ОРГАНИЗАЦИИ МЕДИЦИНСКОЙ ПОМОЩИ БОЛЬНЫМ С АРТЕРИАЛЬНОЙ ГИПЕРТОНИЕЙ В РОССИЙСКОЙ ФЕДЕРАЦИИ"
ПРИКАЗ МИНЗДРАВА РФ ОТ 24.01.2003 N 4 "О МЕРАХ ПО СОВЕРШЕНСТВОВАНИЮ ОРГАНИЗАЦИИ МЕДИЦИНСКОЙ ПОМОЩИ БОЛЬНЫМ С АРТЕРИАЛЬНОЙ ГИПЕРТОНИЕЙ В РОССИЙСКОЙ ФЕДЕРАЦИИ"




















