ПРАКТИЧЕСКОЕ ЗАНЯТИЕ
Изучение симптомов воздушно-капельных инфекций, составление правил профилактики воздушно-капельных инфекций в дошкольном учреждении
Цель занятия: изучить симптомы и профилактику воздушно-капельных инфекций, в учреждении дошкольного образования
Теоретическая часть Воздушно-капельные инфекции
Дифтерия- острая инфекционная болезнь, характеризующаяся воспалением слизистых оболочек носа, зева, гортани и поражением различных органов. Болезнь сопровождается возникновением плотных пленок на слизистых оболочках и тяжелым общим отравлением организма дифтерийным токсином. Дифтерией болеют люди всех возрастов, однако чаще она встречается у детей от 4 до 6 лет.
Э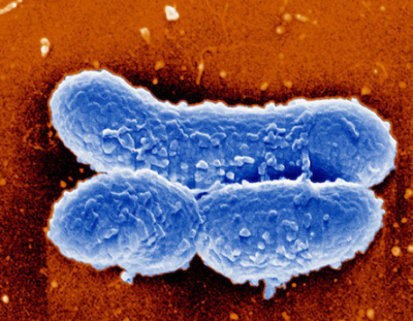 тиология. Возбудитель дифтерии - палочка.
тиология. Возбудитель дифтерии - палочка.  Дифтерийная палочка устойчива во внешней среде, в молоке и воде сохраняется 7 дней, на предметах домашнего обихода (посуда, игрушки, книги, белье и др.) - несколько недель. Солнечные лучи вызывают гибель ее через несколько часов, дезинфицирующие средства (пероксид водорода, хлорамин, фенол, формалин) убивают ее в обычных концентрациях.
Дифтерийная палочка устойчива во внешней среде, в молоке и воде сохраняется 7 дней, на предметах домашнего обихода (посуда, игрушки, книги, белье и др.) - несколько недель. Солнечные лучи вызывают гибель ее через несколько часов, дезинфицирующие средства (пероксид водорода, хлорамин, фенол, формалин) убивают ее в обычных концентрациях.
Источник инфекции - больной человек выделяющий возбудителя в воздух при разговоре, кашле и чихании с мелкими капельками слюны, слизи и мокроты. Инфицирование происходит при вдыхании зараженного воздуха.
Важнейшие клинические симптомы: вызывает воспаление слизистых оболочек носа, зева, гортани и трахеи. На месте поражения образуется серо-белая пленка. В зависимости от места поражения слизистых оболочек различают дифтерию носа, зева, гортани, глаз, наружных половых органов у девочек. При повреждении кожи может быть и дифтерия кожи. Бурное начало, лихорадка до 39-40 °С, значительными пленчатыми налетами и отеком зева, сильной болью при глотании, неоднократной рвотой, отеком подкожной клетчатки в области подчелюстных лимфатических узлов, распространяющимся на шею.
Клиническая картина. Инкубационный период может продолжаться от 2 до 10 дней в зависимости от локализации и тяжести воспалительного процесса. Чаще встречается дифтерия зева - 85-90 % всех заболеваний.Тяжесть, болезни определяется размерами поражения слизистых оболочек, количеством всасывающегося в кровь с пораженных слизистых дифтерийного токсина.
Осложнения. Могут развиваться поражения почек, сердца, нервной системы, часто возникает пневмония.
Лечение. Наиболее эффективным способом лечения диферии является использование противодифтерийной сыворотки, нейтрализующей дифтерийный токсин. Все формы дифтерии подлежат лечению только в больнице.
Профилактика Основным методом профилактики дифтерии является вакцинация детей вакциной АКДС. При отсутствии противопоказаний ее начинают с трехмесячного возраста Наблюдение за эпид. очагом продолжается до 7 дней после изоляции больного.
С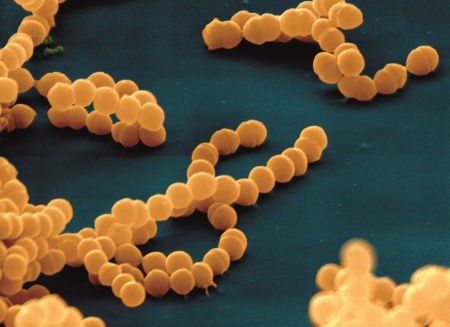 карлатина - острая инфекционная болезнь, поражающая преимущественно детей. Чаще болеют дети в возрасте от 2 до 7 лет. Более высокая заболеваемость отмечается в осенне-зимний период.
карлатина - острая инфекционная болезнь, поражающая преимущественно детей. Чаще болеют дети в возрасте от 2 до 7 лет. Более высокая заболеваемость отмечается в осенне-зимний период.
Этиология. Возбудитель скарлатины гемолитический стрептококк  . Заражение происходит воздушно-капельным путем. Источником инфекции могут быть дети и взрослые с легкой формой скарлатинозной ангины. Возбудитель инфекции некоторое время сохраняется на предметах, которыми пользовался больной. Чаще стрептококк проникает в организм человека через слизистые оболочки верхних дыхательных путей. После попадания на слизистую оболочку он быстро размножается и выделяет сильный токсин, который всасывается в кровь. При этом возникают местное воспаление слизистых оболочек, общее недомогание, сыпь на коже, поражение сердечно-сосудистой и нервной систем.
. Заражение происходит воздушно-капельным путем. Источником инфекции могут быть дети и взрослые с легкой формой скарлатинозной ангины. Возбудитель инфекции некоторое время сохраняется на предметах, которыми пользовался больной. Чаще стрептококк проникает в организм человека через слизистые оболочки верхних дыхательных путей. После попадания на слизистую оболочку он быстро размножается и выделяет сильный токсин, который всасывается в кровь. При этом возникают местное воспаление слизистых оболочек, общее недомогание, сыпь на коже, поражение сердечно-сосудистой и нервной систем.
Клиническая картина. Инкубационный период продолжается от 2 до 14, чаще от 2 до 7 дней. После истечения этого периода внезапно повышается температура, появляются общее недомогание, боль в горле, тошнота и рвота.
Важнейшие клинические симптомы:
1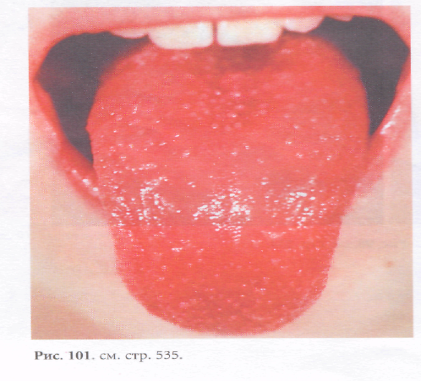 ) ангина с болью в горле, пунцовой окраской мягкого неба, припухлыми миндалинами с некротическим налетом;
) ангина с болью в горле, пунцовой окраской мягкого неба, припухлыми миндалинами с некротическим налетом;
2) лихорадка;
3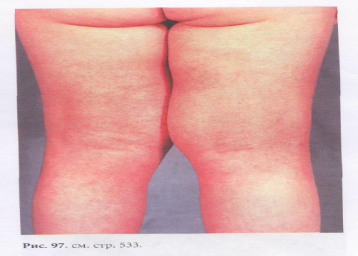 ) сыпь на коже, появляющаяся в первые 24-48 ч и имеющая мелкоточечный вид на красном фоне, особенно интенсивно сыпь распространяется на сгибательных поверхностях конечностей и внизу живота, имеет пунцовую или красную окраску, размером с маковое зерно; на лице не бывает, остается бледной кожа на подбородке и над верхней губой
) сыпь на коже, появляющаяся в первые 24-48 ч и имеющая мелкоточечный вид на красном фоне, особенно интенсивно сыпь распространяется на сгибательных поверхностях конечностей и внизу живота, имеет пунцовую или красную окраску, размером с маковое зерно; на лице не бывает, остается бледной кожа на подбородке и над верхней губой
4) малиновый язык с 4-го дня болезни.
Проявившиеся симптомы болезни удерживаются 3-5 дней, а затем постепенно исчезают. К концу первой или началу второй недели на месте сыпи появляется шелушение, сначала на шее, мочках ушей, а затем на кончиках пальцев рук и ног, на ладонях и подошвах.
Осложнения. При легком течении возможны осложнения со стороны сердца, почек, нервной системы (пневмония, отит, нефрит, миокардит и др.).Диагноз устанавливают на основании триады клинических симптомов: ангина, сыпь и малиновый язык. При диагностике необходимо исключить корь, краснуху, сывороточную болезнь.
Лечение. Легкие формы скарлатины можно лечить в домашних условиях. Для этого больному выделяют отдельную комнату, личную посуду, игрушки, полотенце и постельные принадлежности. Дают пить чай с лимоном, соки из овощей и фруктов. В помещении, где находится больной, 2 раза в день должна проводиться влажная уборка и хорошее проветривание по 15-20 мин через каждые 2 ч. Посуду больного моют отдельно и подвергают кипячению, постельное белье также кипятят.
Дети должны регулярно полоскать рот раствором пищевой соды (1 чайная ложка на стакан кипяченой воды) или фурацилина (1 таблетка на стакан воды).
Для профилактики Детей дошкольного возраста классов следует допускать в детские учреждения через 12 дней после выписки из больницы или домашней изоляции, т. е. не раньше, чем через 22 дня от начала болезни.
Корь острая инфекционная болезнь, которая характеризуется повышением температуры тела, катаром верхних дыхательных путей, воспалением слизистых о болочек глаз, полости рта и появлением на коже пунцовой крупнопятнистой папулезной сыпи.
болочек глаз, полости рта и появлением на коже пунцовой крупнопятнистой папулезной сыпи.
Этиология. Возбудитель кори - вирус. Источник инфекции - больной человек. Путь передачи – воздушно-капельный. Более половины всех заболеваний приходится на детей до 5 лет. После болезни образуется стойкий пожизненный иммунитет. Дети до 3 месяцев обычно корью не болеют, так как сохраняют остаточный иммунитет от матери, которая перенесла болезнь в детстве. Клиническая картина. В течении болезни различают 4 периода. Первый - инкубационный (скрытый) период, продолжается от 6-18 до 21 дня у непривитых и 28 дней у привитых лиц. В это время симптомы болезни не проявляются.
В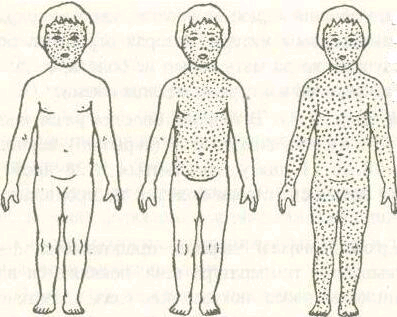 торой - продромальный период, продолжается 3-4 дня. У больного повышается температура тела, появляются насморк, кашель, охриплость голоса, покраснение глаз, слезотечение. Постепенно эти симптомы усиливаются, возникают светобоязнь, одутловатость лица, лающий кашель, может развиться поражение гортани. Характерно наличие на слизистой оболочке щек против нижних коренных зубов мелких белых пятен, Они появляются за 2-3 дня до возникновения сыпи на коже и исчезают на 1-2-й день после этого. Вторая характерная примета этого периода - возникновение энантем (мелких красных пятнышек) на слизистой оболочке неба. Кроме того, в этом периоде ухудшаются аппетит и сон, дети становятся раздражительными, нарушается пищеварение, учащается стул.
торой - продромальный период, продолжается 3-4 дня. У больного повышается температура тела, появляются насморк, кашель, охриплость голоса, покраснение глаз, слезотечение. Постепенно эти симптомы усиливаются, возникают светобоязнь, одутловатость лица, лающий кашель, может развиться поражение гортани. Характерно наличие на слизистой оболочке щек против нижних коренных зубов мелких белых пятен, Они появляются за 2-3 дня до возникновения сыпи на коже и исчезают на 1-2-й день после этого. Вторая характерная примета этого периода - возникновение энантем (мелких красных пятнышек) на слизистой оболочке неба. Кроме того, в этом периоде ухудшаются аппетит и сон, дети становятся раздражительными, нарушается пищеварение, учащается стул.
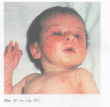
Третий период - появление сыпи на коже, характеризуется новым подъемом температуры тела и ухудшением состояния больного. На 4-6-й день от начала болезни на коже появляется характерная крупнопятнистая папулезная пунцовая сыпь. Высыпание идет этапами по трехдневному циклу: первый день - лицо, второй - туловище, третий - конечности. Период высыпания продолжается 3-4 дня.
Корь. Этапность высыпания:
1-й день - лицо;
2-день - туловище;
3-день - конечности
Четвертый период - появление пигментации сыпи и выздоровление, продолжается 7-10 дней. Сыпь приобретает светло-коричневый цвет и постепенно исчезает, сначала с лица, потом с туловища и затем с конечностей. Исчезновение сыпи сопровождается отрубевидным шелушением кожи. Температура постепенно снижается, улучшается общее состояние больного.
Течение кори может быть легким и тяжелым. При тяжелом бывают носовые кровотечения, рвота, головные боли, иногда бред и галлюцинации.
Осложнения. Корь может осложняться пневмонией, воспалением среднего уха, расстройством желудочно-кишечного тракта, энцефалитом и др.
Корь. Этапность высыпания:
1-й день - лицо;
2-день - туловище;
3-день - конечности
Лечение. Диета больных должна быть полноценной, пища - жидкой или полужидкой. Дополнительно рекомендуют витамины А и С.Детям до двух лет при тяжелой форме кори назначают антибиотики и антигистаминные средства (фенкарол, димедрол, дипразин и др.).
С целью профилактики Прививки против кори проводят в возрасте от 10 месяцев до 8 лет. Непривитым детям, которые были в контакте с больным, с целью профилактики кори вводят гамма-глобулин, предупреждающий болезнь 3-4 недели.
К оклюш. - это одна из самых распространенных детских инфекций. Коклюш - острое инфекционные заболевание.
оклюш. - это одна из самых распространенных детских инфекций. Коклюш - острое инфекционные заболевание.
Возбудитель коклюша - бактерия (коклюшная палочка), называемая бордетеллой (Bordetella pertussis). Коклюшная палочка (Bordetella pertussis) очень неустойчива и быстро погибает во внешней среде, поэтому единственным источником инфекции является только больной .
Коклюш является одним из самых заразных заболеваний. Все люди (дети, и взрослые) очень восприимчивы к коклюшу и, при отсутствии иммунитета, вероятность заболеть после контакта с больным достигает 100%. Болезнь распространяется воздушно-капельным путем. Главный признак коклюша - это приступообразный кашель, который почти не поддается лечению. Палочка, распространяясь при кашле больного человека на 2-3м.
Врожденный иммунитет, обусловленный материнскими антителами, не развивается, поэтому заболеть коклюшем может даже новорожденный. Зато после перенесенного заболевания иммунитет вырабатывается стойкий и сохраняется в течение всей жизни. Очень опасен для детей младше 2-х лет. Инкубационный период, в среднем составляет 5-9 дней, но может колебаться от 3-х до 20-ти.
Клиника коклюша.Заболевание длится примерно 6 недель и делится на 3 периода:
1) продромальный (катаральный),
2) пароксизмальный,
3) период выздоровления.
Катаральный период (длится в течение 1-2 недель). Начинается коклюш постепенно - появляется сухой, частый кашель, иногда небольшой насморк, температура тела повышается незначительно - максимум 37,5-37,7°С, но часто бывает, что температура тела остается нормальной. В этот период заподозрить у ребенка коклюш практически невозможно, поэтому чаще всего заболевшему выставляют диагноз ОРЗ, бронхит. Так как нет температуры, такой ребенок продолжает посещать детский коллектив и распространять инфекцию. Больной человек выделяет микробы во внешнюю среду около месяца, но количество коклюшных палочек постоянно уменьшается с каждым днем, начиная со второй недели болезни, и становится очень незначительным где-то через 3 недели.
Постепенно кашель усиливается, приобретает приступообразную форму, особенно ночью. Пароксизмальный период (длится до 2-3-х месяцев). Кашель становится приступообразным - период спазматического кашля. Дело в том, что кашель при коклюше настолько характерен и имеет свои особенности, что врачу необходимо лишь услышать его и диагноз будет установлен сразу.
Типичный коклюшный кашель - это приступ, состоящий из нескольких кашлевых толчков, серия из 5-15 быстрых кашлевых толчков, не давая больному возможности передохнуть. После окончания приступа кашля больной делает глубокий вдох, который очень часто сопровождается специфическим свистящим звуком. После нескольких нормальный вдохов может начаться новый приступ. Характерна рвота, возникающая в конце приступа или при рвотных движениях, вызванных отхождением густой мокроты. Во время приступа кашля лицо больного краснеет или даже синеет; язык высовывается до отказа, возможна травматизация его уздечки о край нижних резцов; иногда возникают кровоизлияния под слизистую оболочку конъюнктивы глаза. После приступа ребенок утомлен. В тяжелых случаях ухудшается общее состояние.
Тяжесть течения коклюша определяется именно частотой и длительностью приступов в среднем где-то 2-3 месяца. У некоторых детей приступы не часты, у других бывают до 50 в сутки.
Очень тяжело протекает коклюш у детей первого года, особенно первых шести месяцев жизни. У грудных детей не бывает типичных приступов коклюша. Вместо этого у них после нескольких кашлевых толчков может наступить кратковременная остановка дыхания В связи с нехваткой кислорода у младенцев появляются нарушения со стороны нервной системы и другие осложнения.
Период выздоровления Средняя продолжительность заболевания - около 7 недель (от 3 недель до 3 месяцев). Пароксизмальный кашель может появляться вновь в течение нескольких месяцев; как правило, его провоцирует ОРВИ.
Осложнения коклюша.
Особенно тяжело, со значительной летальностью, коклюш протекает у детей первых месяцев жизни; у грудных детей часто наблюдаются приступы апноэ (остановки дыхания), пневмония (воспаление легких), ателектазы (25%), судороги (3%), энцефалопатия (1%), поражение легких (бронхопневмония), особенно в грудном возрасте (вероятность 15%).
Кроме того, серьезным осложнением является энцефалопатия, изменения в головном мозге, которые вследствие возникновения судорог может привести к смерти или оставить после себя стойкие повреждения, глухоту или эпилептические приступы.
Ход занятия.
1.Изучить теоретическую часть.
2.Изучить памятки еще одной болезни и внести информацию в таблицу (грипп,ветрянка)
| Название болезни | Клинические симптомы | Осложнения | Профилактика |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
Контрольные вопросы:
1.Какие профилактические меры предусмотрены для снижения заболеваемости детей воздушно капельными инфекциями в ДДУ ?
2.Какие рекомендации следует внести в памятку для родителей по профилактике заболеваний воздушно-капельных инфекций.?
3.Какая из описанных болезней наиболее сложно лечится?







 тиология. Возбудитель дифтерии - палочка.
тиология. Возбудитель дифтерии - палочка.  Дифтерийная палочка устойчива во внешней среде, в молоке и воде сохраняется 7 дней, на предметах домашнего обихода (посуда, игрушки, книги, белье и др.) - несколько недель. Солнечные лучи вызывают гибель ее через несколько часов, дезинфицирующие средства (пероксид водорода, хлорамин, фенол, формалин) убивают ее в обычных концентрациях.
Дифтерийная палочка устойчива во внешней среде, в молоке и воде сохраняется 7 дней, на предметах домашнего обихода (посуда, игрушки, книги, белье и др.) - несколько недель. Солнечные лучи вызывают гибель ее через несколько часов, дезинфицирующие средства (пероксид водорода, хлорамин, фенол, формалин) убивают ее в обычных концентрациях. карлатина - острая инфекционная болезнь, поражающая преимущественно детей. Чаще болеют дети в возрасте от 2 до 7 лет. Более высокая заболеваемость отмечается в осенне-зимний период.
карлатина - острая инфекционная болезнь, поражающая преимущественно детей. Чаще болеют дети в возрасте от 2 до 7 лет. Более высокая заболеваемость отмечается в осенне-зимний период. ) ангина с болью в горле, пунцовой окраской мягкого неба, припухлыми миндалинами с некротическим налетом;
) ангина с болью в горле, пунцовой окраской мягкого неба, припухлыми миндалинами с некротическим налетом; ) сыпь на коже, появляющаяся в первые 24-48 ч и имеющая мелкоточечный вид на красном фоне, особенно интенсивно сыпь распространяется на сгибательных поверхностях конечностей и внизу живота, имеет пунцовую или красную окраску, размером с маковое зерно; на лице не бывает, остается бледной кожа на подбородке и над верхней губой
) сыпь на коже, появляющаяся в первые 24-48 ч и имеющая мелкоточечный вид на красном фоне, особенно интенсивно сыпь распространяется на сгибательных поверхностях конечностей и внизу живота, имеет пунцовую или красную окраску, размером с маковое зерно; на лице не бывает, остается бледной кожа на подбородке и над верхней губой  болочек глаз, полости рта и появлением на коже пунцовой крупнопятнистой папулезной сыпи.
болочек глаз, полости рта и появлением на коже пунцовой крупнопятнистой папулезной сыпи.
 торой - продромальный период, продолжается 3-4 дня. У больного повышается температура тела, появляются насморк, кашель, охриплость голоса, покраснение глаз, слезотечение. Постепенно эти симптомы усиливаются, возникают светобоязнь, одутловатость лица, лающий кашель, может развиться поражение гортани. Характерно наличие на слизистой оболочке щек против нижних коренных зубов мелких белых пятен, Они появляются за 2-3 дня до возникновения сыпи на коже и исчезают на 1-2-й день после этого. Вторая характерная примета этого периода - возникновение энантем (мелких красных пятнышек) на слизистой оболочке неба. Кроме того, в этом периоде ухудшаются аппетит и сон, дети становятся раздражительными, нарушается пищеварение, учащается стул.
торой - продромальный период, продолжается 3-4 дня. У больного повышается температура тела, появляются насморк, кашель, охриплость голоса, покраснение глаз, слезотечение. Постепенно эти симптомы усиливаются, возникают светобоязнь, одутловатость лица, лающий кашель, может развиться поражение гортани. Характерно наличие на слизистой оболочке щек против нижних коренных зубов мелких белых пятен, Они появляются за 2-3 дня до возникновения сыпи на коже и исчезают на 1-2-й день после этого. Вторая характерная примета этого периода - возникновение энантем (мелких красных пятнышек) на слизистой оболочке неба. Кроме того, в этом периоде ухудшаются аппетит и сон, дети становятся раздражительными, нарушается пищеварение, учащается стул. оклюш. - это одна из самых распространенных детских инфекций. Коклюш - острое инфекционные заболевание.
оклюш. - это одна из самых распространенных детских инфекций. Коклюш - острое инфекционные заболевание.









