

СДЕЛАЙТЕ СВОИ УРОКИ ЕЩЁ ЭФФЕКТИВНЕЕ, А ЖИЗНЬ СВОБОДНЕЕ
Благодаря готовым учебным материалам для работы в классе и дистанционно
Скидки до 50 % на комплекты
только до
Готовые ключевые этапы урока всегда будут у вас под рукой
Организационный момент
Проверка знаний
Объяснение материала
Закрепление изученного
Итоги урока


Методическая разработка для студентов "Сестринская помощь при ИБС-стенокардии"
Методическая разработка создана для самостоятельной подготовки студентов к теме ИБС -стенокардия
Просмотр содержимого документа
«Методическая разработка для студентов "Сестринская помощь при ИБС-стенокардии"»
Министерство Здравоохранения Челябинской области
ГБПОУ «Саткинскиймедицинский техникум»
Учебно - методическое пособие
(для студентов)
ПМ. 02.Участие в лечебно-диагностических и реабилитационных процессах
МДК 02.01. «Сестринское дело в терапии с курсом первичной медицинской помощи»
Специальность «Сестринское дело» 34.02.01
Тема: «Сестринская помощь при ИБС стенокардии»
г. Сатка
2018
| Рассмотрена на заседании ЦМК | Утверждаю Зам. Директора по УР |
| Протокол № _________________ | Севостьянова И. А. |
| « ___» ____________________2018г. | « ____» ___________________2018г. |
Составитель Гильмиярова А. Н. преподаватель клинических дисциплин ПМ. 02. Участие в лечебно-диагностических и реабилитационных процессах
Содержание
| Пояснительная записка ……………………………………………………………….. | 4 |
| 1. Методы обследования пациентов с заболеваниями сердечно-сосудистой системы ….. | 7 |
| 1.1 Местный осмотр….. | 7 |
| 1.2 Пальпация…………………………………………………………………... | 7 |
| 1.3 Перкуссия | 8 |
| 1.4 Аускультация | 9 |
| 2. Ишемическая болезнь сердца -стенокардия…………………………… | 13 |
| 2.1 Этиология …………………………………………………………….. | 13 |
| 2.2 Патогенез | 14 |
| 2.3 Классификация ……………………………………………………………………... | 14 |
| 2.4 Клиническая картина ………………………………………………………………. | 14 |
| 2.5 Диагностика ………………………………………………………………………….. | 16 |
| 2.6 Лечение | 20 |
| 2.8 Сестринский процесс ИБС-стенокардии ………………………………………. Контрольные задания …………………………………………………………………. Эталоны к контрольным заданиям ………………………………………………….. | 27 30 32 |
| Список литературы | 33 |
| Приложение ……………………………………………………………………………… | 34 |
| Приложение 1 …………………………………………………………………………….. | 34 |
Пояснительная записка
Актуальность. Заболевания сердечно-сосудистой системы является основной причиной смертности населения в России. Стенокардия (СТК) возникает у 30 000-40 000 взрослых на 1 млн населения в год, причем заболеваемость ее зависит от пола и возраста. В возрастной группе населения 45-54 года стенокардию напряжения наблюдают у 2-5% мужчин и 0,5-1% женщин, в группе 65-74 года - у 11-20% мужчин и 10-14% женщин (в связи с уменьшением защитного действия эстрогенов в период постменопаузы).
До инфаркта миокарда стенокардию напряжения отмечают у 20% пациентов, после инфаркта миокарда — у 50% больных.
Цель учебно-методического пособия: оказать методическую помощь студентам «Саткинского медицинского техникума» при самоподготовке к занятию по сестринскому делу в терапии на тему: «Сестринская помощь при ИБС Стенокардии».
Задачи:
1. Изучить этиологию, патогенез, клиническую картину, , диагностику, принципы лечения и профилактику СТК.
2. Изучить сестринскую помощь при СТК и принципы неотложной помощи при приступе СТК.
3. Научиться применять теоретические знания при решении клинических задач, тестовых заданий, и на практике, в работе с пациентами.
Методическое пособие составлено в соответствии с требованиями Федерального государственного образовательного стандарта среднего профессионального образования и квалификационных характеристик медицинской сестры.
Рекомендовано для самостоятельной подготовки студентов медицинского техникума отделения сестринского дела -3курса по дисциплине: «Сестринское дело в терапии», по теме: «Сестринская помощь при ИБС-стенокардия».
По программе на изучение темы всего предусмотрено 6часов: 2часа теоретические занятия - лекция, 4часа - практика. При наличии в стационаре пациентов с изучаемой патологией практическое занятие проводится в клинике. Студенты проводят субъективное и объективное сестринское обследование пациентов с изучаемой патологией, выявляют нарушенные потребности пациента, настоящие, потенциальные, приоритетную проблемы, ставят краткосрочные и долгосрочные цели, планируют сестринские вмешательства по приоритетной проблеме, заполняют учебную сестринскую историю болезни. При отсутствии пациентов в стационаре на момент проведения занятия, занятие можно проводить в кабинете доклинической практики, с использованием инновационных мультимедийных компьютерных технологий: просмотр слайдов и презентаций.
Методические указания:
Прежде чем приступить к изучению темы: «Сестринская помощь при ИБС-СТК», необходимо вспомнить из предмета «Младшая медицинская сестра» тему: «Сестринский процесс»:
- определение понятия «Сестринский процесс»;
- этапы сестринского процесса (1,2,3,4,5);
- 1этап: сестринское обследование пациента;
- 2этап: постановка сестринского диагноза;
- 3этап: планирование целей ухода и сестринские вмешательства;
- 4этап: реализация плана ухода;
- 5этап: оценка полученных результатов;
а также темы: «Диетотерапия», «Температура тела, техника измерения», «Пульс, определение пульса, характеристика», «Артериальное давление», «Инфекционная безопасность, инфекционный контроль», «Подготовка пациентов к лабораторным и инструментальным методам исследования», «Субъективное и объективное обследование пациента», «Подкожная инъекция», «Внутримышечная инъекция», « Внутривенная инъекция», «Техника взятия крови из пальца».
Из дисциплины «Анатомия» тему «Анатомо-физиологические особенности сердечно-сосудистой системы».
Из дисциплины «Фармакология» вспомните темы «Препараты влияющие на сердечно-сосудистую систему».
Из дисциплины «Психология» тему «Психология общения с пациентом».
Из сестринского дела в терапии темы: «Сестринское обследование пациента: субъективное и объективное», «Сестринское обследование пациента при заболеваниях сердечно-сосудистой системы, «Дополнительные методы обследования».
В соответствии с новыми образовательными стандартами после изучения материала студенты должны:
Знать:
-этапы сестринского процесса,
-определение понятия «ИБС-стенокардия»,
-этиологию СТК,
-симптоматику и клинические проявления, осложнения,
-нарушенные потребности и проблемы пациента (настоящие, потенциальные, приоритетные),
-диагностика, лечение, прогноз, профилактик,
- алгоритм неотложной помощи при приступе СТК.
Уметь:
-провести сестринское обследование пациента с СТК;
-выявить проблемы пациента и интерпретировать нарушенные потребности;
-спланировать цели ухода и сестринские вмешательства;
-реализовать план ухода;
-оценить полученные результаты и внести коррективы в план ухода;
- оказывать доврачебную помощь при приступе СТК.
-выполнить сестринские манипуляции (взвешивание, измерение роста, определение индекса массы тела, осмотр, пальпация, перкуссия и аускультация сердца, подсчет частоты дыхательных движений, подсчет и характеристика пульса, измерение артериального давления, подсчет пульса и его характеристики, подкожная инъекция, внутримышечная инъекция, внутривенная инъекция, техника взятия крови на общий анализ.
Освоить следующие компетенции:
| Код | Наименование результата |
|
| ПК. 2.1 | Представлять информацию в понятном для пациента виде, объяснять ему суть вмешательств. | + |
| ПК. 2.2 | Осуществлять лечебно-диагностические вмешательства, взаимодействуя с участниками лечебного процесса. | + |
| ПК. 2.3. | Сотрудничать с взаимодействующими организациями и службами. | + |
| ПК. 2.4 | Применять медикаментозные средства в соответствии с правилами их использования. | + |
| ПК. 2.5 | Соблюдать правила использования аппаратуры, оборудования и изделий медицинского назначения в ходе лечебно-диагностического процесса. | + |
| ПК. 2.6 | Вести утвержденную медицинскую документацию. | + |
| ОК.1 | Понимать сущность и социальную значимость своей будущей профессии, проявлять к ней устойчивый интерес | + |
| ОК.2 | Организовывать собственную деятельность, выбирать типовые методы и способы выполнения профессиональных задач, оценивать их эффективность и качество | + |
| ОК.3 | Принимать решения в стандартных и нестандартных ситуациях и нести за них ответственность | + |
| ОК.4 | Осуществлять поиск и использование информации, необходимой для эффективного выполнения возложенных на него профессиональных задач, а также для своего профессионального и личностного развития. | + |
| ОК.5 | Использовать информационно-коммуникационные технологии в профессиональной деятельности | +
|
| ОК.6 | Работать в коллективе и команде, эффективно общаться с коллегами, руководством, потребителями | +
|
| ОК.7 | Брать ответственность за работу членов команды (подчиненных), за результат выполнения заданий | +
|
| ОК.8 | Самостоятельно определять задачи профессионального и личностного развития, заниматься самообразованием, осознанно планировать и осуществлять повышение своей квалификации |
+
|
| ОК.9 | Ориентироваться в условиях частой смены технологий в профессиональной деятельности | +
|
| ОК.10 | Бережно относиться к историческому наследию и культурным традициям народа, уважать социальные, культурные и религиозные различия. | +
|
| ОК.11 | Быть готовым брать на себя нравственные обязательства по отношению к природе, обществу, человеку | +
|
| ОК.12 | Организовывать рабочее место с соблюдением требований охраны труда, производственной санитарии, инфекционной и противопожарной безопасности |
+
|
| ОК.13 | Вести здоровый образ жизни, заниматься физической культурой и спортом для укрепления здоровья, достижения жизненных и профессиональных целей | +
|
1. Методы обследования пациентов с заболеваниями
сердечно- сосудистой системы
1.1 Местный осмотр
Осмотр лица. У пациентов с заболеваниями сердца можно обнаружить цианоз, наиболее выраженный на периферических участках (кончик носа, ушные раковины, губы, ногтевые фаланги пальцев), так называемый акроцианоз. Он возникает вследствие замедления кровотока на периферии, избыточного поглощения кислорода тканями и повышения концентрации восстановленного гемоглобина в венозной крови. У больных с митральным стенозом часто отмечается характерный румянец с цианотическим оттенком на фоне бледных щек (fadesmitralis).
Осмотр шеи дает возможность оценить состояние сосудов. У здоровых людей на шее можно отметить лишь едва заметную пульсацию сонных артерий. При недостаточности клапана аорты эта пульсация резко усиливается («пляска каротид»). У больных с правожелудочковой сердечной недостаточностью, с поражением трикус-пидального клапана, со сдавливающим перикардитом наблюдается набухание шейных вен.
Осматривают также места расположения крупных сосудов. При этом возможно выявление варикознорасширенных вен, тромбофлебитов, резко выступающих извитых артерий, особенно височных.
Осмотр прекардиальной области дает возможность обнаружить верхушечный толчок и патологические пульсации. У половины здоровых людей в пятом межреберье, на 1—1,5 см кнутри от левой среднеключичной линии (в области верхушки сердца) видна ограниченная ритмическая пульсация, обусловленная движениями верхушки сердца, — верхушечный толчок. При заболеваниях сердца верхушечный толчок может быть смещен, давать более сильную и разлитую пульсацию.
Выпячивание грудной клетки в области сердца («сердечный горб») можно обнаружить у людей, с детства страдающих пороком сердца.
1.2 Пальпация
Исследование сердечно-сосудистой системы методом пальпации начинается с оценки свойств пульса на лучевой артерии чуть проксимальнее лучезапястного сустава.
Определяют следующие его свойства: равномерность (одинаковость) на обеих руках, ритмичность, частоту, наполнение, напряжение, состояние сосудистой стенки вне пульсовой волны. Начинать пальпацию необходимо одновременно на обеих руках для определения одинаковости пульса. Затем, находясь справа от пациента, левой рукой поддерживает снизу его правую кисть, .III, III и IV пальцами правой руки, лежащей сверху, прощупывает лучевую артерию. Если наполнение пульса больше на левой руке, то пальпируют левую лучевую артерию.
Пальпация области сердца. При ощупывании области сердца определяют верхушечный и сердечный толчок.
Верхушечный толчок пальпируется примерно у 50 % здоровых людей. Для ориентировочного определения его положения правую руки с отведенным большим пальцем кладут горизонтально под левый сосок. Затем II и III пальцами уточняют локализацию, площадь, силу и высоту толчка.
В норме в положении стоя верхушечный толчок располагается в пятом межреберье на 1—1,5 см кнутри от среднеключичной липни. Площадь верхушечного толчка в норме составляет не более 2 см2. Верхушечный толчок не определяется, если он приходится на ребро,а также при эмфиземе легких и экссудативном левостороннем плеврите.
Высота (амплитуда) верхушечного толчка определяется размахом колебаний грудной стенки в области толчка. Она пропорциональна величине сердечного выброса.
Сила верхушечного толчка определяется давлением, которое он оказывает на пальпирующие пальцы. При гипертрофии левого желудочка определяется сильный (резистентный) верхушечный толчок.
1.3 Перкуссия
Границы сердца определяются в основном с помощью перкуссии, когда исследователь с помощью своих пальцев «простукивает» переднюю поверхность грудной клетки, и ориентируясь на разницу звуков (глухие, тупые или звонкие), определяет предположительное расположение сердца
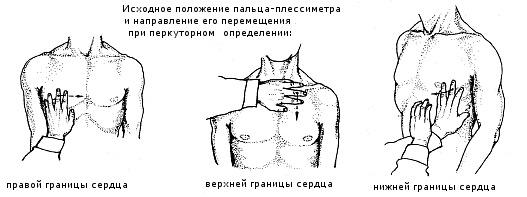
Рис. 1 Перкуссия сердца
Выделяют границы относительной и абсолютной тупости сердца:
Границы относительной тупости сердцарасполагаются по периферии проекции сердца и означают края органа, которые слегка прикрыты легкими, в связи с чем звук будет менее глухим (притупленным).
Абсолютная граница обозначает центральную области проекции сердца и образована открытым участком передней поверхности органа, в связи с чем перкуторный звук получается более глухим (тупым).
Примерные значения границ относительной сердечной тупости в норме:
Правую границу определяют путем передвижения пальцев вдоль четвертого межреберного промежутка справа в левую сторону, и отмечают, как правило, в 4-м межреберье по краю грудины справа.
Левую границу определяют путем передвижения пальцев вдоль пятого межреберного промежутка слева к грудине и отмечают по 5-му межреберью на 1.5-2 см внутрь от срединно-ключичной линии слева.
Верхнюю границу определяют путем передвижения пальцев сверху вниз по межреберным промежуткам слева от грудины и отмечают по третьему межреберью слева от грудины.
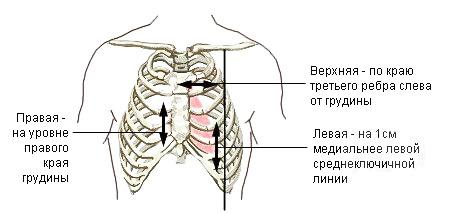
Рис. 2 Границы сердца
Правой границе соответствует правый желудочек, левой границе — левый желудочек, верхней границе — левое предсердие. Проекцию правого предсердия с помощью перкуссии определить невозможно в силу анатомического расположения сердца (не строго вертикально, а наискосок).
1.4 Аускультация
Аускультацию сердца обычно проводят в положении стоя. Для того чтобы шумы при дыхании не мешали обследованию, пациента просят периодически задерживать дыхание на 4–6 секунд (предварительно больной должен глубоко вдохнуть).
Для выслушивания используют 5 точек аускультации сердца (номера соответствуют последовательности выслушивания тонов).
Первая точка — область так называемого верхушечного толчка, которая позволяет оценить работу митрального клапана и атриовентрикулярного отверстия слева. Находится на 1–2 см внутри от соска в V межреберье. Сначала определяется тон после длинной паузы, а затем — после короткой. В норме по громкости первый тон в области верхушечного толчка всегда сильнее второго.
Иногда на этом месте выслушивается добавочный III тон, что может свидетельствовать о наличии какой-либо патологии сердца или о молодом возрасте пациента. В последнем случае появление третьего тона считается нормой.
Вторая точка - выслушивается в районе II межреберья справа. Здесь фиксируется работа клапанов аорты и устья аорты. Исследование проводится при задержке дыхания.
Основные точки аскультации: места выслушивания аортального, лёгочного, трёхстворчатого и митрального клапанов
Третья точка — II межреберье слева от грудины, здесь выслушиваются клапаны лёгочной артерии.
Важно отметить, что после прослушивания трёх вышеперечисленных точек рекомендуется повторить процесс. Все три тона должны быть одинаковыми по громкости и звучанию.
Четвёртая точка — находится в области основания грудины в районе V межреберья. Здесь выслушивается правое атриовентрикулярное отверстие и трёхстворчатый клапан.
Пятая точка (в медицине её называют точкой Боткина — Эрба) – определяется в III межреберье слева от грудины. Это дополнительное место для выслушивания клапанов аорты. Обследование проводят на вдохе с задержкой дыхания в течение 3–5 секунд. Пятая точка, или точка Боткина — Эрба, является дополнительным местом для выслушивания клапанов аорты
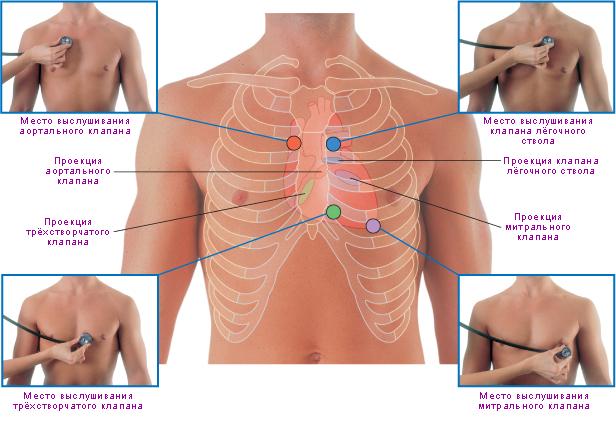
Рис. 3 Точки аускультации сердца
Выслушивание сердца является наиболее важным физикальным методом исследования сердечно-сосудистой системы. При аускультации оцениваются звуки, возникающие в сердце при его работе (тоны, шумы).
Для правильной оценки данных аускультации необходимо знать места лучшего выслушивания звуковых явлений, связанных с тем или иным клапаном. Проекции клапанов на переднюю грудную стенку расположены близко друг от друга. Митральный клапан проецируется слева у грудины в области прикрепления IV ребра, трехстворчатый — на середине расстояния между местом прикрепления к грудине хряща III ребра слева и хряща V ребра справа, клапан легочного ствола — во втором межреберье слева от грудины, клапан аорты — посередине грудины на уровне третьих грудных хрящей.
Вместе с тем выслушивание сердца зависит не только от места возникновения звуковых колебаний, но и от их проведения по току крови и прилегания к грудной стенке отдела сердца, в котором они образуются. Это позволяет найти на грудной стенке зоны наилучшей аускультации явлений, связанных с работой каждого клапана.
Выслушивание звуков, образующихся при работе клапанов сердца, проводится в определенной последовательности, соответствующей частоте их поражения: митральный клапан, полулунный клапан аорты, полулунный клапан легочной артерии, трехстворчатый клапан.
Первая точка аускультации, верхушка сердца — место выслушивания митрального клапана.
Во втором межреберье у правого края:грудины (вторая точка аускультации) выслушивается аортальный клапан, во втором межреберье у левого края грудины (третья точка) — клапан легочной артерии. У основания мечевидного отростка слева (четвертая точка) — место выслушивания трехстворчатого клапана. Точка Боткина — Эрба, пятая точка аускультации (третье межреберье у левого края грудины), служит для выслушивания шума аортальной недостаточности.
Тоны сердца. У здоровых людей всегда выслушиваются два тона сердца. В образовании I тона участвуют три фактора. Начальные колебания обусловлены сокращением миокарда желудочков (мышечный фактор). Главный, клапанный, фактор связан с колебаниями створок закрывшихся атриовентрикулярных клапанов. Конечная часть I тона образована колебаниями аорты и легочной артерии (сосудистый фактор).
IIтон возникает в результате напряжения створок закрывшихся и клапанов аорты и легочной артерии (клапанный фактор).
У здоровых людей на верхушке сердца слышны громкий I тон, короткая пауза (систола желудочков) и менее громкий II тон, за которым следует более продолжительная пауза (диастола желудочков). II тон громче, чем I на основании сердца; II тон на верхушке сердца и 1тон на его основании являются проводными и выслушиваются хуже, чем в местах их образования.
При патологии звучность тонов сердца может изменяться, что затрудняет распознавание I и II тона при аускультации. Важно помни. чтоI тон совпадает по времени с верхушечным толчком и пульсацией сонных артерий.
Измерение артериального давления. Давление в артериальной системе ритмически изменяется, достигая максимума в период систолы (систолическое давление) и снижаясь в момент диастолы (диастолическое давление). Систолическое артериальное давление зависит от сердечного выброса, сопротивления стенок артерий и массы крови, заполняющей артериальную систему. Диастолическое давление определяется уровнем сопротивления артериол. Следовательно, величина артериального давления определяется в основном систолическим объемом крови и периферическим сопротивлением.
Систолическое давление в норме колеблется в пределах 90— 140 мм рт. ст., диастолическое - 60—90 мм рт. ст. Разница между систолическим и диастолическим давлением называется пульсовым давлением.
Ориентировочное представление об уровне артериального давления можно получить при пальпации пульса (твердый пульс свидетельствует о повышении давления, а мягкий — о понижении). Точное его измерение производится с помощью специальных аппаратов.
В мировой клинической практике распространен простой и доступный аускультативный метод, разработанный сотрудником Военно-медицинской академии Н. С. Коротковым в 1905 г. Достоинством этого метода является возможность определения уровня как систолического, так и диастолического давления.
Суть измерения артериального давления (АД) по Короткову заключается в следующем. На среднюю треть плеча накладывают манжету и нагнетают в нее воздух, прослушивая одновременно с помощью фонендоскопа плечевую артерию в локтевом сгибе. Нагнетание воздуха проводится быстро до величины, на 20 мм превышающей уровень давления, при котором исчезает пульс. Декомпрессию проводят медленно, по 2 мм рт. ст. за 1 с. Показания манометра в момент появления тонов соответствуют уровню систолического давления. При дальнейшем снижении давления в манжете к тонам присоединяются шумы. Постепенно увеличивается звучность тонов, а шумы перестают выслушиваться. Наконец звучание тонов ослабевает, и они полностью исчезают. Показания манометра в этот момент соответствуют диастолическому давлению.
Такое чередование звуковых явлений определяется не всегда. Часто при повышенном АД отсутствует фаза шумов или на какой-то момент все звуки исчезают (аускультативный провал), а затем вновь появляются. В ряде случаев тоны слышны даже тогда, когда давление в манжете снижается до нуля (у спортсменов, при недостаточности аортального клапана, при малокровии и базедовой болезни).
Для правильного измерения артериального давления необходимы определенные условия. В помещении должно быть достаточно тепло. Пациент должен сидеть или лежать на спине, пребывая н состоянии покоя не менее 5 мин. Рука должна быть полностью обнажена, манжета располагаться на 2—4 см выше локтевого изгиба, при сидячем и стоячем положении предплечье должно находиться Ш уровне сердца. Рекомендуется повторять измерение 2—3 раза, не снимая манжету, с промежутками в несколько минут.
Следует иметь в виду, что в положении лежа АД обычно на 5- 10 мм рт. ст. ниже, чем в положении сидя. На бедренной артерии систолическое давление на 35—40 мм рт. ст., а диастолическое — на 15—20 мм рт. ст. выше, чем на плечевой.
Схема проведения обследования органов сердечно-сосудистой системы (Приложение 1).
Вопросы для самоконтроля
Какие основные жалобы при заболеваниях сердечно-сосудистой системы?
Где в норме пальпируется верхушечный толчок?
Продемонстрируйте технику пальпации перкуссии сердца.
Продемонстрируйте технику аускультации сердца.
P.S. Если вы успешно справились с вопросами, то переходите к изучению следующей главы. Если у вас возникли трудности в ответе на вопросы, то повторите вновь пройденный материал.
2 Ишемическая болезнь сердцастенокардия
Стенокардия (грудная жаба) — одно из основных проявлений ишемической болезни сердца (ИБС). Стенокардия может проявляться несколькими клиническими формами:
• стабильной стенокардией напряжения;
• нестабильной стенокардией;
• вариантной стенокардией (стенокардией Принцметала);
• безболевой ишемией миокарда.
Главное и наиболее типичное проявление стенокардии напряжения — загрудинная боль, возникающая при физической нагрузке, эмоциональном стрессе, выходе на холод, ходьбе против ветра, в покое после обильного приема пищи.
2.1 Этиология
В большинстве случаев стенокардия возникает из-за атеросклероза венечных (коронарных) артерий, в связи с чем в англоязычной литературе появилось альтернативное название заболевания — «коронарная болезнь сердца». В результате несоответствия (дисбаланса) между потребностью миокарда в кислороде и его доставкой по венечным артериям вследствие атеросклеротического сужения просвета венечных артерий возникает ишемия миокарда, которая клинически проявляется болью за грудиной.
Хотя между степенью атеросклеротического сужения, его протяженностью и выраженностью клинических проявлений стенокардии корреляция незначительна, считают, что венечные артерии должны быть сужены не менее чем на 50-75%, прежде чем проявится несоответствие между потребностью миокарда в кислороде и его доставкой и возникнет клиническая картина заболевания.
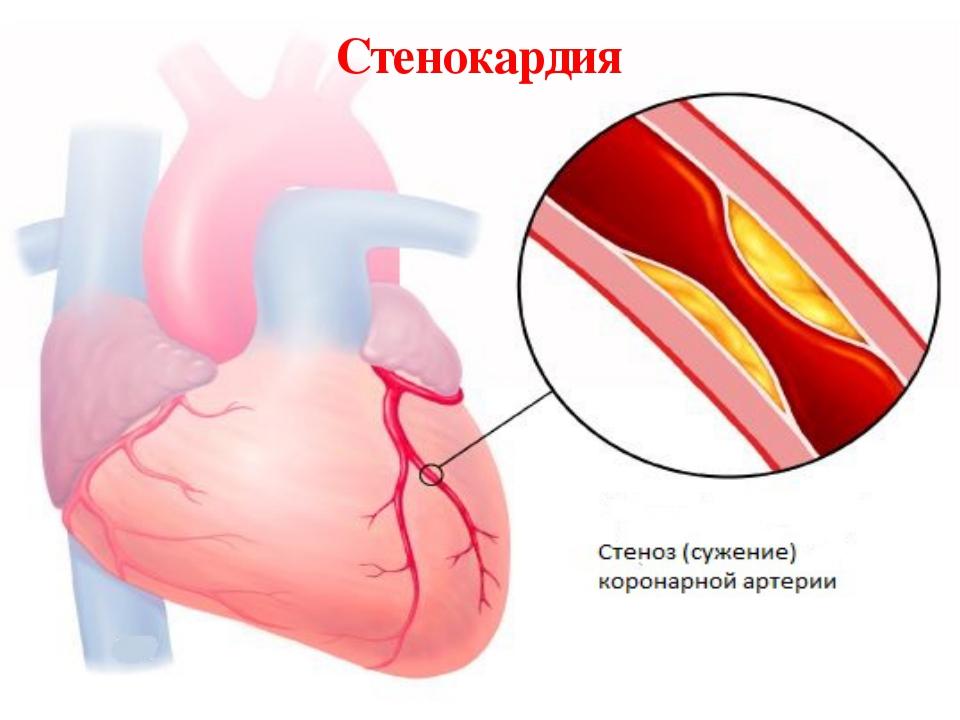
Рис. 4 Атеросклероз коронарных сосудов
2.2 Патогенез
В результате увеличения потребности миокарда в кислороде при физической нагрузке и невозможности его полноценного обеспечения кровью из-за сужения венечных артерий возникает ишемия миокарда. При этом в первую очередь страдают слои миокарда, расположенные под эндокардом. В результате ишемии развиваются нарушения сократительной функции соответствующего участка сердечной мышцы.
Кроме нарушения сократительной (механической) функции миокарда возникают изменения биохимических и электрических процессов в сердечной мышце. При отсутствии достаточного количества кислорода клетки переходят на анаэробный тип окисления: глюкоза распадается до лактата, уменьшается внутриклеточный рН и истощается энергетический запас в кардиомиоцитах. Кроме того, нарушается функция мембран кардиомиоцитов, что приводит к уменьшению внутриклеточной концентрации ионов калия и увеличению внутриклеточной концентрации ионов натрия. В зависимости от продолжительности ишемии миокарда изменения могут быть обратимыми или необратимыми (некроз миокарда — инфаркт).
2.3 Классификация
Одна из наиболее часто применяемых на сегодняшний день классификаций стенокардии — классификация стенокардии Канадского сердечно-сосудистого общества, подразделяющая стенокардию напряжения на функциональные классы в зависимости от переносимости физической нагрузки.
Функциональный класс I — «обычная физическая нагрузка не вызывает приступа стенокардии». Боли не возникают при ходьбе или подъеме по лестнице. Приступы появляются при сильном, быстром или продолжительном напряжении вработе.
Функциональный класс II — «легкое ограничение обычной активности». Боли возникают при ходьбе или быстром подъеме по лестнице, ходьбе в гору, ходьбе или подъеме по лестнице, после еды, в холод, ходьбе против ветра, при эмоциональном стрессе или в течение нескольких часов после пробуждения. Ходьба на расстояние более 100-200 м по ровной местности или подъем на более чем один лестничный пролет нормальным шагом и в нормальных условиях не вызывают развития болей.
Функциональный классIII — «значительное ограничение обычной физической активности». Ходьба по ровной местности или подъем на один лестничный пролет нормальным шагом и в нормальных условиях провоцируют возникновение приступа стенокардии.
Функциональный класс IV — «невозможность любой физической нагрузки без дискомфорта». Возникновение приступов возможно в покое.
2.4 Клиническая картина
Жалобы
Болевой синдром при стабильной стенокардии напряжения характеризуется рядом признаков. Наиболее клинически значимы следующие.
• Локализация боли — загрудинная.
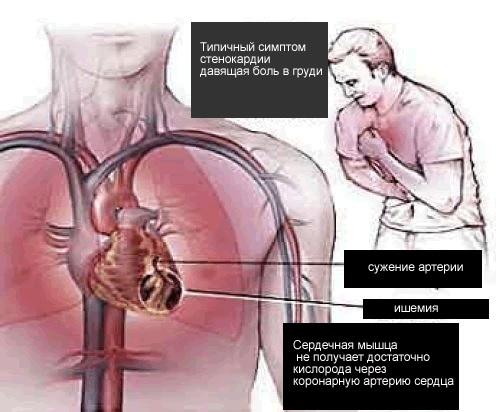
Рис. 5 Болевой синдром при ИБС-стенокарди
• Условия возникновения боли — физическая нагрузка, сильные эмоции, обильный прием пищи, холод, ходьба против ветра, курение. Следует отметить, что у молодых людей нередко встречается так называемый феномен прохождения через боль («феномен разминки») — уменьшение или исчезновение боли при увеличении или сохранении нагрузки, что объясняют открытием сосудистых коллатералей.
• Продолжительность боли составляет от 1 до 15 мин, причем она имеет нарастающий характер («крещендо»). Если боль продолжается более 15 мин, следует предположить развитие инфаркта миокарда.
• Условия прекращения боли — прекращение физической нагрузки, прием нитроглицерина.
• Характер боли при стенокардии (сжимающая, давящая, распирающая и т.д.), а также страх смерти носят весьма субъективный характер и не имеют серьезного диагностического значения, поскольку во многом зависят от физического восприятия и интеллектуального развития пациента.
• Иррадиация боли. Определенное клиническое значение в клинической картине стенокардии имеет иррадиация (распространение) боли как в левые, так и в правые отделы грудной клетки и шеи. Классическая иррадиация в левую руку, нижнюю челюсть.
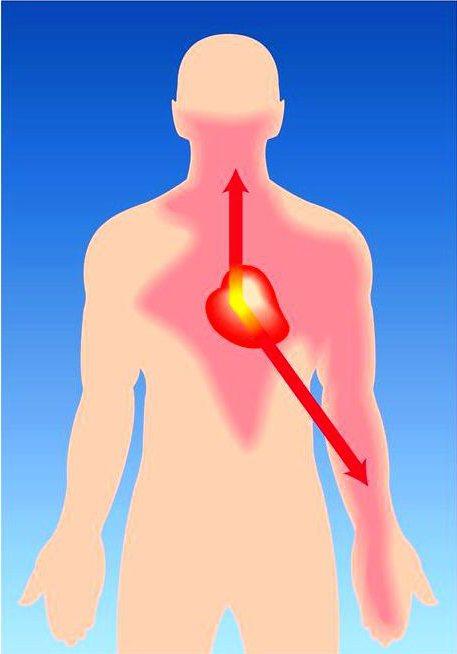
Рис. 6 Иррадиация боли при ИБС - стенокардии
Сопутствующие симптомы — тошнота, рвота, повышенное потоотделение, быстрая утомляемость, одышка, сердцебиение, повышение (иногда снижение) артериального давления (АД).
Эквиваленты стенокардии. Кроме болевого синдрома, признаками стабильной стенокардии могут быть так называемые эквиваленты стенокардии. К ним относят одышку и резкую утомляемость при нагрузке. Эти симптомы в любом случае должны соотноситься с условиями прекращения данных патологических проявлений, т.е. должны уменьшаться при прекращении воздействия провоцирующего фактора (физической нагрузки, переохлаждения, курения) или после приема нитроглицерина. Эквиваленты стенокардии возникают из-за нарушения диастолического расслабления (одышка) или из-за снижения сердечного выброса при нарушении систолической функции миокарда (утомляемость вследствие недостаточного снабжения скелетных мышц кислородом).
Физические данные
Во время приступа стенокардии у больных обнаруживают бледность кожных покровов, обездвиженность (пациенты замирают в одном положении, поскольку любое движение усиливает боль), потливость, тахикардию (реже брадикардию), повышение АД (реже его снижение). Могут выслушиваться экстрасистолы, ритм галопа, систолический шум, возникающий из-за недостаточности митрального клапана в результате дисфункции сосочковых мышц. На записанной во время приступа стенокардии электрокардиограмме (ЭКГ) можно обнаружить изменения конечной части желудочкового комплекса (зубца Г и сегмента 5Т), а также нарушения ритма сердца.
2.5 Диагностика
Лабораторные исследования
Лабораторные данные в диагностике стенокардии имеют вспомогательное значение, так как позволяют определить лишь дислипидемию, обнаружить сопутствующие заболевания и ряд факторов риска (сахарный диабет) либо исключить другие причины болевого синдрома (воспалительные заболевания, болезни крови, болезни щитовидной железы).
Инструментальные исследования
К методам объективизации наличия ИБС относят:
• ЭКГ, записанную во время приступа;
• суточное мониторирование ЭКГ;
• нагрузочные пробы — велоэргометрию, тредмил-тест;
• стресс-эхокардиографию (стресс-ЭхоКГ) — нагрузочную, с добутамином, чреспищеводнойэлектрокардиостимуляцией (ЭКС);
• коронарную артериографию;
• мультиспиральную компьютерную томографию коронарных артерий;
• сцинтиграфию миокарда в покое и при физической нагрузке.
ЭКГ. ЭКГ-изменения при ишемии миокарда (во время приступа
стенокардии) представлены нарушениями реполяризации в виде изменения зубцов Т и смещения сегмента STвниз (субэндокардиальная ишемия) или вверх (трансмуральная ишемия) от изолинии либо нарушениями ритма сердца.
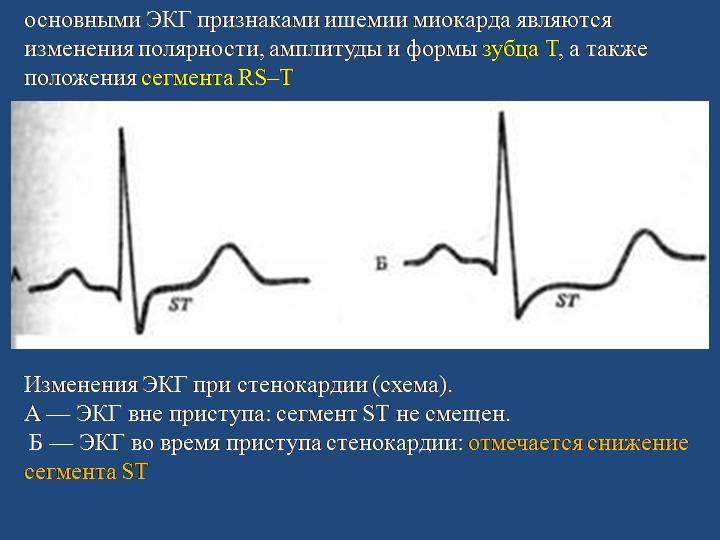
Рис. 7 ЭКГ при стенокардии
- Суточное мониторирование ЭКГ (запись ЭКГ в течение суток с последующим анализом с помощью компьютерных программ) позволяет выявить наличие болевых и безболевых эпизодов ишемии миокарда в привычных для пациентов условиях, а также возможные нарушения ритма сердца на протяжении суток.
Нагрузочные пробы. Основные показания к проведению нагрузочных проб следующие:
• дифференциальная диагностика ИБС;
• определение индивидуальной переносимости физической нагрузки;
• оценка эффективности лечебных мероприятий;
• экспертиза трудоспособности больных;
• оценка прогноза;
• оценка эффективности проводимой лекарственной терапии. Абсолютными противопоказаниями к проведению нагрузочныхпроб выступают инфаркт миокарда давностью менее 7 сут, нестабильная стенокардия, острое нарушение мозгового кровообращения, острый тромбофлебит, тромбоэмболия легочной артерии (ТЭЛА), хроническая сердечная недостаточность (ХСН) III-IV функционального класса, выраженная легочная недостаточность, лихорадка.
Суть метода состоит в ступенчатом дозированном увеличении физической нагрузки с одновременной регистрацией ЭКГ и АД. При физической нагрузке потребность миокарда в кислороде увеличивается вследствие учащения ритма сердца, однако из-за сужения сосуда увеличение кровотока невозможно, поэтому возникают сначала характерные изменения на ЭКГ, а затем и типичный болевой приступ. Чувствительность велоэргометрии составляет 50-80%, специфичность — 80-95%.
Критерии прекращения пробы:
• приступ стенокардии;
• признаки ишемии миокарда на ЭКГ;
• достижение целевой частоты сердечных сокращений (ЧСС);
• выраженное утомление;
• отказ пациента.
Проба с физической нагрузкой считается положительной, если воспроизводятся типичные для пациента боль или стеснение в груди и возникают характерные для ишемии изменения на ЭКГ [рекомендации Всероссийского научного общества кардиологов (ВНОК), 2008].
ЭхоКГв покое позволяет определить сократительную способность миокарда и провести дифференциальную диагностику болевого синдрома: пороки сердца, легочная гипертензия, кардиомиопатия (КМП), перикардиты, пролапс митрального клапана, гипертрофия левого желудочка при артериальной гипертензии (АГ).
Стресс-ЭхоКГ— более точный метод обнаружения недостаточности венечных артерий. Суть его заключается в эхокардиографической оценке подвижности сегментов левого желудочка при увеличении ЧСС в результате введения добутамина, чреспищеводной электрической кардиостимуляции (ЭКС) или под влиянием физической нагрузки.
При учащении сердечного ритма повышается потребность миокарда в кислороде и возникает дисбаланс между доставкой кислорода по суженным венечным артериям и потребностью в нем определенного участка миокарда. Вследствие этого дисбаланса возникают локальные нарушения сократимости миокарда. Изменения локальной сократимости миокарда предшествуют другим проявлениям ишемии (изменениям на ЭКГ, болевому синдрому). Чувствительность метода стресс-ЭхоКГ составляет 65-90%, специфичность — 90-95%.
В отличие от нагрузочных проб, стресс-ЭхоКГ позволяет выявить недостаточность венечных артерий при поражении одного сосуда. Показаниями к стресс-ЭхоКГ выступают следующие состояния.
• Атипичная стенокардия напряжения: наличие эквивалентов стенокардии или нечеткое описание пациентом болевого синдрома.
• Трудность или невозможность выполнения нагрузочных проб.
• Неинформативность нагрузочных проб при типичной клинической картине стенокардии.
• Отсутствие изменений на ЭКГ при нагрузочных пробах из-за блокады ножек пучка Гиса, признаков гипертрофии левого желудочка, признаков синдрома Вольфа-Паркинсона-Уайта при типичной клинической картине стенокардии напряжения.
• Положительная нагрузочная проба при велоэргометрии у молодых женщин (так как вероятность ИБС низка).
Коронарная ангиография. Данный метод считают «золотым стандартом» в диагностике ИБС, поскольку он позволяет определить наличие, локализацию и степень сужения венечных артерий. Проведение коронарной ангиографии показано в следующих случаях (рекомендации ВНОК, 2008).
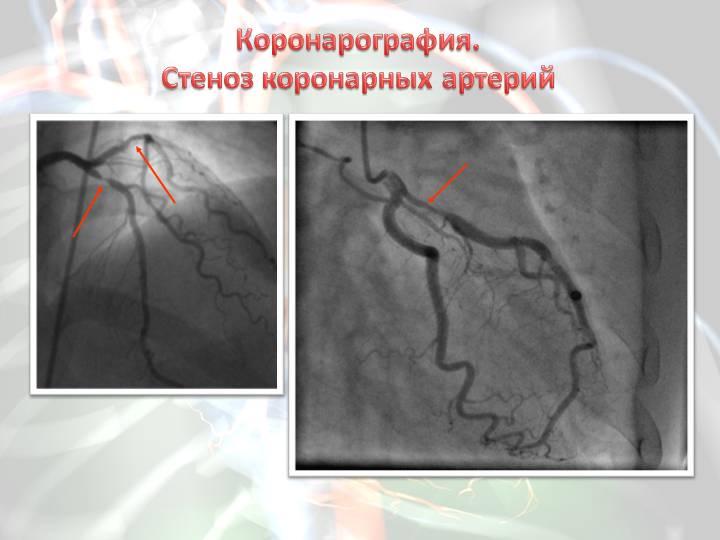
Рис. 8 Ангиография коронарных сосудов
• Тяжелая стенокардия (Ш-IV функционального класса), сохраняющаяся на фоне проведения адекватной антиангинальной терапии.
• Признаки выраженной ишемии миокарда по результатам неинва-зивных тестов.
• Наличие у больного в анамнезе эпизодов внезапной сердечной смерти или опасных желудочковых нарушений ритма.
• Прогрессирование заболевания по данным динамики неинвазивных тестов.
• Сомнительные результаты неинвазивных тестов у лиц с социально значимыми профессиями (водителей общественного транспорта, летчиков и др.).
• Раннее развитие тяжелой стенокардии (III функционального класса) после инфаркта миокарда и реваскуляризации миокарда (до 1 мес).
Относительные противопоказания к коронарной ангиографии:
• острая почечная недостаточность;
• хроническая почечная недостаточность (ХПН);
• активное желудочно-кишечное кровотечение, обострение язвенной болезни;
• аллергия на контрастное вещество и непереносимость йода;
• выраженные коагулопатии, тяжелая анемия;
• неконтролируемая АГ;
• острые нарушения мозгового кровообращения (ОНМК);
• выраженное нарушение психического состояния больного;
• интоксикация сердечными гликозидами;
• гипокалиемия;
• лихорадка и острые инфекции;
• инфекционный эндокардит;
• тяжелое основное некардиологическое заболевание;
• декомпенсированная ХСН и отек легких;
• выраженное поражение периферических артерий, ограничивающее артериальный доступ;
• отказ больного от возможного дальнейшего лечения после исследования (эндоваскулярного вмешательства или коронарного шунтирования).
Мультиспиральная компьютерная томография коронарных артерий (МСКТ) — метод визуализации артерий сердца на основе рентгеновской компьютерной томографии. Показания:
• определение коронарного атеросклероза на основании выявления и количественной оценки коронарного кальциноза;
• неинвазивнаякоронарография;
• неинвазивнаяшунтография (артериальные и венозные шунты). Сцинтиграфия миокарда — метод визуализации, позволяющий
выявить участки ишемии. Метод весьма информативен при невозможности оценки ЭКГ в связи с блокадами ножек пучка Гиса.
С диагностической точки зрения удобна классификация болей в грудной клетке Американской коллегии кардиологов/Американской ассоциации сердца (2003).
• Типичная стенокардия:
- загрудинная боль или дискомфорт характерного качества и продолжительности;
- боль возникает при физической нагрузке или эмоциональном стрессе;
- боль проходит в покое или после приема нитроглицерина.
• Атипичная стенокардия: два из вышеперечисленных признаков.
• Несердечная боль: один или ни одного из вышеперечисленных признаков.
В типичных случаях стабильную стенокардию напряжения диагностируют на основании детального сбора анамнеза, подробного физического обследования пациента, записи ЭКГ в состоянии покоя и последующего критического анализа полученных данных. Считают, что эти виды обследования (анамнез, осмотр, аускультация, ЭКГ) достаточны для диагностики стенокардии напряжения при ее классическом проявлении в 75% случаев.
При сомнениях в диагнозе последовательно проводят суточное мони-торирование ЭКГ, нагрузочные пробы, стресс-ЭхоКГ, при соответствующих условиях — сцинтиграфию миокарда. На заключительном этапе диагностики необходима ангиография коронарных артерий. Следует отметить, что наряду с диагностикой стенокардии нужно выявлять факторы риска.
2.6 Лечение
Цели лечения стабильной стенокардии напряжения:
• улучшение прогноза — профилактика инфаркта миокарда и внезапной сердечной смерти;
• уменьшение выраженности (устранение) симптомов заболевания. Для достижения этих целей применяют немедикаментозные, медикаментозные (лекарственные) и хирургические методы лечения.
Немедикаментозное лечение
Немедикаментозное лечение подразумевает воздействие на факторы риска ИБС:
• диетические мероприятия в целях уменьшения дислипидемии и снижения массы тела;
• прекращение курения;
• достаточная физическая активность при отсутствии противопоказаний.
Кроме того, необходимы нормализация уровня АД и коррекция нарушений углеводного обмена. Важная составляющая лечения стенокардии напряжения — информирование и обучение пациента. Подробнее о немедикаментозном лечении ИБС.
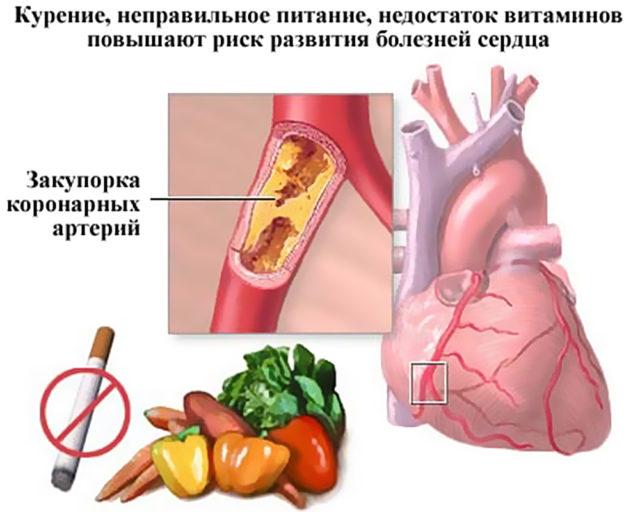
Рис. 9 Факторы, вызывающие атеросклероз

Рис. 10 Неотложная помощь при приступе стенокардии
Медикаментозное лечение
Основными классами лекарственных средств (ЛС) для лечения стабильной стенокардии напряжения выступают следующие (рекомендации ВНОК, 2008).
• Антиагреганты — ацетилсалициловая кислота, клопидогрел.
• Бета-Адреноблокаторы.
• Нитраты, молсидомин.
• Блокаторы медленных кальциевых каналов.
• Цитопротекторы — триметазидин.
• Антигиперлипидемические средства.
• Ингибиторы АПФ.
Всем больным со стенокардией напряжения при отсутствии противопоказаний для улучшения прогноза (то есть увеличения продолжительности жизни) следует назначать антиагреганты (ацетилсалициловую кислоту, а при ее непереносимости — клопидогрел), антигиперлипидемические средства (статины) и ингибиторы АПФ.
Для улучшения качества жизни необходимо назначение антиан-гинальных (антиишемических) ЛС, позволяющих купировать и/или предотвращать приступы стенокардии: р-адреноблокаторов, блокато-ров медленных кальциевых каналов, нитратов и нитратоподобных препаратов, препаратов с метаболическим (цитопротективным) действием, а также их комбинаций.
Антиагреганты
В клинических исследованиях показано, что применение ацетилсалициловой кислоты в дозе 75-325 мг/сут значительно снижает риск развития инфаркта миокарда и внезапной сердечной смерти. Больным стенокардией следует назначать ацетилсалициловую кислоту при отсутствии противопоказаний — язвенной болезни, болезней печени, повышенной кровоточивости, непереносимости препарата.
Нитраты
При введении нитратов происходит системная венодилатация, приводящая к уменьшению притока крови к сердцу (уменьшению преднагрузки), снижению давления в камерах сердца и уменьшению напряжения миокарда. Это способствует улучшению кровотока в субэндокардиальных слоях миокарда, страдающих в первую очередь от ишемии.
Нитраты также вызывают снижение АД, уменьшают сопротивление току крови и постнагрузку. Кроме того, имеют значение расширение крупных венечных артерий и увеличение коллатерального кровотока.
Эту группу препаратов подразделяют на нитраты короткого действия (нитроглицерин) и нитраты пролонгированного действия (изосорбидадинитрат и изосорбидамононитрат).
Для купирования приступа стенокардии применяют нитроглицерин. Таблетированные формы назначают сублингвально в дозе 0,3-0,6 мг.
Кроме таблетированных существуют аэрозольные формы (спреи), применяемые в дозе 0,4 мг также сублингвально. Нитраты короткого действия купируют боли через 1-5 мин. Повторные дозы нитроглицерина для купирования приступа стенокардии можно использовать с 5-минутным интервалом. Следует помнить, что нитроглицерин в таблетках для сублингвального применения теряет свою активность через 2 мес с момента открытия пробирки в связи с летучестью нитроглицерина, поэтому необходима регулярная замена препарата.
Для предупреждения приступов стенокардии, возникающих чаще 1 раза в неделю, применяют нитраты длительного действия (изо-сорбидадинитрат и изосорбидамононитрат).
• Дозировки изосорбидадинитрата составляют 10-20 мг 2-4 раза в сутки (иногда до 6) за 30-40 мин до предполагаемой физической нагрузки. Ретардные формы изосорбидадинитрата назначают в дозе 40-120 мг 1-2 раза в сутки до предполагаемой физической нагрузки.
• Таблетки изосорбидамононитрата назначают в дозе 10-40 мг 2-4 раза в сутки, а ретардные формы — в дозе 40-120 мг 1-2 раза в сутки также за 30-40 мин до предполагаемой физической нагрузки.
Побочные действия нитратов: головная боль в связи с дилатацией вен мозга, тахикардия, артериальная гипотензия, шум в ушах, тошнота, рвота, синдром отмены (учащение приступов стенокардии после резкой отмены нитратов).
Противопоказания
• Абсолютные противопоказания артериальная гипотензия и гипо-волемия (АД —
• Относительные противопоказания повышенное внутричерепное давление (ВЧД), склонность к ортостатической артериальной ги-потензии, гипертрофическая КМП, выраженный стеноз устья аорты, выраженный стеноз митрального отверстия, закрытоугольная глаукома.
Толерантность к нитратам (потеря чувствительности, привыкание). Регулярное ежедневное применение нитратов в течение 1-2 нед и более может привести к уменьшению или исчезновению антиангинального эффекта. Причинами развития толерантности к нитратам считают уменьшение образования оксида азота, ускорение его инактивации из-за повышения активности фосфодиэстераз и повышение образования эндотелина-1, обладающего сосудосуживающим действием.
Основным способом профилактики толерантности к нитратам длительного действия, исходя из механизма их действия, считают асимметричное (эксцентричное) назначение нитратов (например, 8 ч утра и 15 ч дня для изосорбидадинитрата либо только 8 ч утра для изосорбидамононитрата). Таким образом обеспечивают безнитратный период длительностью более 6-8 ч для восстановления чувствительности гладко-мышечных клеток сосудистой стенки к действию нитратов. Как правило, безнитратный период рекомендуют пациентам на время минимальной физической активности и минимального количества болевых приступов (в каждом случае индивидуально).
Молсидомин
Близким по действию к нитратам считают препарат молсидомин (нитросодержащий вазодилататор). После всасывания молсидомин превращается в активное вещество, преобразующееся в оксид азота, что в конечном итоге приводит к расслаблению гладких мышц сосудов. Молсидомин применяют в дозе 2-4 мг 2-3 раза в сутки либо 8 мг 1-2 раза в сутки (пролонгированные формы). Противопоказания и побочные эффекты молсидомина те же, что у нитратов.
Бета-Адреноблокаторы
Антиангинальный эффект Бета-адреноблокаторов обусловлен снижением потребности миокарда в кислороде вследствие урежения ЧСС и уменьшения сократимости миокарда. Кроме того, при урежении ритма сердца возникает удлинение времени диастолического расслабления миокарда, что также оказывает антиангинальный эффект из-за увеличения продолжительности кровенаполнения венечных сосудов в диастолу.
Для лечения стенокардии применяют как селективные (действуют преимущественно на бета 1адренорецепторы), так и неселективные (действуют на бета 2-адренорецепторы) Бета-адреноблокаторы.
• Из кардиоселективных Бета-адреноблокаторов применяют метопро-лол в дозе 25-200 мг/сут в 2-3 приема; бетаксолол в дозе 10-20 мг 1 раз в сутки; бисопролол в дозе 5-20 мг 1 раз в сутки; атенолол в дозе 25-200 мг/сут. В последнее время стали использовать Бета-адреноблокаторы, вызывающие расширение периферических сосудов, например, карведилол.
• Из неселективных Бета-адреноблокаторов для лечения стенокардии применяют пропранолол в дозе 10-40 мг 4 раза в сутки, надолол в дозе 20-160 мг 1 раз в сутки.
Побочные эффекты Бета-адреноблокаторов: брадикардия, блокады сердца, бронхоспазм, артериальная гипотензия, нарушения углеводного и липидного обмена, головокружение, нарушения сна, усталость, депрессия, снижение работоспособности, ухудшение памяти, половая дисфункция, синдром отмены.
Противопоказания к назначению Бета-адреноблокаторов: синусовая брадикардия, АВ-блокада, синоатриальная блокада, АГ, бронхооб-структивные заболевания, перемежающаяся хромота, синдром Рейно, эректильная дисфункция, психогенная депрессия.
Блокаторы медленных кальциевых каналов
Антиангинальный эффект блокаторов медленных кальциевых каналов заключается в умеренной вазодилатации (в том числе и венечных артерий), снижении потребности миокарда в кислороде (у представителей подгрупп верапамила и дилтиазема).
Длительно действующий (ретардированный) нифедипин для лечения стенокардии применяют в дозе 30-90 мг 1 раз в сутки; верапамил -80-120 мг 2-3 раза в сутки; дилтиазем — 30-90 мг 2-3 раза в сутки.
Статины
Снижение концентрации общего холестерина и холестерина ЛПНП с помощью гиполипидемических средств (симвастатина, правастатина) положительно влияет на прогноз больных стабильной стенокардией напряжения.
Метаболические средства
Триметазидин улучшает метаболизм миокарда за счет переключения на энергетически более эффективный путь использования кислорода.
Ингибиторы АПФ
Эти препараты особенно показаны пациентам, имеющим признаки дисфункции левого желудочка, сопутствующую АГ, гипертрофию левого желудочка, сахарный диабет.
Комбинированное лечение
При неэффективности монотерапии Бета-адреноблокаторами, нитратами, блокаторами кальциевых каналов необходимо их комбинированное применение: нитратов с Бета-адреноблокаторами, нитратов с блокаторами медленных кальциевых каналов, Бета-адреноблокаторов с блокаторами медленных кальциевых каналов дигидропиридинового ряда (нифедипин) и нитратами. Ко всем комбинациям можно добавить триметазидин. Тем не менее следует помнить, что назначение препаратов 3-4 разных групп не всегда приводит к усилению антиангинального эффекта.
Хирургическое лечение
Реваскуляризации миокарда
Реваскуляризация миокарда — восстановление его кровоснабжения. Она может заключаться в коронарном шунтировании или баллонной ди-латации коронарных артерий с установкой специального металлического эндопротеза — стента. Цель реваскуляризации — улучшение прогноза (профилактика инфаркта миокарда и внезапной смерти, уменьшение или полная ликвидация симптомов). Основные факторы, определяющие выбор метода лечения, — индивидуальный сердечно-сосудистый риск и выраженность симптомов.
Коронарное шунтирование
Суть метода заключается в создании анастомоза между аортой (или внутренней грудной артерией) и венечной артерией ниже (дистальнее) места сужения для восстановления кровоснабжения миокарда. В качестве трансплантата применяют участок подкожной вены бедра, левую и правую внутренние грудные артерии, правую желудочно-сальниковую артерию, нижнюю надчревную артерию. Показания к операции могут быть определены только на основании результатов данных коронарографии и вентрикулографии с учетом клинических данных. Анатомические изменения коронарных артерий, при которых коронарное шунтирование способно улучшить прогноз:
• значительный стеноз главного ствола левой коронарной артерии;
• значительный проксимальный стеноз трех основных коронарных артерий;
• значительный стеноз двух основных коронарных артерий, включая выраженный стеноз проксимальной части левой передней нисходящей коронарной артерии.
При коронарном шунтировании возможны осложнения — инфаркты миокарда в 4-5% случаев (до 10%). Смертность составляет 1% при однососудистом и 4-5% — при многососудистом поражении. К поздним осложнениям аортокоронарного шунтирования относят рестенозирование (при использовании венозных трансплантатов в 10-20% случаев в течение первого года и по 2% каждый год в течение 5-7 лет). При применении артериальных трансплантатов шунты остаются открытыми у 90% пациентов в течение 10 лет. В течение 3 лет стенокардия возобновляется у 25% пациентов.
Чрескожнаятранслюминальная коронарная ангиопластика (баллонная дилатация) и стентирование
Суть метода заключается в расширении суженного участка венечной артерии миниатюрным баллоном под большим давлением при визуальном контроле во время ангиографии. Вслед за этим в место сужения устанавливают специальное приспособление — стент (тончайший проволочный каркас, предотвращающий сужение артерии).
По рекомендациям ВНОК (2008) кандидатами на реваскуляризацию миокарда считают больных, у которых есть показания к проведению коронарной ангиографии.
Дополнительными показаниями считают следующие:
• медикаментозная терапия не обеспечивает удовлетворительный контроль симптомов;
• неинвазивные методы демонстрируют наличие распространенной зоны ишемии;
• высокая вероятность успеха при допустимом риске послеоперационных осложнений;
• больной предпочитает инвазивное лечение и имеет полную информацию о риске, связанном с вмешательством.
Нецелесообразно рекомендовать инвазивное лечение больным, у которых риск периоперационной смерти превышает расчетную ежегодную смертность.
Выбор метода реваскуляризации основан на следующих факторах:
• риске развития осложнений и смерти после вмешательства;
• вероятности успеха, включая техническую возможность выполнения ангиопластики или коронарного шунтирования;
• риске рестеноза или окклюзии шунта;
• полноте реваскуляризации;
• наличии сахарного диабета;
• опыте лечебного учреждения;
• желании больного.
Противопоказания к реваскуляризации миокарда.
• Больные со стенозированием одной или двух коронарных артерий без выраженного проксимального сужения передней нисходящей артерии, у которых симптомы стенокардии легкие или отсутствуют и не проводилась адекватная медикаментозная терапия; в таких случаях инвазивное вмешательство нецелесообразно, так же как и при отсутствии признаков ишемии миокарда во время неинвазивных тестов или наличии ограниченных участков ишемии жизнеспособного миокарда.
• Пограничный стеноз (50-70%) коронарных артерий (помимо главного ствола левой коронарной артерии) и отсутствие признаков ишемии миокарда при неинвазивном исследовании.
• Незначимый стеноз коронарных артерий (
• Высокий риск осложнений или смерти (возможная летальность — 10-15%, за исключением тех случаев, когда он нивелируется ожидаемым значительным улучшением выживаемости или качества жизни).
3. Сестринский процесс при ИБС стенокардия
Проблемы пациента
Настоящие:
- жалобы на боли в области сердца (за грудиной) сжимающие, возникают при физической нагрузке и после волнений, а иногда и в покое. Боли купируются приемом нитроглицерина (через 2-4 мин), но после приступа беспокоит головная боль;
- боли в области сердца иногда сопровождаются кратковременными перебоями в области сердца;
- одышка при физической нагрузке. Физиологические:
- трудности с актом дефекации. Психологические:
- больной очень переживает из-за неожиданности своей болезни, которая нарушила его жизненные планы, а также снизила качество жизни.
Приоритетные:
- одышка при физической нагрузке.
Потенциальные:
- боли в области сердца, возникающие и в покое, свидетельствуют о прогрессировании болезни, может развиться инфаркт миокарда.
Отсутствие знаний:
- причинах заболевания;
- прогнозе болезни;
- необходимости принимать назначенное лечение;
- факторах риска;
- правильном питании;
- самоуходе.
Действия медсестры
Проведение общего ухода за больным:
- смена нательного и постельного белья, кормление пациента соответственно назначенной диете, проветривание палаты (следить, чтобы не было сквозняков);
- выполнение всех назначений врача;
- подготовка больного к диагностическим исследованиям.
Обучение пациента и его родственников правильному приему нитроглицерина во время приступа болей. Обучение пациента и его родственников ведению дневника наблюдений
Проведение бесед:
- закрепить в сознании больного факт, что при приступе стенокардии может развиться инфаркт миокарда, при отсутствии бережного отношения к своему здоровью приступ может закончиться летально;
- убедить пациента в необходимости систематически принимать антиангинальные и гиполипидемические лекарства;
- необходимости изменения диеты;
- необходимости постоянного контроля за своим состоянием.
Беседа с родственниками в связи с необходимостью соблюдения диеты и контроля за своевременным приемом лекарств.
Мотивировать пациента к изменению образа жизни (уменьшению факторов риска).
Консультировать пациента/семью по вопросам профилактики.
Осложнения стенокардии:
- острый инфаркт миокарда;
- острые нарушения ритма и проводимости (вплоть до ВСС);
- острая сердечная недостаточность.
Показания к госпитализации:
- впервые возникшая стенокардия напряжения;
- прогрессирующая стенокардия напряжения;
- стенокардия, впервые возникшая в покое;
- спонтанная (вазоспастическая) стенокардия.
Все больные с указанными выше видами стенокардии должны быть срочно госпитализированы в специализированные кардиологические отделения.
Неотложная доврачебная помощь при приступе стенокардии
| Действия | Обоснование |
| Вызвать врача | Для оказания квалифицированной помощи |
| Успокоить, расстегнуть стесняющую одежду, обеспечить доступ свежего воздуха, придать удобное положение | Для снятия психоэмоционального напряжения |
| Измерить АД, подсчитать пульс, ЧДД | Контроль состояния |
| Дать через маску увлажненный кислород | Уменьшить гипоксию |
| Дать 1 табл. нитроглицерина (0,0005 г) под язык. При отсутствии эффекта через 3 мин повторить 3 раза под контролем АД и ЧСС | Для снятия спазма коронарных артерий |
| Дать корвалол, или валокардин (25—35 кап.), или настойку валерианы (25 кап.) | Снять эмоциональную нагрузку |
| Поставить горчичники на область сердца, горячие грелки к кистям | Отвлекающая процедура |
| Дать внутрь 0,25 г аспирина, медленно разжевать | Для предупреждения тромбоза |
| Снять ЭКГ в 10 отведениях | Для контроля состояния |
Подготовить аппаратуру, инструментарий, медикаменты:
• систему для внутривенного вливания, шприцы для в/в, в/м и п/к введения препаратов, жгут, аппарат ЭКГ;
• преднизолон, нитраты (амп.), бета-блокаторы (амп), физиологический раствор во флаконах по 500 мл стерильно; реланиум (амп.), эуфиллин 2,4 % раствор 10 мл (амп.).
Вопросы для самоконтроля
Дайте определение стенокардии.
Какова этиология и способствующие фактора СТК?
Перечислите основные клинические проявления СТК.
Расскажите о диагностики и лечении СТК.
Что составляет профилактику СТК?
Составьте алгоритм неотложной помощи при ИБС стенокардии.
Расскажите о 5 этапах сестринского процесса при СТК
Алгоритм неотложной доврачебной помощи при приступе стенокардии.
P.S. Если вы успешно справились с вопросами, то переходите к контрольным заданиям. Если у вас возникли трудности в ответе на вопросы, то повторите вновь пройденный материал.
Контрольные тесты
1. Риск развития ИБС у женщин по сравнению с мужчинами
а) выше
б) ниже
в) такой лее
2. Основная причина ишемической болезни сердца
а) атеросклероз коронарных артерий
б) гипертоническая болезнь
в) пороки сердца
г) ревматизм
3. Приоритетная проблема пациента при стенокардии
а) слабость
б) загрудинная боль
в) одышка
г) тошнота
4. Сжимающая загрудинная боль, иррадиирующая под левую лопатку, продолжительностью 5-10 минут, наблюдается при
а) инфаркте миокарда
б) ревматическом эндокардите
в) ревматическом миокардите
г) стенокардии
5. Независимое сестринское вмешательство при появлении сжимающей загрудинной боли
а) введение морфина
б) введение анальгина
в) нитроглицерин под язык
г) димедрол внутрь
6. Функциональный класс стенокардии, при котором приступ боли возникает при ходьбе менее чем на 100 м или в покое
а) I
6)2
в)3
г) 4
7. Функциональный класс стенокардии, при котором приступ боли возникает при нагрузке высокой интенсивности
а)1
6)2
в) 3
г) 4
8. При приступе стенокардии медсестра рекомендует аэрозольную форму нитроглицерина
а) нитронг
б) нитросорбид
в) нитрогранулонг
г) нитроминт
9. Для расширения коронарных артерий медсестра применяет
а) гепарин
б) морфин
в) нитроглицерин
г) панангин
10. При приступе стенокардии медсестра применяет нитрат короткого действия
а) нитроглицерин
б) сустак-мите
в) сустак-форте
г) эринит
11. Эффект действия нитроглицерина наступает через (мин.)
а) 1-2
б) 10-15
в) 20-25
г) 30-40
12. Потенциальная проблема пациента при приеме нитроглицерина
а) головная боль
б) лихорадка
в) кожный зуд
г) асцит
13. Длительность боли при стенокардии
а) не более 30 минут
б) 1 час
в) 2 часа
г) 3 часа
14. При лечении стенокардии используются
а) нитраты, бета-адреноблокаторы
б) анальгетики, наркотика
в) гипотензивные, диуретики
г) ганглиоблокаторы, диуретики
Эталон ответов
1. б
2. а
3. б
4. г
5. в
6. г
7. а
8. г
9. в
10 а
11. а
12.а
13. а
14. а
Список используемой литературы
1. В. Г. Лычев, «Сестринское дело в терапии. С курсом первичной медицинской помощи» Карманов В. К. учебное пособие 2 е изд., перераб. И доп. – М.: ФОРУМ :инфара – м, 2013. – 544с.
2. В. И. Маколкин, « Сестринское дело в терапии» Овчаренко С. И., Семенков Н. Н. – ООО «Медицинское информационное агенство», 2014 – 544 с.
3. Л. С. Фролькис, «Синдромальная патология и дифференциальная диагностика внутренних болезней»: Учебное пособие для студентов. – М.:АМНИ, 2014.-335 с.
4. Организация профилактической деятельности амбулаторно-поликлинических учреждений на современном этапе / Под ред. А.И. Вялкова. М.: ГЭОТАР-Медиа, 2009.Мостицкая Р.М. «Медсестра врача общей (семейной) практики». -Ростов-на-Дону, «Феникс», 2014.
5. Руководство по первичной медико-санитарной помощи. - М.: ГЕОТАР-Медиа, 2013.-1584 с.
6. Э. В. Смолева, «Терапия с курсом первичной медико – санитарной помощи» Аподиакос Е. В Серия «Среднее профессиональное образование» - Ростов н/Д: «Феникс», 2014.- 544 с.
7. Э.В Смолева, Аподиакос Е.Л. «Терапия с курсом первичной медико-санитарной помощи». Серия «СПО» - Ростов-на-Дону, Феникс 2015.
Приложения
Приложение 1
Обследования пациентов с сердечно-сосудистой патологией
Жалобы
Головная боль
Боли в области сердца (протяженность, локализация, иррадиация, условия возникновения)
Одышка (постоянная, периодическая)
Сердцебиение (нарушение ритма сердца)
Наличие отеков на нижних конечностях
Удушье
Анамнез заболевания
1. Факторы риска
2. Причины
3. Начало заболевания
4. Лечение
Анамнез жизни
1.Наследственность
2. Вредные привычки
3. Условия труда и быта
4. Нервно-психическое перенапряжение
5. Профессия
6. Переохлаждение
7. Частые ангины
Непосредственное обследование пациента
Осмотр
1. Цианоз кожи
2. Одышка
3. Отеки
4. Набухание вен
5. Усиленная пульсация шейных вен
Перкуссия
1. Границы сердца
2. Увеличение печени
3. Асцит
Аускультация
1. Ритм сердца
2. Тоны сердца
3. Шумы в сердце
ИНСТРУМЕНТАЛЬНЫЕ И ЛАБОРАТОРНЫЕ МЕТОДЫ ИССЛЕДОВАНИЯ
Инструментальные
1.ЭКГ
2. Измерение артериального давления
3. Рентгенографическое обследование
4. Спирометрия
5. УЗИ сердца
6. Общий анализ крови
7. Биохимическое исследование крови: белки фебриноген, холестерин,С-реактивный белок, протромбиновый индекс, трансаминазы и др.
38












