

СДЕЛАЙТЕ СВОИ УРОКИ ЕЩЁ ЭФФЕКТИВНЕЕ, А ЖИЗНЬ СВОБОДНЕЕ
Благодаря готовым учебным материалам для работы в классе и дистанционно
Скидки до 50 % на комплекты
только до
Готовые ключевые этапы урока всегда будут у вас под рукой
Организационный момент
Проверка знаний
Объяснение материала
Закрепление изученного
Итоги урока

Дипломная работа студента
Просмотр содержимого документа
«Дипломная работа студента»
Кяхтинский Филиал
Государственное автономное профессиональное образовательное учреждение
«Байкальский базовый медицинский колледж
Министерства здравоохранения Республики Бурятия»
ДИПЛОМНАЯ РАБОТА
Участие медицинской сестры в лечебно – диагностических и реабилитационных процессах при остром холецистите
Выполнил
студент :
Цыденжапов Аюша Евгеньевич
IV курса, 641группы,
__________ Сестринское дело_____
Специальность
__________Медицинский брат____
квалификация
Руководитель
Преподаватель
Ф.И.О. Соколова Ирина Ивановна
__________________________________
подпись
Работа допущена к защите
________________________
подпись
Зам. директора Кяхтинского филиала
Т.А. Шалашникова
«____» «___________» 20___г.
2022
СОДЕРЖАНИЕ
Введение……………………………………………………………………….
Глава 1 «Особенности клинико – диагностической картины, осложнений и лечения острого холецистита»
История острого холецистита…………………………………………….
Анатомо физиологические особенности желчного пузыря…………….
Эпидемиология…………………………………………………………….
Особенности клинико-диагностической картины острого холецистита.
Осложнения и лечение острого холецистита…………………………….
Профилактика и реабилитация острого холецистита……………………
Глава 2 «Анализ статистических и социологических данных по острому холециститу»
2.1 Анализ статистических данных заболевания желчного пузыря по данным ГБУЗ «КЦРБ»……………………………………………………………………
2.2 Анализ социологического опроса среди пациентов хирургического и терапевтического профиля при остром холецистите…………………………
Заключение………………………………………………………………………….
Список использованной литературы……………………………………………...
Приложение…………………………………………………………………………
ВВЕДЕНИЕ
Актуальность:
Холецистит является довольно частым заболеванием в экстренной хирургии, около 10 – 20 %, так как в факторах риска данного заболевания лежат банальные вещи, нарушение режима питания, а именно избыточное употребление богатой животными жирами пищей, большие паузы между приемами пищи или наоборот, переедание, прием пищи на ночь, несвоевременное лечение хронических очагов инфекции, заболевания желудочно – кишечного тракта, наличие сахарного диабета ведущее к спазму кровеносных сосудов печени.
Процент больных с острым холециститом относится к частым патологиям и приравнивается к уровню острого аппендицита и иногда даже превышает его. Рост заболеваемости острым холециститом ежегодно повышается
Если учитывать по показателям смертности, то острый холецистит превосходит аппендицит, ущемленные грыжи, перфоративные гастродуоденальные язвы и только немного уступает острым кишечным непроходимостям.
Общие показатели летальности колеблются в различных учреждениях в пределах 2-12%. Не имеется тенденция к снижению и достигает показателей при операциях на высоте приступа 14-15%, у пожилых людей достигает 20%. Этот показатель резко увеличивается с возрастом пациентов. При экстренных операциях у больных старше 60 лет послеоперационная летальность превышает 40-50%, так как зачастую сопровождается сопутствующими заболеваниями и что делает эти операции крайне рискованными. И часто у людей преклонного возраста наблюдается атипичная клиника, а также несоответствие клинических проявлений морфологическим изменениям в желчном пузыре, что приводит к неоправданным задержкам с операцией и повышает риск возникновения осложнений.
Однако если учесть показатели, когда операции проводились на фоне стихших воспалительных явлений, после обследований и подготовки пациентов, то можно наблюдать уменьшение процента летальности, которая равна 0,5-1% у отдельных хирургов.
Из всех видов острых холециститов более распространенным является острый калькулезный холецистит. Бескаменные процессы составляют в практике неотложной хирургии не более чем в 2-3% случаев - в основном это сосудистые поражения желчного пузыря у лиц с распространенным атеросклерозом, сахарным диабетом и другими заболеваниями.
В этиологии определенная роль отводится инфекции, но, микрофлора в желчном пузыре обнаруживается лишь в 33-35% случаев, а бактериологическое исследование стенки желчного пузыря при холецистите выявляет наличие микрофлоры лишь у 20-30% больных. Это объясняется тем, что при нормально функционирующей печеночной ткани микробы, поступающие в печень гематогенным или лимфогенным путем, погибают.
Лишь при снижении бактерицидных свойств печени и общей резистентности организма возможно проникновение патогенной микрофлоры в желчный пузырь. Однако известно, что введение микроорганизмов в не поврежденный желчный пузырь не вызывает в нем воспаления, так как желчь обладает бактериостатическими свойствами.
Изучение острого холецистита тесно связанно с желчнокаменной болезнью, так как в 95% случаев острый холецистит является обострением желчнокаменной болезни и лишь 5 процентов составляют не калькулезные холециститы
Цель работы: Определение роли медицинской сестры и сестринского процесса при остром холецистите
Объект исследования: Изучение физического состояния пациентов с острым холециститом
Предмет исследования: Острый холецистит
Задачи исследования:
Изучить медицинскую литературу по данной проблеме
Провести статистический анализ данного заболевания
Провести анкетирование и анализ анкетирования
Разработать практические рекомендации по данному заболеванию.
Методы исследования:
- Социологический
- Аналитический
- Обобщающий
Глава 1. Особенности клинико – диагностической картины, осложнений и лечения острого холецистита.
История острого холецистита
Впервые в 1760 году итальянский патологоанатом Джованни Морганьи представил подробное описание желчных камней и клинической картины холецистита, благодаря многочисленным вскрытием которых насчитывалось около 700. Он наблюдал за пациентами до их смерти, на их жалобы, симптомы и так же наблюдал их после смерти, тем самым описав клинику данного заболевания.
Так же свой вклад принесли исследования отечественного хирурга С.П. Федорова который дал более упрощенную и полную классификацию острого холецистита, основанную на клинических и патологоанатомических признаках. Склифосовский описал показания и противопоказания к оперативному вмешательству при остром холецистите.
Эти хирурги внесли значительный вклад в развитие представлений о желчно - каменной болезни, пополнили наши представление об остром холецистите и его осложнениях.
Современные методы исследования и эндоскопические хирургические вмешательства открыли новый этап в диагностике и лечении острого холецистита.
Анатомо-физиологические особенности желчного пузыря
Локализация: Желчный пузырь находится в проекции точки пересечения прямой мышцы живота и краем реберной дуги справа, так называемой точке Кера. Во фронтальной плоскости из-под нижнего края печени выступает дно желчного пузыря. Обычно пузырь лежит горизонтально и располагается на нижней поверхности правой доли печени в собственной ямке. Это ложе служит границей между правой и левой долей печени.
Форма желчного пузыря грушевидная, в длину 7 см и ширину 3 см, толщина стенки1,5-2 мм, различается дно, тело, шейку. Желчный пузырь является резервуаром для желчи объемом в среднем 50 мл.
Стенка желчного пузыря имеет 4 слоя: слизистую оболочку, мышечную оболочку, подсерозную основу (рыхлая соединительная ткань, содержащая сосуды), серозную оболочку (висцеральная брюшина).
В нижней поверхности пузыря и печени покрывает брюшина. Пузырь рыхло прилегает к печени, в этом месте брюшина отсутствует. В норме пузырь располагается мезоперитонеально (наполовину в печени). Но иногда пузырь может располагаться внутри печени, как бы вдавленный в нее, тогда брюшина покрывает малую часть пузыря. При полном внутрипеченочном положении пузырь полностью лишен брюшины. Так же есть вариант блуждающего пузыря, он со всех сторон покрыт брюшиной и соединен с ложем брыжейкой. Но брыжейки может и не быть, тогда подвижность пузыря увеличена и вследствие этого он может перекручиваться вокруг шейки.
Снизу и спереди желчного пузыря прилегает поперечно ободочная кишка тонкого кишечника, слева от пузыря находится привратник (луковица) желудка. Снизу и сзади шейка пузыря соприкасается с верхней горизонтальной частью двенадцатиперстной кишки.
Кровоснабжение: Кровоснабжение желчного пузыря осуществляется за счет пузырной артерии. Как правило, она является ветвью правой печеночной артерии, но может отходить от собственной печеночной артерии, от общей печеночной артерии. Близ пузыря пузырная артерия делится: на переднюю и заднею ветвь, передняя ветвь идет по нижней поверхности пузыря, задняя ветвь проходит в слое клетчатки между печенью и желчным пузырем по его верхней поверхности.
Венозный отток осуществляется по желчно-пузырной вене в воротную вену.
Протоки: После шейки желчного пузыря идет пузырный проток, который впадает в общий печеночный проток, длина которого обычно составляет 3 см. Пузырный проток, как правило, впадает в общий печеночный проток под острым углом, но и бывает впадение и под прямым углом, тогда пузырный проток короче. Иногда пузырный проток впадает в правый печеночный проток, но и может идти параллельно с обще печеночным протоком, в таком случае эти протоки соединяются на уровне двенадцатиперстной кишки, очень низко. Но и бывают редкие виды впадения протоков, например спиралевидный – впадение пузырного протока в левую, правую, переднею или заднюю стенку общего печеночного протока.
Внутрипеченочные желчные протоки состоят из правого и левого и общего печеночного протока. Левый печеночный проток длиннее правого. Длина общего печеночного протока зависит от уровня впадения пузырного протока, так как при высоком впадении пузырного протока общий проток отсутствует, зато удлиняется общий желчный проток. Обычно общий желчный проток начинается ниже от слияния пузырного протока с обще печеночным и имеет в длину в среднем 7 см и диаметр 5 мм.
В протоке различают:
1) супрадуоденальный отдел
2) ретродуоденальный отдел
3) панкреатический отдел
4) дуоденальный отдел
Супрадуоденальный отдел - начинается от начала общего желчного протока до верхнего края верхней горизонтальной части двенадцатиперстной кишки (выше двенадцатиперстной кишки).
Ретродуоденальный отдел - находится позади верхней части двенадцатиперстной кишки
Панкреатический отдел - находится в толще поджелудочной железы
Дуоденальный отдел - соединение общего желчного протока с поджелудочным протоком тем самым образуя печеночно – поджелудочную ампулу - Фатеров сосок (анатомическая близость этих протоков объясняет переход одного патологического процесса в другой орган)
В месте впадения общего желчного протока в двенадцатиперстную кишку проток суживается. И поэтому именно в этом отделе чаще происходит обтурация общего желчного протока конкрементами, желчным шламом и слизистыми пробками.
Желчный шлам - патологический субстрат, образующийся в ОЖП при его воспалении и состоящий из сгущенного эпителия, фибрина, микроорганизмов может служить ядром для камнеобразования.
Общий печеночный проток и общий желчный проток имеют слизистую, мышечную и адвентициальную оболочки. Слизистая выстлана однослойным цилиндрическим эпителием. Мышечная оболочка очень тонкая и представлена отдельными пучками миоцитов, ориентированных спирально. Между мышечными волокнами много соединительной ткани. Наружная (адвентициальная) оболочка образована рыхлой соединительной тканью и содержит кровеносные сосуды. В стенках протоков располагаются железы, секретирующие слизь.
Сфинктерный аппарат: Выведение желчи регулируется сфинктерным аппаратом таким образом, чтобы отток желчи и секрета поджелудочной железы осуществлялся только в направлении двенадцатиперстной кишки. Тем самым предотвращается возврат дуоденального содержимого в протоки, обеспечивается стерильность внутри протоков.
Сфинктер Люткенса – сфинктер, расположенный в шейке желчного пузыря, в переходе шейки в пузырчатый проток
Сфинктер Мирицци — сфинктер общего желчного протока, расположенный после слияния печёночного желчного протока и пузырного желчного протока.
Сфинктер Одди состоит из сфинктера общего желчного протока и сфинктера поджелудочной железы, объединенных в общий сфинктер Бойдена.
Лимфатическая система: Желчный пузырь снабжен лимфатическими сосудами, которые образуют сплетения под слизистой оболочкой, в мышечном и субсерозном слоях. Скопления лимфоузлов имеются в области шейки пузыря, пузырного протока, в гепато-дуоденальной связке. Лимфатическая система желчного пузыря связана с лимфатической системой поджелудочной железы и 12-перстной кишки.
Образование желчи: Образование 2/3 всей желчи образуется в гепатоцитах и 1/3 образуется эпителиальными клетками желчных протоков. Образование желчи происходит непрерывно, путем фильтрации воды, глюкозы, электролитов из крови в желчные капилляры и путем секреции гепатоцитами солей желчных кислот. Затем идет реабсорбция воды и минеральных солей из желчных капилляров, протоков и желчного пузыря.
Первичные желчные кислоты образуются в гепатоцитах из холестерина, соединяются с глицином и таурином и выделяются в кишечник. В кишечнике под влиянием микрофлоры они превращаются во вторичные желчные кислоты. До 90-95 % желчных кислот активно реабсорбируется из кишечника в кровь и по портальным (кишечным) сосудам возвращается в печень. Желчные пигменты (билирубин, биливердин) - это продукты распада гемоглобина, они дают желчи характерную окраску.
Движение желчи по желчным путям: Желчь поступает из гепатоцитов в желчные капилляры по ним она идет к правому и левому желчному протоку, затем после сливания этих протоков желчь поступает в общий печеночный проток, поступает в пузырный проток и накапливается в желчном пузыре до приема пищи. После приема пищи желчный пузырь расслабляется и через 5-7 минут начинается эвакуация желчи из желчного пузыря из-за чередующихся сокращений и расслаблений пузыря. Затем желчь из желчного пузыря идет через пузырный проток и попадает в общий желчный проток и затем поступает в двенадцатиперстную кишку через сфинктер Одди. После эвакуации желчи из желчного пузыря, желчь снова начинает накапливаться до следующего приема пищи. Объем выработки желчи за сутки составляет от 500 до 1500мл в сутки.
Функция желчи: Желчь ликвидирует действие пепсина, создавая благоприятную среду для действия ферментов тонкого кишечника, а так же меняет желудочное пищеварение на кишечное, расщепляет жиры.
Желчные кислоты (первичные: холевая, хенодезоксихолевая, вторичные: дезоксихолевая, литохолевая, аллохолевая и урсодезоксихолевая) расщепляют жиры, активирует моторику тонкого кишечника, стимулируют продукцию слизи и гастроинтенсинальных гормонов: холецистокинина и секретина, предупреждают адгезию бактерий.
Так же желчь абсорбирует из организма билирубин и холестерин и выводит его с калом.
1.4 Эпидемиология
Среди острых заболеваний органов брюшной полости острый холецистит по частоте занимает второе место после острого аппендицита. Наиболее часто болеют женщины. Это можно объяснить наличием у женщин целого ряда предрасполагающих моментов. У беременных, например, бывает гиперхолестеринемия, а также застой желчи вследствие смещения кишечника вверх увеличенной маткой, что нередко способствует образованию камней в желчном пузыре и проявлению заболевания уже во время беременности или после. Застой желчи в желчном пузыре происходит и при ношении корсетов, поясов или стягивании живота поясом юбки, что вызывает одновременно замедление кровообращения в печени и застой желчи в пузыре.
У женщин встречаются также функциональные расстройства желчных путей, которые нередко обусловлены заболеваниями нейрогенного, аллергического характера Благоприятствует застою желчи в пузыре грудной тип дыхания, который чаще наблюдается у женщин. Процент заболеваемости женщин острым холециститом составляет около 75%, а у мужчин около 25%.
Если просмотреть соотношение по возрасту, то чаще встречается в возрасте 30-60 лет.
Этиология и патогенез острого холецистита
Предрасполагающие факторы острого холецистита:
- заболевания органов желудочно-кишечного тракта
- гельминтозы (лямблиоз, аскаридоз)
- травмы желчного пузыря и печени
- наличие очагов хронической инфекции
- нарушения иммунного статуса
- частые запоры
- нерегулярное питание
- частые переедания
- малоподвижный образ жизни
- беременность
Основными причинами острого холецистита являются:
1)Инфицирование желчного пузыря.
Возможны 3 пути передачи:
-гематогенный
-лимфогенный
-энтерогенный
В большинстве случаев инфицирование происходит гематогенным путём: по системе общей печёночной артерии или из желудочно-кишечного тракта по воротной вене. При снижении фагоцитарной активности, то есть снижение иммунитета, микроорганизмы проходят через клеточные мембраны и тем самым попадают в желчные капилляры и по желчным протокам инфекция попадает в желчный пузырь
Лимфогенный путь попадания инфекции в желчный пузырь возможен вследствие обширной связи лимфатической системы печени и желчного пузыря с органами брюшной полости
Энтерогенный путь, то есть восходящий, возможен при заболевании общего желчного протока, вследствие чего происходит функциональное нарушение сфинктеров и инфицируемое дуоденальное содержимое может забрасываться в протоки.
Воспаление в желчном пузыре с присутствием инфекции может возникнуть, только если нарушена дренажная функция желчи, так как создаются благоприятные условия для развития воспаления.
Нарушение оттока желчи может возникнуть из-за конкрементов, перегибов, заворотов и сужения пузырного протока. Основными инфекционными возбудителями являются: грамм отрицательные бактерии – кишечная палочка, клебсиелла, и грамм положительные – стрептококк и стафилококк.
2) И вторая причина острого холецистита – это застой желчи, чаще возникающий из-за обтурации конкрементом шейки желчного пузыря либо протоков. Реже бывает закупорка желчным шламом либо перегибами или сужением пузырного протока. Лизолецитин, является компонентом содержимого двенадцатиперстной кишки. И при обтурации шейки желчного пузыря вырабатывается большое количество лизолецитина. Лизолецитин тем временем разрушает мембраны клеток, тем самым происходит повреждение слизистой оболочки желчного пузыря и изменение состояния желчи. Вследствие этих процессов возникает воспаление стенки желчного пузыря.
Воспаление желчного пузыря приводит к его увеличению, затем увеличенный желчный пузырь сдавливает сосуды , тем самым возникает ишемия, вследствие этого может возникнуть некроз или перфорация стенки желчного пузыря. От степени расстройства кровообращения желчного пузыря, зависит скорость развития воспалительного процесса и тяжесть заболевания.
Образование конкрементов бывают двух видов:
Первичные – формируются в не измененных желчных путях
Вторичные – Образование камней происходит при нарушении оттока желчи
Так же в образовании желчных камней большую роль играет неправильное питание. При употреблении большого количества жирной, жаренной, острой пищи происходит большая выработка слизи, и одновременное всасывание жидкой части, тем самым желчь становится гелеобразной. Затем комочки геля слипаются и впитывают пигмент, тем самым образуется конкременты.
При панкреатопузырном рефлюксе может происходить заброс панкреатического сока в полость желчного пузыря, тем самым повреждая слизистую оболочку.
Механизм развития острого без каменного холецистита может возникнуть вследствие тромбоза пузырной артерии или ферментативных патологий
1.4 Особенности клинико-диагностической картины острого холецистита
Клинико-морфологические формы острого холецистита
Острый холецистит – острое воспаление стенки желчного пузыря, в основе которого лежит наличие инфекции в желчном пузыре или нарушение оттока желчи вследствие наличия конкрементов. Острый холецистит бывает:
1.Неосложненный: а) Калькулезный
б) Не калькулезный
-катаральный
-флегмонозный
-гангренозный
А)Не деструктивный( целый желчный пузырь): Катаральный и флегмонозный
2.Осложненный
Б) Деструктивный (Развалившийся ,с нарушением целостности желчного пузыря): Гангренозный и гангренозно - перфоративный
Клиника острого холецистита зависит от патологоанатомических изменений (то есть формы заболевания) в желчном пузыре, длительности и течения заболевания, наличия осложнений и реактивности организма.
Заболевание развивается остро, наиболее часто после нарушения обычного режима питания (обычно через 2-4 часа после приема жирных блюд), после физических или психоэмоциональных нагрузок, чаще в ночное время или ранним утром. Первые признаки острого холецистита это болевой синдром: «Желчная колика» Боль локализуется в области правого подреберья, иррадиирует в эпигастральную область, правую лопатку и плечо, а также в правую подлопаточную область. В начале периодического характера, схваткообразная, при нарастании воспаления она становится постоянной и все более интенсивной. Болевой приступ часто длится часами. Боль может сопровождаться повышенной потливостью, ознобом, лихорадкой, чувством тяжести, гримасой боли на лице и вынужденной позой - на боку с поджатыми к животу ногами. Лихорадка возникает на фоне бактериального воспаления, и обычно появляется через 12 часов. К болевому синдрому присоединяется синдром желудочной диспепсии: рвота, вначале съеденной пищей, а затем с примесью желчи, не приносящая облегчение, отрыжка, изжога. Синдром кишечной диспепсии выражен слабо, может быть запор.
Синдром фезикальных данных: язык обложен белым налетом (т.к. происходит раздражение ветви блуждающего нерва, сосочки на языке выбухают) При осмотре живот симметричен, пальпаторно резко болезнен в области правого подреберья.
Отмечаются симптомы: симптом Кера – локальная боль в точке пересечения реберной дуги и прямой мышцы живота справа. Симптом Мерфи – если попросить пациента сделать глубокий вдох, происходит втяжение живота и появляется боль в проекции желчного пузыря. Симптом Ортнера – при поколачивании ребром ладони по реберной дуге справа, появляется боль. Симптом Мюсси-Георгиевского — при пальпации кончиками пальцев между ножками правой кивательной мышцы (над ключицей) появляется болезненность.
Симптом Щеткина—Блюмберга не характерен для холецистита, но имеет большое значение в диагностике грозного осложнения — перитонита.
Так же при осмотре, возможно, наблюдать желтушность кожных покровов, что говорит об обтурации пузырного протока конкрементом. И при пальпации можно обнаружить увеличение желчного пузыря.
Катаральный холецистит
Провоцировать развитие катарального холецистита могут погрешности в диете, злоупотребление алкоголем.
При данной форме холецистита больные жалуются на боли в правом подреберье и эпигастральной области. Боль постоянная, иррадиирует в правую лопатку, межлопаточное пространство, плечо, правую половину шеи. Вместе с болью может появляться рвота сначала желудочными содержимым, а затем и содержимым двенадцатиперстной кишки. Рвота не приносит больному облегчения. Появляется субфебрильная лихорадка, тахикардия, возможна слабая гипертензия. При объективном исследовании язык влажный, обложен беловатым налетом. При пальпации и перкуссии живота отмечается резкая болезненность в правом подреберье, у некоторых больных можно прощупать увеличенный болезненный желчный пузырь. Так же отмечаются симптомы Мерфи, Ортнера. Кера. При своевременном и правильном лечении катаральной формы холецистита, через 2-7 дней наступает клиническое выздоровление, однако возможен переход во флегмонозную форму. В ОАК – умеренный лейкоцитоз.
Флегмонозный холецистит
Субъективно клиника более выражена, чем при катаральной форме. Болевой синдром более выраженный, боли усиливаются при перемене положения тела, дыхании, кашле. У многих пациентов помимо тошноты появляется многократная рвота, появления фибрильной лихорадки и тахикардия, достигающаяся 100 ударов в минуту и более.
Объективно определяется метеоризм, отставание правой половины живота в акте дыхания. При пальпации и перкусии в области живота определяется резкая болезненность в правом подреберье, выраженное мышечное напряжение передней брюшной стенки, увеличенный болезненный желчный пузырь. Будут присутствовать положительные симптомы Ортнера, Мерфи.
В ОАК определяется лейкоцитоз со сдвигом формулы влево и ускорение СОЭ.
Отличительный признак флегмонозной формы – переход воспалительного процесса на наружный листок брюшины. Поэтому будет положительный симптом Щеткина-Блюмберга (при надавливании кончиками пальцев ладони на стенку живота появляется болезненность, которая при внезапном отведении руки резко усиливается вследствие сотрясения воспаленного наружного листка брюшины).
Гангренозный холецистит
Зачастую гангренозная форма является продолжением флегмонозной формы, когда защитные силы организма не могут справиться с микроорганизмами. При гангренозном холецистите выражена интоксикация: общая слабость, потливость, лихорадка. Также присутствуют явления местного или общего гнойного перитонита. В большинстве случаев гангренозная форма холецистита развивается у людей пожилого возраста вследствие снижения защитных свойств организма и нарушения кровоснабжения стенки желчного пузыря из-за атеросклероза кровеносных сосудов желчного пузыря. Когда воспалительный процесс переходит в гангренозную форму, боль в животе может немного уменьшиться, что ошибочно расценивается больными как улучшение состояния (период мнимого благополучия). На самом деле уменьшение боли связано с гибелью чувствительных нервных окончаний в желчном пузыре.
После мнимого улучшения вновь возвращается интоксикация, появляются симптомы распространенного перитонита. При этом пульс резко увеличивается до 120 ударов в минуту и более, появляется лихорадка. Больные становятся вялыми, заторможенными. Объективно язык сухой. Парез кишечника приводит к метеоризму. Правые отделы живота не принимают участия в акте дыхания. Пальпаторно определяется выраженное локальное напряжение мышц передней брюшной стенки. В ОАК определяется высокий лейкоцитоз и СОЭ, сдвиг лейкоцитарной формулы влево, появляется белок и цилиндры.
Диагностика острого холецистита
Субъективное обследование: чаще всего пациенты поступают в ночное или утреннее время, после приема большого количества жирной, жаренной, острой пищи, алкоголя, стрессовых ситуаций. Основные жалобы это печеночная колика - интенсивные боли и чувство тяжести в правом подреберье, иррадиирующие в правую половину передней брюшной стенки, в спину, правое плечо. Боли длительные и интенсивные, что пациент занимает вынужденную позу. Пациент жалуется на рвоту с примесью желчи.
Объективное обследование: дыхание поверхностное, живот слабо участвует в акте дыхания из-за сильных болей, тахикардия, у некоторых больных наблюдается желтуха. Положительные симптомы Мерфи, Кера, Ортнера, Мюси-Георгиевского и Щеткина – Блюмберга.
Лабораторная диагностика: ОАК – Умеренный лейкоцитоз и сдвиг формулы влево.
ОАМ – присутствует уробилиноген, а при желтухе – билирубин.
Биохимический АК – повышение билирубина, АСТ АЛТ и сывороточной щелочной фосфатазы.
Инструментальная диагностика:
УЗИ брюшной полости: оценивается состояние желчного пузыря (Размеры, конкременты, толщину стенок, консистенцию содержимого ЖП) Внепеченочные протоки (расширения и обтурацию), Поджелудочную железу, правую почку, и жидкость в брюшной полости.
Рентгенологическое исследование грудной клетки и брюшной полости: При подозрении на язвенную болезнь и правостороннюю нижнедолевую пневмонию
ЭКГ: при холецистокоронарном синдроме - боли в сердце
ЭРХПГ – Эндоскопическая ретроградная холангиопанкреатикография: осмотр желчных и панкреатических протоков методом ФГДС и Рентгенографии.
Диагностическая лапароскопия: наглядный осмотр желчного пузыря с помощью лапароскопа.
Дифференциальная диагностика:
Проводится при следующих заболеваниях: Перфоративная или пенетрирующая язва желудка или двенадцатиперстной кишки, инфаркт миокарда, острый панкреатит, ущемленная грыжа пищевого отверстия диафрагмы, правосторонняя нижнедолевая пневмония, острый аппендицит, правосторонняя почечная колика, гепатит.
1.Часто перфоративная язва желудка и двенадцатиперстной кишки маскируются под острый холецистит. Однако при остром холецистите, в отличие от язв, во диагностических мероприятий часто обнаруживаются камни в желчном пузыре Так же для острого холецистита характерна рвота с содержанием желчи и боль, отдающая в другие части тела. Изначально болевые ощущения локализуются в правой подреберной области, постепенно увеличиваются.
Скрытые прободные язвы начинаются остро. В первые несколько часов болезни сильно напрягается мускулатура передней брюшной стенки. Пациент жалуется на локализованную боль в правом подреберье и подвздошной области из-за излития содержимого желудка в полость. Подобных явлений при остром холецистите не наблюдается. Кроме того, при остром холецистите сохраняется печеночная тупость.
2.Дифференциальный диагноз с острым инфарктом миокарда проводится на основании клинических данных и ЭКГ. В отличии от острого холецистита, боли при остром инфаркте миокарде локализуются за грудиной и в левой половине грудной клетки. При этом не характерны общие и местные признаки воспаления.
3.Дифференциальная диагностика острого холецистита и острого панкреатита весьма сложная, тем более, что возможно сочетание этих заболеваний. При обоих заболеваниях начало связывают с погрешностями в диете, имеются боли в эпигастрии, частая рвота. Отличительными особенностями острого панкреатита является опоясывающий характер болей. При пальпации наибольшая болезненность в эпигастральной области, в правом подреберье она менее выражена, чем при остром холецистите, не выявляется увеличение желчного пузыря. Для острого панкреатита характерны повышение содержания
В биохимическом анализе крови повышается содержание ферментов поджелудочной железы, прежде всего, амилазы. Большое значение в дифференциальном диагнозе имеют УЗИ и диагностическая лапароскопия.
4. В связи с тем, что при остром холецистите иногда очень выражены расстройства ЖКТ - многократная рвота, вздутие живота, парез кишечника с задержкой газов и стула - приходится проводить дифференциальный диагноз с острой кишечной непроходимостью, которая может быть вызвана внутренней ущемленной грыжей. Помогает в дифференциальном диагнозе то, что при острой кишечной непроходимости боли чаще носят схваткообразный характер. Решающее значение имеет обзорная рентгенография брюшной полости, выявляющая чаши Клойбера.
5. Правосторонняя нижнедолевая пневмония или плеврит может проявляться острыми болями в животе. Пациенты предъявляют жалобы на боли в правом верхнем квадранте живота, где при пальпации также определяется болезненность. В отличие от острого холецистита при плеврите или нижнедолевой пневмонии боли будут при поверхностной пальпации, а при холецистите более глубокие. Кроме того, кашель с отделением большого количества мокроты у пациентов с болями в правом верхнем отделе живота также должен навести на мысль о возможной патологии легких. При объективном обследовании выявляется высокая температура тела, которая не характерна для неосложненных форм острого холецистита. При аускультации легких нередко выявляется шум трения плевры и ослабление дыхания. Следует подчеркнуть, что при болях в животе во всех случаях, когда имеется хотя бы малейшее сомнение в диагнозе, необходимо выполнять рентгенографию груди и области живота.
6.При высоком расположении, острый аппендицит способен спровоцировать острый холецистит. Отличие острого холецистита от острого аппендицита заключается в том, что при нем имеется рвота с желчью, а боль отдает в правую лопатку и область плеча. Кроме того, при аппендиците не выявляется симптом Мюсси - Георгиевского. Диагностику упрощает присутствие информации в истории болезни о том, что у пациента есть камни в желчном пузыре. В отличие от острого холецистита, острый аппендицит протекает тяжелее, с быстрым развитием перитонита.
7. Правосторонняя почечная колика отличается от острого холецистита тем, что при ней ощущается острая болезненность в районе поясницы. Эта боль отдает в зону половых органов и бедра. Одновременно наблюдается нарушение мочеиспускания. При почечной колике не повышается температура, лейкоцитоз не фиксируется. Анализ мочи показывает присутствие форменных компонентов крови и солей.
8. Боли в правом подреберье могут возникать и при гепатите, так что важное значение имеет своевременная дифференциальная диагностика. В отличие от острого холецистита при гепатите можно наблюдать продромальный период, и важные эпидемиологические данные (контакт с больными гепатитом, переливание крови.). При обследовании больного гепатитом не обнаруживаются, как правило, увеличенный желчный пузырь, инфильтрат в правом подреберье, явления перитонита. Существенное значение при подозрении на гепатит имеет исследование содержания печеночных ферментов в плазме крови.
1.5 Осложнения и лечение острого холецистита
Перфорация: Чаще всего эта форма острого холецистита является результатом некроза стенки желчного пузыря вследствие расстройства кровообращения и тромбоза ветвей пузырной артерии, реже он возникает в результате пролежня стенки пузыря желчным камнем. Происходит свободное излитие содержимого желчного пузыря в брюшную полость и проявляется:
Резкой, кинжальной болью в животе , рвотой, бледность кожи, холодный пот, падением АД, брадикардией сменяемой тахикардией. Результаты дополнительных методов обследования соответствуют картине острого деструктивного холецистита, осложненного распространенным перитонитом или перивезикальным абсцессом.
Лечение. Только экстренная операция - холецистэктомия, санация и дренирование брюшной полости.
Околопузырный инфильтрат: возникает после 3-5 суток от начала приступа острых болей в правом подреберье (так называемые «золотые 72 часа» от начала приступа, после чего уже образуется припузырный инфильтрат, наиболее благоприятный период для экстренной холецистэктомии) тупые ноющие боли в правом подреберье , состояние больного не отягощено, температура в норме или субфебрильная, пальпаторно плотное болезненное опухолевидное образование, неподвижное, с четкими границами.
Диагностика: ОАК (умеренный лейкоцитоз с палочкоядерным сдвигом, ускорение СОЭ).
УЗИ желчного пузыря - эхо признаки деструктивного холецистита с выраженными инфильтративными изменениями по всему контуру желчного пузыря.
Лапароскопия - увеличенный, напряженный желчный пузырь, выделяющийся через воспаленные органы и ткани, окутывающие его. Важно убедится, что инфильтрат полный, т.е. закрывает желчный пузырь со всех сторон, и плотный, - при инструментальной пальпации инфильтрат не снимается. В противном случае, если околопузырный инфильтрат неполный и рыхлый, дальнейшая тактика лечения определяется степенью деструкции видимого участка пузырной стенки.
Лечение: Комплексная консервативная терапия под УЗИ для контроля динамики рассасывания околопузырного инфильтрата. Радикальная операция в "холодном" периоде заболевания.
Околопузырный абсцесс: усиление болей в правом подреберье, сопровождающееся лихорадкой, ухудшением общего состояния, нарастающей интоксикацией на 3-5 сутки от начала заболевания.
В правом подреберье, в точке проекции желчного пузыря, пальпируется плотное, резко болезненное, не смещаемое опухолевидное образование, положительные симптомы, характерные для острого холецистита, положительный симптом Щеткина-Блюмберга над пальпируемым инфильтратом.
Диагностика: гиперлейкоцитоз с выраженным палочкоядерным сдвигом, ускорение СОЭ, УЗИ желчного пузыря - в центре околопузырного инфильтрата определяется полость (зона пониженной эхогенности) с неоднородным содержимым или четким уровнем жидкости.
Лечение: Экстренная операция - холецистэктомия, туалет и дренирование полости абсцесса.
Разлитой перитонит. Момент перфорации желчного пузыря при гангренозном холецистите характеризуется резким усилением боли в правом подреберье, с быстрым распространением по всем отделам брюшной полости, выраженная интоксикация - состояние тяжелое, больной бледен, адинамичен, сухой обложенный язык, тахикардия, симптом Щеткина- Блюмберга во всех отделах брюшной полости, симптомы кишечной непроходимости (вздутие живота, отсутствие перистальтики кишечника).
Диагностика: гиперлейкоцитоз с палочкоядерны сдвигом, при ректальном исследовании - болезненность передней стенки прямой кишки, при вагинальном исследовании болезненность заднего свода, лапароскопически видно гангренозный желчный пузырь, в стенке которого можно обнаружить перфорационное отверстие, петли тонкого кишечника раздуты, гиперемированы; наложения фибрина в правом подреберье.
Лечение: Экстренная операция независимо от степени операционного риска
Биллиарная гипертензия, желтуха, холангит: Желчная гипертензия и механическая желтуха связана с нарушением продвижения желчи в 12-перстную кишку и может быть вызвана рядом причин: сдавлением общего желчного протока воспалительным инфильтратом при деструктивном холецистите, вколоченным камнем.
Клиника: признаки механической желтухи (желтушность склер, слизистой ротовой полости, кожный зуд, потемнение мочи цвета "пива", обесцвеченный кал), появляющиеся на 2-3 после начала приступа острого холецистита.
При присоединении холангита состояние больного тяжелое, высокая температура тела гектического характера, потрясающие ознобы, выраженная интоксикация: отсутствует аппетит, слабость, адинамия, спутанное сознание, нередко рвота, при пальпации живота - болезненность в его верхних отделах. Печень увеличена в размерах, резко болезненная при пальпации. Иногда отмечается спленомегалия.
Диагностика: лейкоцитоз, сдвиг лейкоцитарной формулы влево, ускорение СОЭ, биохимическое исследование крови - снижение альбуминово-глобулинового индекса, гипербилирубинемия, повышение уровня щелочной фосфатазы, АСТ АЛТ. Исследование мочи на желчные пигменты - реакция положительная.
УЗИ билиарной системы- изменения в желчном пузыре в зависимости от формы его воспаления увеличение размеров печени, расширение внутрипеченочных протоков. ЭГДС при осмотре большого дуоденального сосочка отмечается его увеличение отек, расширение продольной складки, контурирование ущемленного камня БДС, при явлениях гнойного холангита возможно выделение гноя. Рентгенологически выясняют причину механической желтухи. Лапароскопическая холецистохолангиография - при проходимости пузырного протока под контролем лапароскопа пунктируется желчный пузырь, эвакуируется желчь и в желчный пузырь вводится контрастное вещество. Методика выполнения рентгенограмм и их оценка, как при рентгенологическом исследовании. Чрескожная, чреспеченочная холангиография (ЧЧХГ) - под контролем ЭОПа сверхтонкой иглой пунктируется один из внутрипеченочных желчных протоков, эвакуируется желчь, вводится контрастное вещество до заполнения всего билиарного "дерева". Оценка рентгенограмм аналогична предыдущим методикам. Ультразвуковая чреспеченочная холангиография (УЗЧХГ) - выполняется аналогично ЧЧХГ под контролем ультразвукового аппарата.
Лечение: Хирургическое лечение из-за крайне высокой летальности в остром периоде применяется ограничено, по строгим жизненным показаниям. Предпочтение отдается эндоскопическим методам санации внепеченочных желчных путей.
Выбор лечения острого холецистита
Выбор лечения острого холецистита зависит от формы холецистита. Так как при не деструктивной форме холецистита выбирают тактику консервативного лечения, направленную на купирование воспалительного процесса. В данных ситуациях назначают прием антибактериальных, спазмолитических и желчегонных лекарственных средств.
Антибиотики должны быть эффективны в отношении кишечной микрофлоры, типичной для инфекции желчных путей. И обладать хорошей проницаемостью в желчь. Антибиотики не обладают свойствами ограничивать воспалительный процесс и используются для блокирования распространения инфекции. Препаратами выбора в лечении острого холецистита являются: цефтриаксон 1-2 г/сут + метронидазол 1,5-2 г/сут, ампициллин 6 г/сут или амоксициллин 3,6-4,8 г/сут.
Назначение спазмолитических лекарственных средств облегчает вывод желчи и конкрементов из протоков в двенадцатиперстную кишку и снижает болевой синдром. Препаратом выбора является: Атропин 0,1% 1,0 п/к или Платифиллин 0,2% 1,0 п/к.
Так же для лучшего отхождения желчи применяют желчегонные препараты, но используются только холекинетики, то есть препараты улучшающие отход желчи, но не усиливающие секрет желчи. Противопоказанием желчегонных препаратов является обструкция конкрементом желчных протоков. Препаратом выбора являются: Магния сульфат 25%, Сорбитол 5-10% в/в.
Помимо медикаментозного лечения острого холецистита применяется и диетотерапия. Назначается минеральная вода Боржом, Ессентуки. Из пищи исключаются жиры животного происхождения: жирные сорта мяса, жареные блюда, копчености, а также пряности, маринады, соленые огурцы, селедка и другое. Категорически запрещается употребление алкоголя. В стационаре назначается стол № 5а или 5 с разгрузочными днями.
При постановке диагноза деструктивного холецистита и при неэффективности лечения катаральной формы, или любом осложненном холецистите применяют хирургический метод лечения, и проведенная операция должна быть в ближайшие часы после поступления в стационар. При хирургическом лечении больных острым холециститом выбор срока операции, её объём зависят не только от характера воспаления жёлчного пузыря, но и от тяжести физического состояния больного. Для объективной оценки и прогнозирования исхода операции применяют различные прогностические системы. Например: шкала балльной оценки тяжести физического состояния (Приложение №)
Существуют несколько видов операции на желчном пузыре: холецистостомия – или дренаж желчного пузыря, холецистэктомия – удаление желчного пузыря, холедохотомия – рассечение желчного протока и удаление конкрементов и др.
В настоящее время традиционная холецистэктомия часто заменяется другими менее травматичными методами лечения. Желчный пузырь удаляется через лапаротомический доступ. Преимущества лапароскопической холецистэктомии, в том числе и при остром холецистите, неоспоримы. Существуют и другие альтернативные методы оперативного лечения: эндоскопическое и чрезпеченочное удаление камней.
Предпринимаются многократные попытки растворения конкрементов с помощью различных средств. Существует метод экстракорпоральной ударноволновой литотрипсии (ЭУВЛ). Методика ЭУВЛ нашла достаточное применение. Недостатком ее является то, что не устраняется основная причина образования желчных конкрементов. Тем не менее возможности ЭУВЛ далеко не исчерпаны. Но при осложненных деструктивных холециститах чаще выбора вариантов лечения нет, обстоятельства диктуют лишь один — экстренная холецистэктомия. К тому же выполнять лапароскопическую холецистэктомию должен опытный хирург, который в случае необходимости может перейти к традиционной холецистэктомии.
1.6 Профилактика и реабилитация острого холецистита.
Профилактика такого заболевания, как острый холецистит, в первую очередь, заключается в соблюдении норм здорового питания, ограничение употребления алкоголя, больших количеств острой, жирной пищи. Так же приветствуется физическая активность – гиподинамия является одним из факторов, способствующих застою желчи и формированию конкрементов.
Прием пищи лучше осуществлять согласно режиму, не реже, чем каждые 4 часа. Обязательно употреблять достаточное количество жидкости (от полутора литров), не переедать на ночь. Своевременная диагностика и лечение ЖКБ.
Неблагоприятными для здоровья желчного пузыря также являются ожирение, кишечные паразиты (аскариды, лямблии), сильные стрессы.
Для реабилитации используют следующие методы:
Массаж – для улучшения кровотока, улучшение желчевыделительной функции, профилактики застойных явлений. Продолжительность массажа 10-15 минут. Воздействует при массаже на рефлексогенные зоны позвоночника слева и зону Боаса (область окончания Х1-ХП ребер справа)
Физиотерапия - задачей физиотерапии является восстановление нормального тока желчи и секрета поджелудочной железы по протокам. Применяют УВЧ, УЗТ, Магнитотерапия, электрофорез, амплипульстерапия, гальванизация.
Фитотерапия - При отсутствии осложнений лечение проводится сборами лекарственных трав, обладающих желчегонным, противовоспалительным, спазмолитическим, успокаивающим и противомикробным действием. Лечение должно быть систематическим и продолжаться чаще всего 2-3 месяца. Чаще используют: землянику, плоды и корни шиповника, сок и рассол капусты, сок редьки черной, листья мяты перечной, семена дикой моркови, траву душицы, полыни, тысячелистника, зверобоя, чистотела, кору крушины, корень марены, одуванчика.
Диетотерапия - при составлении рациона исключают продукты, раздражающие пищеварительный тракт - острое, пряности, копчености, а также холодные блюда и напитки, которые могут вызвать спазм привратника, рефлекторно передающийся на желчные протоки и сфинктер Одди. При обострении холецистита, его сочетании с поражением пищеварительного тракта применяют механически и химически щадящую диету № 5 с ограничением содержания жира и клетчатки. При нарушении моторно-эвакуаторной функции желчевыводящих путей также назначают диету № 5, исключая острое, копчености и жареное, пищу принимают дробно, не менее 5 раз в сутки.
ЛФК - Применение лечебной физической культуры в реабилитации при холецистите направлена на восстановление сократительной способности желчного пузыря и желчных протоков.
Вывод
Вывод состоит в том, что острый холецистит – одно из наиболее распространенных хирургических заболеваний, и по частоте занимает второе место после аппендицита. Проблема острого холецистита на протяжении последних трех десятилетий является актуальной как вследствие широкого распространения заболевания, так и в связи с наличием множества спорных вопросов. Клиническая картина острого холецистита многообразна, что зависит от патологоанатомической формы воспаления желчного пузыря, распространенности перитонита и наличия сопутствующих изменений в желчных протоках. Вследствие многообразия клинической картины заболевания возникают диагностические трудности и ошибки в диагнозе. Распознавание классических форм острого холецистита, особенно при своевременной госпитализации больных, не представляет сложности.
Трудности в диагностике возникают при атипичном течении заболевания, когда нет параллелизма между патоморфологическими изменениями желчного пузыря и клиническими проявлениями, а также при осложнении острого холецистита острым перитонитом, когда из-за выраженной интоксикации и диффузного характера болей в животе невозможно выявить источник перитонита. В настоящее время благодаря современным методам диагностики (УЗИ, КТ, ЭРХПГ и другие) можно отметить заметные успехи: уменьшилось число диагностических ошибок, снизилась летальность при оперативном лечении.
Итак, в данной работе мы смогли провести теоретический анализ научной литературы по теме исследования и рассмотреть этиологию и патогенез острого холецистита, рассмотрели классификацию и клиническую картину острого холецистита, определили специфику лабораторной и инструментальной диагностики острого холецистита. Следовательно, были решены задачи исследования и достигнута цель работы.
Глава 2 «Анализ статистических и анкетных данных по острому холециститу»
2.1 Анализ статистических данных заболевания желчного пузыря по данным ГБУЗ «КЦРБ»
Таблица 2.1
| Возраст | Всего зарегистрировано | Взято на диспансерный учет | Впервые выявленные | % от общего числа |
| Дети (0-14л.) | 37 |
| 29 | 9,8% |
| Подростки (15-17 л.) | 3 |
| 2 | 0,8% |
| Взрослые (от 18 и больше) | 339 | 115 | 31 | 89,4% |
| Всего | 379 | 115 | 62 |
|
10% дети от общего числа зарегистрированных
1% подростки от общего числа зарегистрированных
89% взрослые от общего числа зарегистрированных

Рис.1 Процентное соотношение возрастных групп с холециститом от общего числа зарегистрированных за 2014 год.
Отсюда:
30% от общего числа зарегистрированных взято на диспансерный учет
17% от общего числа зарегистрированных впервые выявленные

Рис. 2 Обращаемость с холециститом за 2014 год.
78 % среди детей были впервые выявлены
67% среди подростков были впервые выявлены
9% среди взрослых были впервые выявлены
Таблица 2.2
| Возраст | Всего зарегистрировано | Взято на диспансерный учет | Впервые выявленные | % от общего числа |
| Дети (0-14л.) | 21 | 11 | 11 | 6,2% |
| Подростки (15-17 л.) | 3 |
|
| 0,9% |
| Взрослые (от 18 и больше) | 315 | 185 | 27 | 92,9% |
| Всего | 339 | 196 | 38 |
|
6% дети от общего числа зарегистрированных
1% подростки от общего числа зарегистрированных
93% взрослые от общего числа зарегистрированных

Рис 3. Процентное соотношение возрастных групп с холециститом от общего числа зарегистрированных за 2015 год.
58% от общего числа зарегистрированных взято на диспансерный учет
11% от общего числа зарегистрированных впервые выявленные

Рис.4 Обращаемость с холециститом за 2015 год.
52% среди детей были впервые выявлены
0% среди подростков были впервые выявлены
9% среди взрослых были впервые выявлены
Таблица 2.3
| Возраст | Всего зарегистрировано | Взято на диспансерный учет | Впервые выявленные | % от общего числа |
| Дети (0-14л.) | 29 | 12 | 18 | 8% |
| Подростки (15-17 л.) | 4 |
|
| 1% |
| Взрослые (от 18 и больше) | 328 | 214 | 31 | 91% |
| Всего | 361 | 226 | 49 |
|
8% дети от общего числа зарегистрированных
1% подростки от общего числа зарегистрированных
91% взрослые от общего числа зарегистрированных

Рис. 5 Процентное соотношение возрастных групп с холециститом от общего числа зарегистрированных за 2016 год.
63% от общего числа зарегистрированных взято на диспансерный учет
14% от общего числа зарегистрированных впервые выявленные

Рис.6 Обращаемость с холециститом за 2016 год.
62% среди детей были впервые выявлены
0% среди подростков были впервые выявлены
9% среди взрослых были впервые выявлены

Рис.7 Процентное соотношение обратившихся за 2014-2016 год.
По данным диаграммы можно сделать вывод, что течение острого холецистита за последние 3 года происходит волнообразно.
Таблица 2.4
| Год | Количество заболеваний | % от общего числа заболеваний за 3 года | % роста от предыдущего года |
| 2014 | 379 | 35% | +3% |
| 2015 | 339 | 31% | -4% |
| 2016 | 361 | 34% | +3% |
| Итого | 1079 |
|
|
Течение заболевание по годам волнообразное, отмечается сменяющий друг друга рост и снижение заболеваемости.

Рис.8 Взятие на диспансерный учет в процентном соотношении от общего числа взятых на учет за 2014-2016 год.

Рис.9 Количество первичных пациентов в процентном соотношении за 2014-2016 год.
Вывод: Из общего числа зарегистрированных, 91% составляют взрослое население, 1% подростки и 8% дети, отсюда следует, что основной возрастной контингент страдающих острым холециститом составляет взрослое население, реже заболевание встречается в подростковом периоде. Чаще это связано с тем что у взрослых уже имеются предрасполагающие факторы к данному заболеванию.
На таблице 2.4 представлен ежегодный рост заболеваемости в Кяхтинском районе. На период 2014 года произошел рост на 3%, на период 2015 года снижение заболеваемости на 4%, и на период 2016 года повторный рост на 3%. За период с 2014 – 2016 год увеличилось количество пациентов взятых на диспансерный учет. На 2014 год на диспансерном учете числилось 115 человек, на 2015 год – 196, на 2016 год – 226. Эти данные говорят о том что за каждым зарегистрированным пациентом ведется качественное наблюдение за состоянием здоровья, для предупреждения возможных осложнений. Так же по результатам статистических данных, а точнее по количеству впервые выявленных пациентов можно наблюдать волнообразный рост заболеваемости. Волнообразная обращаемость к специалистам обусловлена, волнообразным течением хронических форм холецистита, то есть поочередным течение ремиссии и обострения.
2.2 Анализ социологического опроса среди пациентов хирургического и терапевтического профиля при остром холецистите.
Для реализации целей и задач дипломной работы, было проведено анкетирование 40 пациентов хирургического и терапевтического отделения. Социологический опрос состоял из 10 вопросов, каждый ответ проанализирован и составлен анализ.
Результаты опросов оказались следующими:
1 вопрос « Ваш пол?»
30% респондентов являются мужского пола
70% женского пола.

Из этих данных видно, что большая группа респондентов составляет женское население.
2 вопрос «ваш возраст?» данные распределились следующим образом:
30% представители юношеской категории
10% категории среднего возраста
40% представители пожилого возраста
20% представители старческого возраста.

Исходя из данной диаграммы видно, что все респонденты составляют категорию взрослого населения.
3 вопрос «Знаете ли вы что – ни будь о холецистите?» ответили:
90% респондентов ответило, что знают о данном заболевании
10 % ответило, что не знают.

На данной диаграмме видно, что информированность населения достаточно высокая.
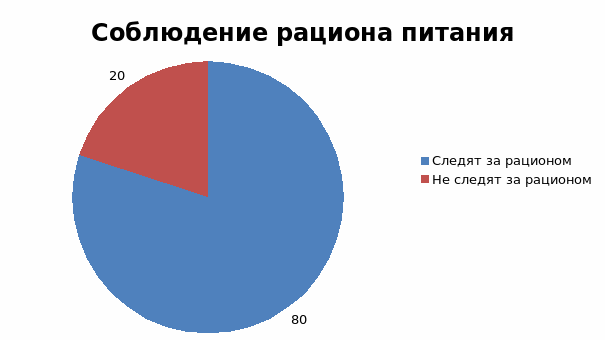
4 вопрос «Следите ли вы за своим рационом питания?»
80% респондентов ответили, что следят за своим рационом питания
20% респондентов не следят за рационом питания.
5 вопрос «Наблюдали ли вы у себя, боли, чувство тяжести в правом подреберье, горечь во рту, желтушность кожных покровов?»
50% наблюдали перечисленные симптомы
50% не замечали данной симптоматики.
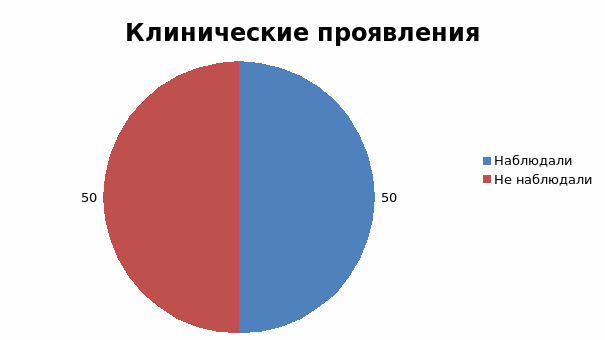
Исходя из данной диаграммы видно, что у половины респондентов уже наблюдалась клиника заболеваний печени и желчно выводящих путей
6 Вопрос «Имеются ли у вас заболевания желудочно – кишечного тракта?»
У 70 % респондентов присутствуют заболевания ЖКТ
У 30% Заболеваний ЖКТ не наблюдаются.

На данной диаграмме наблюдается, что у каждых двух людей из трех опрошенных уже имеется заболевания желудочно – кишечного тракта.
вопрос «Проходите ли вы диспансеризацию?»

Исходя из данной диаграммы видно, что 90% респондентов регулярно проходят диспансеризацию и 10% не проходят диспансеризацию
8 вопрос «Как вы считаете, какова причина заболевания?»

70% считают причиной холецистита – неправильное питание
10% считают, причиной заболевания является сахарный диабет
10% считают, что холецистит может появиться в послеоперационном периоде
10% не знают причины возникновения холецистита.
вопрос «Есть ли у вас родственники или знакомые с заболеванием холецистит?»
У 40% респондентов есть знакомые и родственники, страдающие данным заболеванием
У 60% нет знакомых с данным заболеванием.

вопрос «Знаете ли вы, к какому врачу обратиться?»
50% респондентов ответили, что следует обратиться к хирургу
20% к терапевту
30% к гастроэнтерологу.

Таблица ответов по социологическому опросу среди пациентов терапевтического и хирургического профиля
Таблица 2.5
| Вопрос | Ответ «Да» | Ответ «Нет» |
| Ваш пол? | 12 мужчин | 28 женщин |
| Ваш возраст? | 12 человек – от 18 до 44 лет 4 человека – от 45 до 59 лет 16 человек – от 60 до 74 лет 8 человек – от 75 до 89 лет | |
| Знаете ли вы что - либо о холецистите? | 36 человек | 4 человека |
| Следите ли вы за свои рационом питания? | 32 человека | 8 человек |
| Наблюдали ли вы у себя, боли, чувство тяжести в правом подреберье, горечь во рту, желтушность? | 20 человек | 20 человек |
| Имеются ли у вас заболевания желудочно – кишечного тракта? | 28 человек | 12 человек |
| Проходите ли вы диспансеризацию? | 36 человек | 10 человек |
| Как вы считаете, какова причина заболевания? | 28 человек – Неправильное питание 4 человека – Сахарный диабет 4 человека – Послеоперационное вмешательство 4 человека – Не знают причины заболевания | |
| Есть ли у вас знакомые или родственники с заболеванием холецистит? | 16 человек | 24 человека |
| Знаете ли вы к какому врачу обратиться? | 20 человек – к хирургу 8 человек – к терапевту 12 человек – к гастроэнтерологу | |
Вывод: Исходя из анализа социологического исследования заметно, что большую часть опрошенных составляют женщины. Это можно объяснить тем, что холецистит у женщин встречается гораздо чаще, чем у мужчин, это связано с гормональными изменениями в женском организме, которые в свою очередь могут вызвать сбои в работе желчного пузыря. Так же причиной возникновения холецистита может являться беременность, а точнее сдавливание желчных протоков растущим плодом. Застой желчи в желчном пузыре происходит и при ношении корсетов, поясов или стягивании живота поясом юбки, что вызывает одновременно замедление кровообращения и застой желчи в пузыре.
Так же согласно статистике заметна видна разница между взрослым и детским население страдающих холециститом. Это связанно с тем, что у взрослых часто уже имеются предрасполагающие факторы: атеросклероз, сахарный диабет, избыточный вес, несоблюдение своего рациона питания, наличие хронических заболеваний желудочно – кишечного тракта. Зачастую люди не уделяют должного внимания правильному питанию, что негативно влияет на органы желудочно – кишечного тракта, и лишь диагностировав у себя заболевание, начинают следить за своим рационом питания, с целью не усугубить заболевание и не дать возможность обостриться. Остальная часть людей несоблюдающих правильное питание, составляют люди юношеского возраста, которые еще не имеют заболевания желудочно-кишечного тракта, и по этой причине еще не знакомы с правильным рационом питания, либо взрослая часть населения, следящих за своим здоровьем.
Исходя из данных анкетирования, можно сказать, что у каждого второго человека находящемся на стационарном лечении в хирургическом и терапевтическом отделении, помимо основного заболевания, наблюдаются клинические проявления расстройства печени и желчно – выводящих путей. Тем самым высокий показатель наличия патологии желудочно – кишечного тракта и высокий показатель начальной клинической картины холецистита можно объяснить тем, что заболевания ЖКТ взаимосвязаны между собой, так как являются одной системой пищеварения.
Обязательное прохождение диспансеризации населения, благоприятно сказывается на профилактику рецидива и осложнений у лиц стоящих на диспансерном учете и своевременной диагностике у первичных больных. Благодаря профилактической работе лечебно профилактических учреждений, и популяризации здорового образа жизни, информированность о причинах заболевания ЖКТ является на довольно высоком уровне. Знание клинических проявлений данного заболевания, и своевременное обращение к специалистам позволяет своевременно диагностировать и качественно лечить данную патологию.
Заключение
К сожалению, многие крайне легкомысленно относятся к диагнозу холецистит, мало уделяют внимание первым симптомам, подолгу терпят боль, избегая посещения специалистов, тем самым подвергая себя опасности. Ведь своевременно диагностировав и начав лечение – можно избежать осложненных форм холецистита. Холецистит регистрируется почти у 10% населения всей планеты, и причем в 3-4 раза чаще у представительниц женского пола. Большинство людей не обращают должного внимания правильному питанию, ведут не здоровый образ жизни, тем самым подвергая у себя возникновение холецистита.
Работа медицинской сестры при заболеваниях желчновыводящих путей требует постоянного профессионального контакта с пациентами. Этот контакт, как и лечебные действия, должен быть направлен на достижение основной цели, деятельности медицинской сестры – облегчение состояния больного и его выздоровления. Важную роль играет профилактика заболеваний желчновыводящих путей, так как легче предупредить заболевание, чем лечить.
Медицинская сестра всегда должна задуматься о том, что будет с пациентом, после его выписки со стационара, не будут ли новые осложнения или обострения, она должна провести беседу с пациентом, рассказать о причинах и симптомах осложнения заболеваний, научить следить и соблюдать диетическое питание, вести здоровый образ жизни.
Эти методы в целях профилактики, являются неотъемлемой частью работы медицинской сестры.
В теоретической части дипломной работы, мы ознакомились с острым холециститом, разобрали этиологию, патогенез, клинико – морфологические формы острого холецистита, диагностику, лечение и профилактику данного заболевания. В практической части мы использовали статистические данные ГБУЗ «КЦРБ» за 2014 - 2016 год. Провели анализ по возрастным группам, группам находящимся на диспансерном учете и впервые выявленных пациентов. Во второй части практической работы, провели анонимное анкетирование 40 человек, среди пациентов хирургического и терапевтического профиля, провели анализ полученных данных, сделали выводы и составили рекомендации.
Раскрывая тему дипломной работы, была рассмотрена роль медицинской сестры в лечебно – диагностических и реабилитационных процессах при остром холецистите, в приложениях изложено процесс действий медицинской сестры при остром холецистите. Считаю, что дипломная работа выполнена, тема раскрыта.
Рекомендации:
1) Сбалансированная диета: Следует принимать пищу не реже 3-4 раз в сутки, не увлекаться жирным, жареным, соленым, копченым. Обязательно употреблять достаточное количество жидкости, не переедать на ночь.
2) Отказаться от вредных привычек: так как они оказывают существенную роль на развитие холецистита.
3) Проходить диспансеризацию: своевременная диагностика, имеет огромную роль в лечении и профилактике осложнений холецистита.
4) Не заниматься самолечением, и при первых признаках заболевания обратиться к врачу: не следует затягивать обращение к врачу, так как возможно избежать осложнений.
5) Контроль над психо – эмоциональным поведением: так как стресс ведет к обострению заболевания.
6) Для снижения возможности повторной обтурации желчных протоков конкрементами, не рекомендуется работа, связанная с продолжительным нахождением в наклонной плоскости
Список использованной литературы
1. Диагностика и лечение острого холецистита. А. П. Чадаев, доктор медицинских наук, профессор, А. С. Любский, кандитат медицинских наук, профессор, РГМУ, Москва // Лечащий врач 2012.
2. Петров С.В. Общая хирургия. – СПб: Издательство «Лань» 2009
3. Шишкин А.Н. Внутренние болезни. Распознавание, семиотика, диагностика. Серия «Мир медицины» - СПб: Издательство «Лань» - 1999. – 384с.
4. Дадвани СА, Ветшев П.С., ШулудкоАМ., Прудков МИ. Желчно-каменная болезнь. М.: Видар-М, 2000.
5. Выбор дифференцированной тактики лечения больных острым холециститом, осложненным гнойным холангитом. Воротынцев А.С., Гостищев В.К., Кириллин А.В., Меграбян Р.А. // Русский медицинский журнал- 2005. – том 13 - № 25. 1642
6. Хирургические болезни: уч. / М.И. Кузин, О.С.Шкроб, Н.М. Кузин и др. – 3-е изд, перераб и доп. – М.: медицина, 2002. С. 391
7. Дадвани СА, Ветшев П.С., ШулудкоАМ., Прудков МИ. Желчно-каменная болезнь. М.: Видар-М, 2000
8. Башвинков Н.И. Клиническая хирургия.; Минск, Вышейшая школа; 1998
9. Вишневский В.А. Операции на печени.; Смоленск, Миклош; 2003
10. Гостищев В.К. Общая хирургия.; Москва, Медицина; 2006
11. Гришин И.Н. Повреждения желчевыводящих путей.; Минск, Харвест; 2002
12. Диагностический справочник хирурга.; Ростов-на-Дону, Феникс; 2003
13. Лопухин И.С., Совельев B.C. Хирургия. Руководство для врачей и студентов.; Москва, Медицина; 1997
14. Наумов Н.В. Хирургические болезни; Красноярск. Сибмед; 2002
15. М.И.Кузин. Хирургические болезни
16. Федоров В.Д., Данилов М.В., Глабай В.П. Холецистит и его осложнения. Бухара, 1997, с. 28-29.
17. Панцырев Ю.М., Лагунчик Б.П., Ноздрачев В.И. // Хирургия. 1990.
18. Шулутко А.М., Лукомский Г.И., Сурин Ю.В. и др. // Хирургия. 1989.
19. Тагиева М.М. // Хирургия. 1998. № 1.
20. Болотовский Г.В. Холецистит и другие болезни желчного пузыря: Омега, 2007
21. Кузин М.И., Шкорб О.С., Кузин Н.М. и др. Хирургические болезни. Учебник. Под ред. М.И. Кузина. – 2 изд., перераб. и доп. – М.: Медицина, 2003
22. Кучанская А. В. Желчнокаменная болезнь. Современный взгляд на лечение и профилактику: ИГ "Весь", 2007
23. Лейшнер У. Практическое руководство по заболеваниям желчных путей. М.: ГЭОТАР-МЕД, 2004














