ГАПОУ ТО «Тобольский медицинский колледж им. В. Солдатова»
Практическое занятие
ПМ «Выполнение работ по одной или нескольким профессиям рабочих, должностям служащих»
МДК «Технология оказания медицинских услуг»
ТЕМА: «Инъекции»
Преподаватель: Федорова О.А.
Черкашина А.Н.
Тобольск, 2020
Инъекционный путь введения лекарственных веществ является часто применяемым, особенно в условиях стационара. Несмотря на множество существующих способов введения лекарств в ткани, сосуды и полости, средний медицинский персонал имеет право на проведение четырех манипуляций – внутрикожная, подкожная, внутримышечная и внутривенная инъекции.
Инъекционный способ введения препаратов
Для каждого вида инъекций существуют определенный вид ИМН и определенные места введения лекарственных препаратов.
Чтобы лекарственный препарат был введен на нужную глубину, следует правильно выбрать место инъекции, иглу и угол, под которым вводится игла.
Внутрикожная Внутривенная Подкожная Внутримышечная
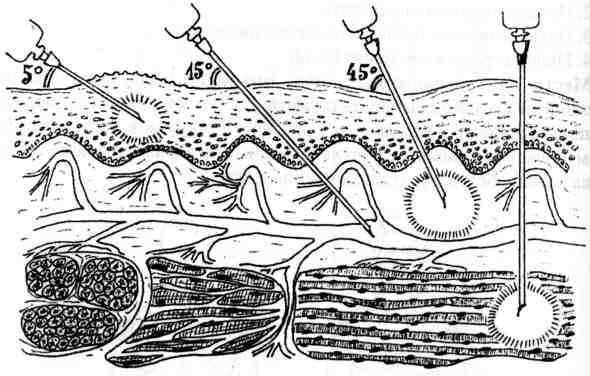
Таблица соответствия размеров шприца и иглы виду выполняемой манипуляции.
| Вид инъекции | Объем шприца | Диаметр и длина иглы |
| Внутрикожная | 1 мл | 0,4/16 мм |
| Подкожная | 2 мл | 0,6/25 мм |
| Внутримышечная | 5 мл | 0,8-1/40 мм |
| Внутривенная | 10-20 мл | 0,8-1/40 мм |
Показанием для всех видов инъекций является назначение врача.
Противопоказания – непереносимость лекарственного средства (абсолютное), повреждение тканей и сосудов в месте инъекции (относительное).
Внутрикожные инъекции
Внутрикожный путь введения предназначен для обеспечения скорее местного, а не системного действия препаратов, и, как правило, применяется в основном для диагностических целей, например, аллерготестов и туберкулиновых проб, или для введения местных анестетиков. С профилактической целью применяется при введении вакцины БЦЖ.
Наиболее часто используется поверхность средней трети внутренней стороны предплечья, инъекция проводится исключительно под эпидермис и вводят до 0.5 мл раствора, до появления на поверхности кожи так называемой «лимонной корочки». Такой путь введения применяется для выполнения аллерготестов, и место инъекции должно быть обязательно отмечено, чтобы отследить аллергическую реакцию через определенный промежуток времени.
При вакцинации БЦЖ используется граница верхней и средней трети наружной поверхности левого плеча.
Технология выполнения простой медицинской услуги внутрикожное введение лекарственных средств
| Материальные ресурсы
| Манипуляционный столик Кушетка Шприц одноразовый емкостью 1 мл и две иглы длиной 15 мм Лоток стерильный Лоток нестерильный для расходуемого материала Пилочка (для открытия ампул) Нестерильные ножницы или пинцет (для открытия флакона) Емкости для дезинфекции Непромокаемый пакет/контейнер для утилизации отходов класса Б. Антисептический раствор для обработки инъекционного поля, шейки ампулы, резиновой пробки флакона Антисептик для обработки рук Дезинфицирующее средство Стерильные салфетки или шарики (ватные или марлевые) Перчатки нестерильные |
| Алгоритм выполнения внутрикожного введения лекарственных препаратов
| I. Подготовка к процедуре. 1 Идентифицировать пациента, представиться, объяснить ход и цель процедуры. Убедиться в наличии у пациента информированного согласия на предстоящую процедуру введения лекарственного препарата и его переносимость. В случае отсутствия такового, уточнить дальнейшие действия у врача. 2 Взять упаковку и проверить пригодность лекарственного препарата (прочитать наименование, дозу, срок годности на упаковке, определить по внешнему виду). Сверить назначения врача. 3 Предложить пациенту или помочь ему занять удобное положение: сидя или лежа. Выбор положения зависит от состояния пациента; вводимого препарата. 4 Обработать руки гигиеническим способом, осушить. 5. Обработать руки антисептиком. Не сушить, дождаться полного высыхания антисептика. 6. Надеть нестерильные перчатки. 7 Подготовить шприц. Проверить срок годности, герметичность упаковки. 8 Набрать лекарственный препарат в шприц. II. Выполнение процедуры 1 Обработать место инъекции не менее чем двумя салфетками или шариками, смоченными антисептическим раствором. Дождаться его высыхания. 2 Обхватив предплечье пациента снизу, растянуть кожу пациента на внутренней поверхности средней трети предплечья. 3 Взять шприц другой рукой, придерживая канюлю иглы указательным пальцем, ввести в кожу пациента в месте предполагаемой инъекции только конец иглы почти параллельно коже, держа её срезом вверх под углом 10-15°. 4 Нажимая указательным пальцем на поршень, ввести лекарственный препарат до появления папулы, свидетельствующей о правильном введении препарата. 5 Извлечь иглу. К месту введения препарата не прижимать салфетку с антисептическим раствором. III. Окончание процедуры. 1 Подвергнуть дезинфекции весь расходуемый материал. Снять перчатки, поместить их поместить в емкость для дезинфекции или непромокаемый пакет/контейнер для утилизации отходов класса Б. 3 Обработать руки гигиеническим способом, осушить. 4 Уточнить у пациента о его самочувствии. 5 Сделать соответствующую запись о результатах выполнения услуги в медицинскую документацию |
| 7 Дополнительные сведения об особенностях выполнения методики
| Подготовка оснащения для выполнения процедуры всегда проводится в процедурном кабинете. При проведении внутрикожной инъекции необходимо выбирать место, где отсутствуют рубцы, болезненность при прикосновении, кожный зуд, воспаление, затвердение. Через 15-30 минут после инъекции обязательно узнать у пациента о его самочувствии и о реакции на введённое лекарство (выявление осложнений и аллергических реакций). Внутрикожные инъекции детям выполняют в среднюю треть внутренней поверхности предплечья, верхнюю треть наружной поверхности плеча. При вскрытии флакона необходимым условием является надпись на флаконе, сделанная медицинским работником с отметкой даты вскрытия и времени. Объяснить пациенту, что нельзя тереть и мочить место инъекции в течение определенного времени (если инъекция выполняется с диагностической целью)
|
| 8 Достигаемые результаты и их оценка | Образовалась папула белого цвета. После извлечения иглы нет крови. Пациент чувствует себя комфортно. |
Подкожные инъекции
В связи с тем, что подкожно-жировой слой хорошо снабжен кровеносными сосудами, для более быстрого действия лекарственного вещества применяют подкожные инъекции. Подкожно введенные лекарственные вещества оказывают действие быстрее, чем при введении через рот, т.к. они быстро всасываются. При подкожных инъекциях вводят до 2 мл лекарственных препаратов, которые быстро всасываются в рыхлой подкожной клетчатке и не оказывают на нее вредного воздействия.
Наиболее удобными участками для подкожного введения являются:
-
средняя треть наружной поверхности плеча;
-
подлопаточное пространство;
-
передненаружная поверхность бедра;
-
боковая поверхность брюшной стенки.
В этих местах кожа легко захватывается в складку и отсутствует опасность повреждения кровеносных сосудов, нервов и надкостницы.
Не рекомендуется производить инъекции:
Технология выполнения простой медицинской услуги подкожное введение лекарственных средств и растворов
| Материальные ресурсы
| Шприц одноразовый емкостью от 1 до 5 мл, 2 стерильные иглы длиной 25 мм Лоток нестерильный для расходуемого материала Лоток стерильный Нестерильные ножницы или пинцет (для открытия флакона) Пилочка (для открытия ампул) Манипуляционный столик Кушетка Непромокаемый пакет/контейнер для утилизации отходов класса Б. Емкости для дезинфекции Антисептический раствор для обработки инъекционного поля, обработки шейки ампулы, резиновой пробки флакона Антисептик для обработки рук Дезинфицирующее средство Стерильные салфетки или шарики (ватные или марлевые) Перчатки нестерильные |
| Алгоритм выполнения подкожного введения лекарственных препаратов
| I. Подготовка к процедуре. -
Идентифицировать пациента, представиться, объяснить ход и цель процедуры. Убедиться в наличии у пациента информированного согласия на предстоящую процедуру введения лекарственного препарата и его переносимость. В случае отсутствия такового уточнить дальнейшие действия у врача. -
Взять упаковку лекарственного препарата и проверить его пригодность (прочитать наименование, дозу, срок годности на упаковке, определить по внешнему виду). Сверить назначения врача. -
Предложить пациенту или помочь ему занять удобное положение: сидя или лежа. Выбор положения зависит от состояния пациента; вводимого препарата. -
Обработать руки гигиеническим способом, осушить. -
Обработать руки антисептиком. Не сушить, дождаться полного высыхания антисептика. -
Надеть перчатки. -
Подготовить шприц. Проверить срок годности и герметичность упаковки. -
Набрать лекарственный препарат в шприц. II. Выполнение процедуры -
Обработать место инъекции не менее чем двумя салфетками или шариками, смоченными антисептическим раствором. -
Собрать кожу пациента в месте инъекции одной рукой в складку треугольной формы основанием вниз. -
Взять шприц другой рукой, придерживая канюлю иглы указательным пальцем. -
Ввести иглу со шприцем быстрым движением под углом 45° на 2/3 ее длины. -
Потянуть поршень на себя, чтобы убедиться, что игла не попала в сосуд. -
Медленно ввести лекарственный препарат в подкожную жировую клетчатку. -
Извлечь иглу, прижать к месту инъекции шарик с кожным антисептическим раствором, не отрывая руки с шариком, слегка помассировать место введения лекарственного препарата. III. Окончание процедуры. -
Подвергнуть дезинфекции весь расходуемый материал. Снять перчатки, поместить их поместить в емкость для дезинфекции или непромокаемый пакет/контейнер для утилизации отходов класса Б. -
Обработать руки гигиеническим способом, осушить. -
Уточнить у пациента о его самочувствии. -
Сделать соответствующую запись о результатах выполнения услуги в медицинскую документацию. |
| 7 Дополнительные сведения об особенностях выполнения методики
| Подготовка оснащения для выполнения процедуры всегда проводится в процедурном кабинете. Перед инъекцией следует определять индивидуальную непереносимость лекарственного вещества; поражения кожи и жировой клетчатки любого характера в месте инъекции После инъекции возможно образование подкожного инфильтрата (введение не подогретых масляных растворов), поэтому при введении масляных растворов необходимо предварительно подогреть ампулу в воде до 37°. При подкожном введении гепарина необходимо держать иглу под углом 90°, не проверять шприц на попадание иглы в сосуд, не массировать место укола после инъекции. При назначении инъекций длительным курсом при необходимости наложить на место инъекции грелку или сделать йодную сетку (уровень убедительности доказательства С). Через 15-30 минут после инъекции обязательно узнать у пациента о его самочувствии и о реакции на введённое лекарство (выявление осложнений и аллергических реакций). Основными местами для подкожного введения являются - наружная поверхность плеча, наружная и передняя поверхность бедра в верхней и средней трети, подлопаточная область, передняя брюшная стенка, у новорожденных может использоваться и средняя треть наружной поверхности бедра. При вскрытии флакона необходимым условием является надпись на флаконе, сделанная медицинским работником с отметкой даты вскрытия и времени. |
| 8 Достигаемые результаты и их оценка | Препарат пациенту введен. Пациент чувствует себя комфортно. |
Внутримышечные инъекции
Мышцы обладают более широкой сетью кровеносных и лимфатических сосудов, что создает условия для быстрого и полного всасывания лекарств. При внутримышечной инъекции создается депо, из которого лекарственное средство медленно всасывается в кровеносное русло, и это поддерживает необходимую его концентрацию в организме, что особенно важно применительно к антибиотикам.
Производить внутримышечные инъекции следует в определенных местах тела, где имеется значительный слой мышечной ткани, и близко не подходят крупные сосуды и нервные стволы. Вводится до 5 мл лекарственного препарата.
Наиболее подходящими местами для внутримышечных инъекций являются:
-
мышцы ягодицы;
-
мышцы плеча;
-
мышцы бедра.
Определение места инъекции
Для внутримышечных инъекций в ягодичную область используют только верхненаружную ее часть.
С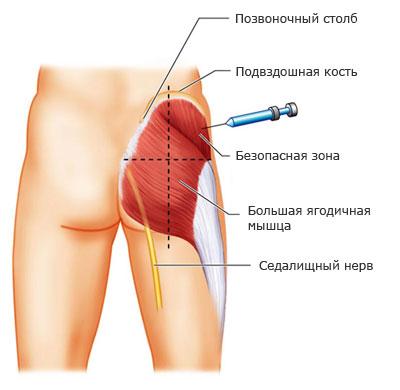 ледует помнить, что случайное попадание иглой в седалищный нерв может вызвать частичный или полный паралич конечности. Кроме того, рядом находятся кость (крестец) и крупные сосуды. У больных с дряблыми мышцами это место локализуется с трудом.
ледует помнить, что случайное попадание иглой в седалищный нерв может вызвать частичный или полный паралич конечности. Кроме того, рядом находятся кость (крестец) и крупные сосуды. У больных с дряблыми мышцами это место локализуется с трудом.
Уложите больного, он может лежать: на животе - пальцы ног повернуты внутрь, либо на боку - нога, которая окажется сверху, согнута в бедре и колене, чтобы расслабить ягодичную мышцу.
Прощупайте следующие анатомические образования: верхнюю заднюю подвздошную ость и большой вертел бедренной кости.
Проведите одну линию перпендикулярно вниз от середины ости к середине подколенной ямки, другую - от вертела к позвоночнику (проекция седалищного нерва проходит несколько ниже горизонтальной линии вдоль перпендикуляра).
Определите место инъекции, которое локализуется в верхненаружном квадранте в верхненаружной части, приблизительно на 5-8 см ниже гребня подвздошной кости.
При повторных инъекциях надо чередовать правую и левую стороны, менять места инъекций: это уменьшает болезненность процедуры и является профилактикой осложнений.
О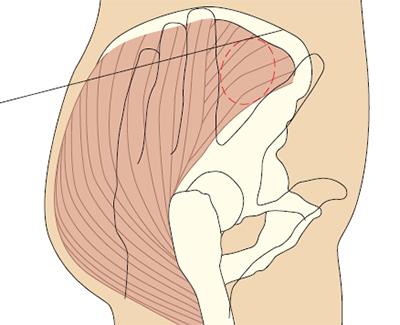 пределение переднее-ягодичной области.
пределение переднее-ягодичной области.
Положите ладонь правой руки на большой вертел левого бедра пациента (и наоборот). Указательным пальцем нащупайте верхний передний гребень подвздошной кости и отодвиньте средний палец, чтобы образовалась буква V
Иглу вводят в среднюю ягодичную мышцу в середине буквы V под углом 90º.
Внутримышечную инъекцию в латеральную широкую мышцу бедра проводят в средней трети.
Р асположите правую кисть на 1-2 см ниже вертела бедренной кости, левую - на 1-2 см выше надколенника, большие пальцы обеих кистей должны находиться на одной линии.
асположите правую кисть на 1-2 см ниже вертела бедренной кости, левую - на 1-2 см выше надколенника, большие пальцы обеих кистей должны находиться на одной линии.
О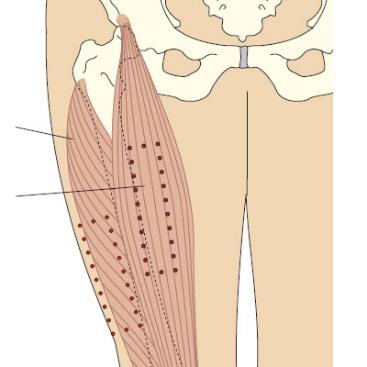 пределите место инъекции, которое расположено в центре области, образованной указательными и большими пальцами обеих рук.
пределите место инъекции, которое расположено в центре области, образованной указательными и большими пальцами обеих рук.
При выполнении инъекции у маленьких детей и истощенных взрослых следует взять кожу и мышцу в складку, чтобы быть уверенным, что лекарственный препарат попал именно в мышцу.
В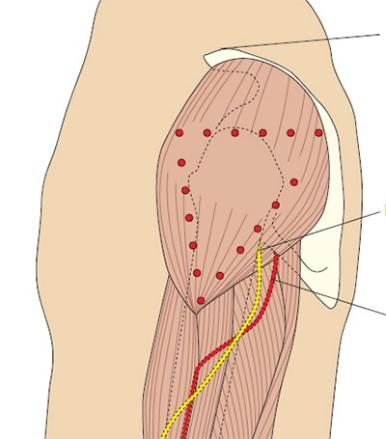 нутримышечная инъекция может быть выполнена и в дельтовидную мышцу. Вдоль плеча проходят плечевая артерия, вены и нервы, поэтому эта область используется лишь тогда, когда другие места недоступны для инъекций, или при ежедневном выполнении нескольких внутримышечных инъекций.
нутримышечная инъекция может быть выполнена и в дельтовидную мышцу. Вдоль плеча проходят плечевая артерия, вены и нервы, поэтому эта область используется лишь тогда, когда другие места недоступны для инъекций, или при ежедневном выполнении нескольких внутримышечных инъекций.
Освободите плечо и лопатку больного от одежды.
Попросите больного расслабить руку и согните ее в локтевом суставе.
Прощупайте край акромиального отростка лопатки, который является основанием треугольника, вершина которого - в центре плеча.
Определите место инъекции - в центре треугольника, приблизительно на 2,5 - 5 см ниже акромиального отростка. Место инъекции можно определить и по-другому, приложив четыре пальца поперек дельтовидной мышцы, начиная от акромиального отростка.
Технология выполнения простой медицинской услуги внутримышечное введение лекарственных средств
| Материальные ресурсы
| Шприц одноразовый емкостью от 5 до 10 мл и две стерильные иглы длиной 38-40 мл. Лоток стерильный Лоток нестерильный для и расходуемого материала Нестерильные ножницы или пинцет (для открытия флакона) Пилочка (для открытия ампулы) Манипуляционный столик Кушетка емкости для дезинфекции Непромокаемый пакет/контейнер для утилизации отходов класса Б. Антисептический раствор для обработки инъекционного поля, шейки ампулы, резиновой пробки флакона Антисептик для обработки рук Дезинфицирующее средство Стерильные салфетки или шарики (ватные или марлевые) Перчатки нестерильные |
| Алгоритм выполнения внутримышечного введения лекарственных препаратов
| I. Подготовка к процедуре. -
Идентифицировать пациента, представиться, объяснить ход и цель процедуры. Убедиться в наличии у пациента информированного согласия на предстоящую процедуру введения лекарственного препарата и его переносимость. В случае отсутствия такового уточнить дальнейшие действия у врача. -
Взять упаковку и проверить пригодность лекарственного препарата (прочитать наименование, дозу, срок годности на упаковке, определить по внешнему виду). Сверить назначения врача. -
Предложить пациенту или помочь ему занять удобное положение. Выбор положения зависит от состояния пациента; вводимого препарата. -
Обработать руки гигиеническим способом, осушить. -
Обработать руки антисептиком. Не сушить, дождаться полного высыхания антисептика. -
Надеть нестерильные перчатки. -
Подготовить шприц. Проверить срок годности, герметичность упаковки. -
Набрать лекарственный препарат в шприц. II. Выполнение процедуры -
Обработать место инъекции не менее чем двумя салфетками или шариками, смоченными антисептическим раствором. -
Туго натянуть кожу пациента в месте инъекции большим и указательным пальцами одной руки (у ребёнка и старого человека захватите мышцу), что увеличит массу мышцы и облегчит введение иглы. -
Взять шприц другой рукой, придерживая канюлю иглы указательным пальцем. -
Ввести иглу быстрым движением под углом 90°на 2/3 её длины. -
Потянуть поршень на себя, чтобы убедиться, что игла не находится в сосуде. -
Медленно ввести лекарственный препарат в мышцу. -
Извлечь иглу, прижать к месту инъекции шарик с антисептическим раствором, не отрывая руки с шариком, слегка помассировать место введения лекарственного препарата. III. Окончание процедуры. -
Подвергнуть дезинфекции весь расходуемый материал. Снять перчатки, поместить их в емкость для дезинфекции или непромокаемый пакет/контейнер для утилизации отходов класса Б. -
Обработать руки гигиеническим способом, осушить. -
Уточнить у пациента о его самочувствии. -
Сделать соответствующую запись о результатах выполнения услуги в медицинскую документацию.
|
| 7 Дополнительные сведения об особенностях выполнения методики
| Подготовка оснащения для выполнения процедуры всегда проводится в процедурном кабинете. При проведении инъекции в мышцы бедра или плеча шприц держать в правой руке как писчее перо, под углом, чтобы не повредить надкостницу. При назначении инъекций длительным курсом при необходимости после каждой инъекции наложить на место введения лекарственного препарата грелку или сделать «йодную сетку» (уровень убедительности доказательства С). Через 15-30 минут после инъекции обязательно узнать у пациента о его самочувствии и о реакции на введённое лекарство (выявление осложнений и аллергических реакций). Основными местами для проведения внутримышечной инъекции являются: наружная поверхность плеча, наружная и передняя поверхность бедра в верхней и средней трети, верхний наружный квадрант ягодицы. При вскрытии флакона необходимым условием является надпись на флаконе, сделанная медицинским работником с отметкой даты вскрытия и времени. |
| 8 Достигаемые результаты и их оценка | Препарат пациенту введен. Пациент чувствует себя комфортно. |
Внутривенные инъекции
Внутривенные инъекции предусматривают введение лекарственного вещества непосредственно в кровяное русло. Первым и непременным условием при этом способе введения лекарственных препаратов является строжайшее соблюдение правил асептики (мытье и обработка рук, кожи больного и др.)
Внутривенные инъекции применяются для введения лекарственных и диагностических препаратов. Если вещество обладает сильным раздражающим действием на внутреннюю стенку вены, то перед введением оно разводится стерильным изотоническим раствором хлорида натрия.
При необходимости вливания большого объема лекарственных веществ (восполнение ОЦК, восполнение потерянной жидкости – регидратация), при необходимости медленного введения препаратов, при переливании кровезаменителей, крови и ее компонентов – применяется внутривенное капельное введение лекарственных препаратов. При этом используется специальное медицинское изделие – система для внутривенных капельных вливаний.
Для внутривенных инъекций чаще всего используют вены локтевой ямки, поскольку они имеют большой диаметр, лежат поверхностно и сравнительно мало смещаются, а также поверхностные вены кисти, предплечья, реже вены нижних конечностей.
Особенности вен.
В зависимости от того, насколько четко вена просматривается под кожей и пальпируется (прощупывается), выделяют три типа вен.
-
1-й тип - хорошо контурированная вена. Вена хорошо просматривается, четко выступает над кожей, объемна. Хорошо видны боковые и передняя стенки. При пальпации прощупывается почти вся окружность вены, за исключением внутренней стенки.
-
2-й тип - слабо контурированная вена. Очень хорошо просматривается и пальпируется только передняя стенка сосуда, вена не выступает над кожей.
-
3-й тип - не контурированная вена. Вена не просматривается, ее может пропальпировать в глубине подкожной клетчатки только опытная медсестра, или вена вообще не просматривается и не пальпируется.
Следующий показатель, по которому можно подразделить вены, - это фиксация в подкожной клетчатке (насколько свободно вена смещается по плоскости). Выделяют следующие варианты:
-
фиксированная вена - вена смещается по плоскости незначительно, переместить ее на расстояние ширины сосуда практически невозможно;
-
скользящая вена - вена легко смещается в подкожной клетчатке по плоскости, ее можно сместить на расстояние больше ее диаметра; нижняя стенка такой вены, как правило, не фиксируется.
По выраженности стенки можно выделить следующие типы:
-
толстостенная вена - вена толстая, плотная;
-
тонкостенная вена - вена с тонкой, легко ранимой стенкой.
Используя все перечисленные анатомические параметры, определяют следующие клинические варианты:
-
хорошо контурированная фиксированная толстостенная вена; такая вена встречается в 35 % случаев;
-
хорошо контурированная скользящая толстостенная вена; встречается в 14 % случаев;
-
слабо контурированная, фиксированная толстостенная вена; встречается в 21 % случаев;
-
слабо контурированная скользящая вена; встречается в 12 % случаев;
-
неконтурированная фиксированная вена; встречается в 18 % случаев.
Наиболее пригодны для пункции вены первых двух клинических вариантов. Хорошие контуры, толстая стенка позволяют довольно легко пунктировать вену.
Менее удобны вены третьего и четвертого вариантов, для пункции которых наиболее подходит тонкая игла. Следует только помнить, что при пункции "скользящей" вены ее необходимо фиксировать пальцем свободной руки.
Наиболее неблагоприятны для пункции вены пятого варианта. При работе с такой веной следует помнить, что ее надо сначала хорошо пропальпировать (прощупать), вслепую пунктировать нельзя.
Одной из наиболее часто встречающихся анатомических особенностей вен является так называемая ломкость. В настоящее время все чаще и чаще встречается такая патология. Визуально и пальпаторно ломкие вены ничем не отличаются от обычных. Пункция их, как правило, также не вызывает затруднение, но иногда буквально на глазах в месте прокола появляется гематома. Все приемы контроля показывают, что игла находится в вене, но, тем не менее, гематома нарастает. Считают, что, вероятно, происходит следующее: игла является ранящим агентом, и в одних случаях прокол стенки вены соответствует диаметру иглы, а в других из-за анатомических особенностей происходит разрыв по ходу вены. Данное осложнение встречается, почти исключительно, у лиц пожилого возраста. Если встречается такая патология, то нет смысла продолжать введение лекарственного средства в эту вену. Следует пунктировать другую вену и проводить инфузию, обращая внимание на фиксацию иглы в сосуде. На область гематомы необходимо наложить тугую повязку.
Довольно частым осложнением бывает поступление инфузионного раствора в подкожную клетчатку. Наиболее часто после пункции вены в локтевом сгибе недостаточно устойчиво фиксируется игла, при движении больного рукой игла выходит из вены и раствор поступает под кожу. Иглу в локтевом сгибе надо фиксировать не менее чем в двух точках, а у беспокойных больных надо фиксировать вену на протяжении конечности, исключая область суставов.
Другая причина поступления жидкости под кожу - сквозной прокол вены, это чаще бывает при применении одноразовых игл, более острых, чем многоразовые, в этом случае раствор поступает частично в вену, частично под кожу.
Необходимо помнить еще об одной особенности вен. При нарушении центрального и периферического кровообращения вены спадаются. Пункция подобной вены крайне сложна. В этом случае больного надо попросить более энергично сжимать и разжимать пальцы и параллельно похлопывать по коже, просматривая вену в области пункции. Как правило, этот прием более или менее помогает при пункции спавшейся вены. Необходимо помнить, что первичное обучение на подобных венах недопустимо.
Технология выполнения простой медицинской услуги внутривенное введение лекарственных средств
| Материальные ресурсы
| Столик манипуляционный Лоток стерильный Лоток нестерильный Жгут венозный Шприц инъекционный однократного применения от 10 до 20 мл Система для внутривенного капельного вливания однократного применения Игла инъекционная Непрокалываемый контейнер для использованных шприцев, непромокаемый пакет (в условиях «скорой медицинской помощи») Стойка-штатив для системы внутривенного капельного вливания Нестерильные ножницы или пинцет (для открытия флакона) Пилочка (для открытия ампулы) Подушечка из влагостойкого материала Емкости для дезинфекции Непромокаемый пакет/контейнер для утилизации отходов класса Б. Стол, стул (для введения лекарственных препаратов в положении сидя) Кушетка (для ведения лекарственных препаратов в положении лежа) Антисептический раствор для обработки инъекционного поля, шейки ампулы, резиновой пробки флакона Раствор натрия хлорида Антисептик для обработки рук Дезинфицирующее средство Салфетка Перчатки нестерильные Перчатки стерильные Маска Салфетки марлевые стерильные Салфетки марлевые (ватные шарики) Бинт Лейкопластырь – 2-3 полоски или самоклеющаяся полупроницаемая повязка для фиксации иглы/катетера в вене |
| Алгоритм внутривенного введения лекарственных препаратов (струйно)
Алгоритм внутривенного введения лекарственных средств (капельно с помощью системы для вливания инфузионных растворов).
| I. Подготовка к процедуре. 1. Идентифицировать пациента, представиться, объяснить ход и цель процедуры. Убедиться в наличии у пациента информированного согласия на предстоящую процедуру введения лекарственного препарата и его переносимость. В случае отсутствия такового уточнить дальнейшие действия у врача. 2. Взять упаковку и проверить пригодность лекарственного препарата (прочитать наименование, дозу, срок годности на упаковке, определить по внешнему виду). Сверить назначения врача. 3. Предложить пациенту или помочь ему занять удобное положение: сидя или лежа. 4. Обработать руки гигиеническим способом, осушить. 5. Обработать руки антисептиком. Не сушить, дождаться полного высыхания антисептика. 6. Надеть нестерильные перчатки. 7. Подготовить шприц. Проверить срок годности, герметичность упаковки. 8. Набрать лекарственный препарат в шприц. 9. Положить собранный шприц и стерильные шарики в стерильный лоток. 10. Выбрать, осмотреть и пропальпировать область предполагаемой венепункции для выявления противопоказаний для избежания возможных осложнений. 11. При выполнении венепункции в область локтевой ямки - предложить пациенту максимально разогнуть руку в локтевом суставе, для чего подложить под локоть пациента клеенчатую подушечку. 12. Наложить жгут (на рубашку или пеленку) так, чтобы при этом пульс на ближайшей артерии пальпировался и попросить пациента несколько раз сжать кисть в кулак и разжать ее. 13. При выполнении венепункции в область локтевой ямки – наложить жгут в средней трети плеча, пульс проверяется на лучевой артерии. 14. Надеть нестерильные перчатки. II. Выполнение процедуры. 1. Обработать область венепункции не менее чем двумя салфетками/ватными шариками с антисептическим раствором, движениями в одном направлении, одновременно определяя наиболее наполненную вену. 2. Взять шприц, фиксируя указательным пальцем канюлю иглы. Остальные пальцы охватывают цилиндр шприца сверху. 3. Другой рукой натянуть кожу в области венепункции, фиксируя вену. Держа иглу срезом вверх, параллельно коже, проколоть ее, затем ввести иглу в вену (не более чем на 1/2 иглы). При попадании иглы в вену, ощущается «попадание в пустоту». 4. Убедиться, что игла в вене – держа шприц одной рукой, другой потянуть поршень на себя, при этом в шприц должна поступить кровь (темная, венозная). 5. Развязать или ослабить жгут и попросить пациента разжать кулак. Для контроля нахождения иглы в вене еще раз потянуть поршень на себя, т.к. в момент ослабления жгута игла может выйти из вены 6. Нажать на поршень, не меняя положения шприца, и медленно (в соответствие с рекомендациями врача) ввести лекарственный препарат, оставив в шприце незначительное количество раствора. 7. Прижать к месту инъекции салфетку или ватный шарик с антисептическим раствором. 8. Извлечь иглу, попросить пациента держать салфетку или ватный шарик у места инъекции 5 - 7 минут, прижимая большим пальцем второй руки или забинтовать место инъекции. 9. Убедиться, что наружного кровотечения в области венепункции нет. III. Окончание процедуры. 1. Подвергнуть дезинфекции весь расходуемый материал. Снять перчатки, поместить в емкость для дезинфекции или непромокаемый пакет/контейнер для утилизации отходов класса Б. 2. Обработать руки гигиеническим способом, осушить. 3. Уточнить у пациента о его самочувствии. 4. Сделать соответствующую запись о результатах выполнения услуги в медицинскую документацию.
I. Подготовка к процедуре. -
Идентифицировать пациента, представиться, объяснить ход и цель процедуры. Убедиться в наличии у пациента информированного согласия на предстоящую процедуру введения лекарственного препарата и его переносимость. В случае отсутствия такового уточнить дальнейшие действия у врача. -
Предложить пациенту опорожнить мочевой пузырь, учитывая длительность выполнения. -
Предложить пациенту или помочь занять ему удобное положение, которое зависит от его состояния здоровья. -
Обработать руки гигиеническим способом, осушить. -
Обработать руки антисептиком. Не сушить, дождаться полного высыхания антисептика. -
Надеть нестерильные перчатки. -
Заполнить устройство для вливаний инфузионных растворов однократного применения и поместить его на штативе для инфузионных вливаний. Заполнение устройства для вливаний инфузионных растворов однократного применения: -
Проверить срок годности устройства и герметичность пакета. -
Прочитать надпись на флаконе: название, срок годности. Убедиться в его пригодности (цвет, прозрачность, осадок). -
Нестерильными ножницами или пинцетом вскрыть центральную часть металлической крышки флакона, обработать резиновую пробку флакона ватным шариком или салфеткой, смоченной антисептическим раствором. -
Вскрыть упаковочный пакет и извлечь устройство (все действия производятся на рабочем столе). -
Снять колпачок с иглы воздуховода, ввести иглу до упора в пробку флакона. В некоторых системах отверстие воздуховода находится непосредственно над капельницей. В этом случае нужно только открыть заглушку, закрывающую это отверстие. -
Закрыть винтовой зажим. -
Перевернуть флакон и закрепить его на штативе. -
Повернуть устройство в горизонтальное положение, открыть винтовой зажим: медленно заполнить капельницу до половины объема. Если устройство снабжено мягкой капельницей, и она соединена жестко с иглой для флакона, необходимо одновременно с двух сторон сдавить ее пальцами и жидкость заполнит капельницу. -
Закрыть винтовой зажим и вернуть устройство в исходное положение, при этом фильтр должен быть полностью погружен в лекарственный препарат, предназначенный для вливания. -
Открыть винтовой зажим и медленно заполнить длинную трубку системы до полного вытеснения воздуха и появления капель из иглы для инъекций. Капли лекарственного препарата лучше сливать в раковину под струю воды во избежание загрязнения окружающей среды. -
Можно заполнять систему, не надевая иглу для инъекций, в этом случае капли должны показаться из соединительной канюли. -
Убедиться в отсутствии пузырьков воздуха в трубке устройства (устройство заполнено). -
Положить в стерильный лоток или в упаковочный пакет иглу для инъекции, закрытую колпачком, стерильные салфетки или ватные шарики с антисептическим раствором, стерильную салфетку сухую. -
Приготовить 2 полоски узкого лейкопластыря, шириной 1 см., длинной 4-5 см. -
Доставить в палату манипуляционный столик, с размещенным на нем необходимым оснащением, штатив с капельницей. -
Обследовать, пропальпировать место предполагаемой венепункции для выявления противопоказаний для избежания возможных осложнений. -
Наложить венозный жгут (на рубашку или пеленку) в средней трети плеча так, чтобы при этом пульс на лучевой артерии пальпировался и попросить пациента несколько раз сжать кисть в кулак и разжать ее. II. Выполнение процедуры. -
Обработать область локтевого сгиба не менее чем двумя салфетками или ватными шариками с антисептическим раствором, движениями в одном направлении, одновременно определяя наиболее наполненную вену. -
Фиксировать вену пальцем, натянув кожу над местом венепункции. -
Другой рукой натянуть кожу в области венепункции, фиксируя вену. Пунктировать вену иглой с подсоединенной к ней системой, держа иглу срезом вверх, параллельно коже, проколоть ее, затем ввести иглу в вену (не более чем на 1/2 иглы). При попадании иглы в вену, ощущается «попадание в пустоту». При появлении в канюле иглы крови - попросить пациента разжать кисть, одновременно развязать или ослабить жгут. Все использованные салфетки или ватные шарики помещаются в непромокаемый пакет. -
Открыть винтовый зажим капельной системы, отрегулировать винтовым зажимом скорость капель (согласно назначению врача). -
Закрепить иглу и систему лейкопластырем, прикрыть иглу стерильной салфеткой, закрепить ее лейкопластырем. -
Снять перчатки, поместить их в непромокаемый пакет. -
Обработать руки гигиеническим способом, осушить. -
Наблюдать за состоянием пациента, его самочувствием на протяжении всей процедуры (в условиях оказания помощи в процессе транспортировки, продолжительность наблюдения определяется продолжительностью транспортировки). III. Окончание процедуры. -
Вымыть и осушить руки (с использованием мыла или антисептического раствора). -
Надеть нестерильные перчатки. -
Закрыть винтовый зажим капельной системы, извлечь иглу из вены, прижать место пункции на 5 - 7 минут салфеткой или ватным шариком с антисептическим раствором, прижимая большим пальцем второй руки или забинтовать место инъекции. -
Убедиться, что наружного кровотечения в области венепункции нет. -
Подвергнуть дезинфекции весь расходуемый материал. Снять нестерильные перчатки, поместить в емкость для дезинфекции или непромокаемый пакет/контейнер для утилизации отходов класса Б. -
Обработать руки гигиеническим способом, осушить. -
.Уточнить у пациента о его самочувствии. -
Сделать соответствующую запись о результатах выполнения услуги в медицинскую документацию.
|
| 7 Дополнительные сведения об особенностях выполнения методики
| Подготовка оснащения для выполнения процедуры всегда проводится в процедурном кабинете. При необходимости по назначению врача перед инъекцией промывают катетер гепарином. Внутривенное введение лекарственных препаратов выполняется в периферические вены (вены локтевого сгиба, тыла кисти, запястий, стопы), а также в центральные вены. Внутривенное введение лекарственных препаратов детям до одного года выполняется в височные вены головы, в вены свода черепа. Новорожденным, детям раннего и младшего возраста технология простой медицинской услуги «Внутривенное введение лекарственных препаратов» выполняется в височные вены головы, плечевую вену. При выполнении технологии следует учитывать возрастные особенности венозной системы, а также условия выполнения процедуры. Выбор положения пациента зависит от состояния пациента; вводимого препарата (если у пациента приступ бронхиальной астмы, то удобное для него положение – «сидя», гипотензивные препараты следует вводить в положении «лежа», т. к. при резком снижении давления может возникнуть головокружение или потеря сознания). Особенностью выполнения методики у пациентов пожилого и старческого возраста является пунктирование вены при очень слабом сдавлении конечности жгутом для избежания травмы (гематома, скальпированная рана, скарификация кожи) и/или спонтанного разрыва вены, так как у данной категории пациентов тонкая кожа, достаточно хрупкие и ломкие сосуды. При наложении жгута женщине, не использовать руку на стороне мастэктомии. Если рука пациента сильно загрязнена, использовать столько ватных шариков с антисептиком, сколько это необходимо. При выполнении внутривенного введения лекарственного препарата в условиях процедурного кабинета выбросить салфетку или ватный шарик в педальное ведро; при выполнении внутривенного введения лекарственного препарата в других условиях, поместить салфетку или ватный шарик в непромокаемый пакет. Для транспортировки в процедурный кабинет. В условиях транспортировки и оказания скорой медицинской помощи специализированной службой мытье рук (из-за невозможности в условиях транспортировки) заменяется на надевание перчаток и их обработку антисептиком. При сборке шприцов, наборе лекарственного препарата в шприц, заполнении системы для капельных вливаний, при использовании катетера, находящегося в центральной вене используются стерильные перчатки и стерильная маска. |
| 8 Достигаемые результаты и их оценка.
| Назначенное врачом лекарственное средство введено внутривенно с помощью шприца (струйно). Пациенту введен необходимый объем жидкости с помощью системы для вливания инфузионных растворов (капельно). Достигнут терапевтический эффект при отсутствии осложнений. Простая медицинская услуга проведена с минимальным дискомфортом для пациента. |
| 9 Особенности информированного согласия пациента | Пациент или его родители (для детей до 15 лет) должен быть информирован о предстоящей процедуре. Информация о процедуре, сообщаемая ему врачом, медсестрой, фельдшером, или акушеркой, включает сведения о цели данного действия. Письменное подтверждение согласия пациента или его родственников (доверенных лиц) на внутривенное введение лекарственных средств необходимо, так как данное действие является потенциально опасным для жизни и здоровья пациента. |
| 10 Параметры оценки и контроля качества выполнения методики
| - Наличие записи о результатах выполнения назначения в медицинской документации - Своевременность выполнения процедуры (в соответствии со временем назначения) - Отсутствие постинъекционных осложнений - Удовлетворенность пациента качеством предоставленной медицинской услуги. - Отсутствуют отклонения от алгоритма выполнения технологии. |








 ледует помнить, что случайное попадание иглой в седалищный нерв может вызвать частичный или полный паралич конечности. Кроме того, рядом находятся кость (крестец) и крупные сосуды. У больных с дряблыми мышцами это место локализуется с трудом.
ледует помнить, что случайное попадание иглой в седалищный нерв может вызвать частичный или полный паралич конечности. Кроме того, рядом находятся кость (крестец) и крупные сосуды. У больных с дряблыми мышцами это место локализуется с трудом. пределение переднее-ягодичной области.
пределение переднее-ягодичной области. асположите правую кисть на 1-2 см ниже вертела бедренной кости, левую - на 1-2 см выше надколенника, большие пальцы обеих кистей должны находиться на одной линии.
асположите правую кисть на 1-2 см ниже вертела бедренной кости, левую - на 1-2 см выше надколенника, большие пальцы обеих кистей должны находиться на одной линии. пределите место инъекции, которое расположено в центре области, образованной указательными и большими пальцами обеих рук.
пределите место инъекции, которое расположено в центре области, образованной указательными и большими пальцами обеих рук.  нутримышечная инъекция может быть выполнена и в дельтовидную мышцу. Вдоль плеча проходят плечевая артерия, вены и нервы, поэтому эта область используется лишь тогда, когда другие места недоступны для инъекций, или при ежедневном выполнении нескольких внутримышечных инъекций.
нутримышечная инъекция может быть выполнена и в дельтовидную мышцу. Вдоль плеча проходят плечевая артерия, вены и нервы, поэтому эта область используется лишь тогда, когда другие места недоступны для инъекций, или при ежедневном выполнении нескольких внутримышечных инъекций.




















