
Нарушения расщепления и всасывания углеводов в пищеварительном тракте, этиопатогенез, проявления и последствия
- Углеводы в составе тела человека присутствуют в значительно меньшем количестве (не более 2 % от сухой массы тела), чем белки и липиды, в организме углеводы выполняют разнообразные функции, важнейшими из которых является энергетическая (главный источник энергии для клеток) и структурная (обязательный компонент большинства внутриклеточных структур).
- Пищевые гликоген и крахмал составляют 60 % поступающих углеводов, остальная доля потребляемых углеводов приходится на природные дисахариды (сахароза, мальтоза, лактоза) и в меньшей степени – моносахариды (глюкоза, фруктоза), различные причины наследственного или приобретенного характера могут нарушать расщепление углеводов и всасывание глюкозы.
- Следствием этого со стороны желудочно-кишечного тракта являются метеоризм и осмотическая диарея, а со стороны крови, особенно натощак – гипогликемия, в этих условиях глюконеогенез предохраняет организм от слишком сильного падения уровня глюкозы в крови..

Нарушения расщепления и всасывания углеводов в пищеварительном тракте, этиопатогенез, проявления и последствия
- Всасывание глюкозы страдает при нарушении ее фосфорилирования в кишечной стенке, в основе данного нарушения лежит недостаточность фермента гексокиназы, развивающаяся при тяжелых воспалительных процессах в кишечнике, при отравлении моноидацетатом, флоридзином, нефосфорилированная глюкоза не проходит через кишечную стенку и не усваивается, может развиться углеводное голодание
- Патологическое усиление распада гликогена происходит при сильном возбуждении ЦНС, при повышении активности гормонов, стимулирующих гликогенолиз (СТГ, адреналин, глюкагон, тироксин), повышение распада гликогена при одновременном увеличении потребления мышцами глюкозы происходит при тяжелой мышечной нагрузке, синтез гликогена может изменяться в сторону снижения или патологического усиления.
- При недостаточности амилолитических ферментов пищеварительного тракта, поступающие с пищей полисахариды не расщепляются до моносахаридов и не всасываются.
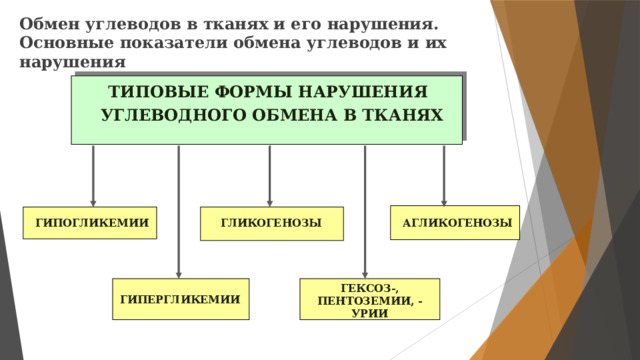
Обмен углеводов в тканях и его нарушения. Основные показатели обмена углеводов и их нарушения
ТИПОВЫЕ ФОРМЫ НАРУШЕНИЯ
УГЛЕВОДНОГО ОБМЕНА В ТКАНЯХ
ГЛИКОГЕНОЗЫ
ГИПОГЛИКЕМИИ
АГЛИКОГЕНОЗЫ
ГЕКСОЗ-, ПЕНТОЗЕМИИ, -УРИИ
ГИПЕРГЛИКЕМИИ
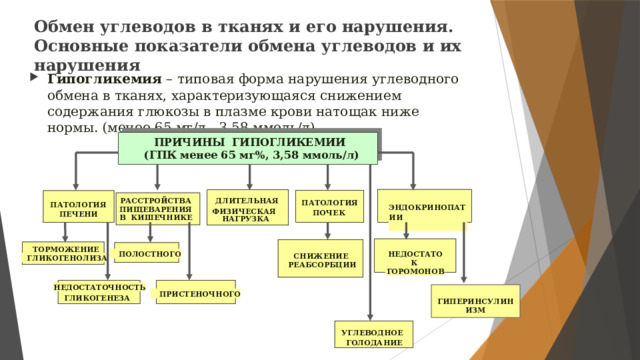
Обмен углеводов в тканях и его нарушения. Основные показатели обмена углеводов и их нарушения
- Гипогликемия – типовая форма нарушения углеводного обмена в тканях, характеризующаяся снижением содержания глюкозы в плазме крови натощак ниже нормы. (менее 65 мг/л , 3,58 ммоль/л).
ПРИЧИНЫ ГИПОГЛИКЕМИИ
(ГПК менее 65 мг%, 3,58 ммоль/л)
ДЛИТЕЛЬНАЯ
РАССТРОЙСТВА
ПАТОЛОГИЯ
ПАТОЛОГИЯ
ЭНДОКРИНОПАТИИ
ПИЩЕВАРЕНИЯ
ФИЗИЧЕСКАЯ
НАГРУЗКА
ПОЧЕК
ПЕЧЕНИ
В КИШЕЧНИКЕ
ТОРМОЖЕНИЕ
ПОЛОСТНОГО
НЕДОСТАТОК
ГОРОМОНОВ
СНИЖЕНИЕ
ГЛИКОГЕНОЛИЗА
РЕАБСОРБЦИИ
НЕДОСТАТОЧНОСТЬ
ПРИСТЕНОЧНОГО
ГЛИКОГЕНЕЗА
ГИПЕРИНСУЛИНИЗМ
УГЛЕВОДНОЕ
ГОЛОДАНИЕ

Обмен углеводов в тканях и его нарушения. Основные показатели обмена углеводов и их нарушения
ВОЗМОЖНЫЕ ПОСЛЕДСТВИЯ
ГИПОГЛИКЕМИИ
ГИПОГЛИКЕМИЧЕСКАЯ
ГИПОГЛИКЕМИЧЕСКАЯ
ГИПОГЛИКЕМИЧЕСКИЙ
КОМА
РЕАКЦИЯ
СИНДРОМ
Снижение
Стойкое снижение
Острое снижение
концентрации
концентрации глюкозы
концентрации
глюкозы до 40-30 мг%
до 80-65 мг%
глюкозы до 60-50 мг%
ммоль/л) и
ммоль/л)
(2,5 – 1,5
ммоль/л и ниже)
(4,0 – 3,6
(3,3 – 2,5
менее, потеря сознания

Обмен углеводов в тканях и его нарушения. Основные показатели обмена углеводов и их нарушения
- Гипергликемия – типова форма патологии углеовдного обмена, характеризуется увеличением содержания глюкозы в плазме крови, натощак выше нормы, больше 120 мг/л. или 6,05 ммоль/л.
ОСНОВНЫЕ ПРИЧИНЫ ГИПЕРГЛИКЕМИИ
ПСИХОГЕННЫЕ
ПАТОЛОГИЯ
ПЕРЕЕДАНИЕ
ЭНДОКРИНОПАТИИ
РАССТРОЙСТВА
ПЕЧЕНИ
психическое
активация
гликогенолиза
стресс
гипоинсулинизм
возбуждение
избыток
гормонов
каузалгии
торможение
гликогенеза
ГИПЕРГЛИКЕМИЯ

Наследственные нарушения обмена углеводов в тканях
- Гликогенозы – представляют собой группу редких наследственных заболеваний, при которых из-за дефектов ферментов либо тормозится распад гликогена, имеющего нормальное строение, либо изначально образуется гликоген с измененной структурой, препятствующей в последующем его расщеплению.
- В том и другом случае в органах депонируется избыточный запас гликогена, при этом на фоне значительных резервов эндогенной глюкозы, депонированной в гликогене, из-за невозможности его использования у больных развивается выраженная гипогликемия, всего на сегодняшний день выделено 12 типов гликогенозов, в качестве примера рассмотрим один из 6 наиболее часто встречающихся гликогенозов.

Наследственные нарушения обмена углеводов в тканях
Типы гликогеноза
I
II
Название
Изменение структуры гликогена
Болезнь Гирке
Болезнь Помпе
III
нет
Глюкозо-6-фосфатаза
IV
Дефект фермента
нет
Болезнь Форбса
V
Болезнь Андерсена
да
Лизосомальная αглюкозидаза
Амило-(1→6)глюкозидаза
да
Болезнь Мак- Ардля
VI
«ветвящий» фермент
нет
Б-нь Герса
Фосфорилаза мышц
нет
Фосфорилаза печени

Наследственные нарушения обмена углеводов в тканях
Клинические проявления гликогенозов
- отложения гликогена в разных тканях и органах ( печень, почки, скелетная мускулатура, миокард) с нарушением их функций
- мышечная слабость
- отставание в развитии
Лабораторные проявления гликогинезов
- гипогликемия, повышенная чувствительность к инсулину
- тенденция к лактатацидозу и кетоацидозу
- при пробе с глюкагоном или адреналином отмечается не гипергликемия (нормальная реакция за счет активации гликогенолиза), а повышение в крови лактата и пирувата
- Ликогеноз I типа (болезнь Гирке) возникает при врожденном дефиците в печени и почках фермента глюкозо-6-фосфатазы, данный фермент отщепляет свободную глюкозу от Гл-6-Ф, что делает возможным ее трансмембранный переход из клеток печени и почек в кровь.

Наследственные нарушения обмена углеводов в тканях
- При недостаточности глюкозо-6- фосфатазы в клетках печени и почек накапливается гликоген, имеющий нормальную структуру, развивается гипогликемия, повышается чувствительность к инсулину.
- Увеличивается содержание кетоновых тел, что является следствием 7 активации жирового обмена и окисления липидов при гипогликемии, таким образом, развивается метаболический лактат- и кетоацидоз.
- Патологические симптомы появляются уже на первом году жизни ребенка: печень и почки увеличены в размерах, наблюдается задержка роста, в результате гипогликемии могут возникать судороги, больные дети, как правило, рано умирают от интеркуррентных (дополнительно развивающихся) заболеваний и ацидотической комы, болезнь наследуется по аутосомно-рецессивному типу.

Сахарный диабет. Современные представления об этиологии инсулинзависимого и инсулиннезависимого сахарного диабета.
- Сахарный диабет (СД) – это группа обменных (метаболических) заболеваний, характеризующихся развитием стойкой гипергликемии вследствие абсолютной или относительной недостаточности инсулина, недостаток инсулина и длительная гипергликемия обусловливают отклонения всех видов обменных процессов с развитием острых и хронических специфических осложнений СД.
В последней классификации сахарного диабета, выделяют его четыре формы
- Диабет 1 типа (инсулинзависимый сахарный диабет)
- Диабет 2 типа (инсулиннезависимый сахарный диабет)
- Симптоматический диабет
- Гестационный сахарный диабет
- В указанной классификации диабет типа 1 и 2 рассматриваются как эссенциальный сахарный диабет, как заболевание с многообразными предрасполагающими факторами и с окончательно не установленной этиологией.
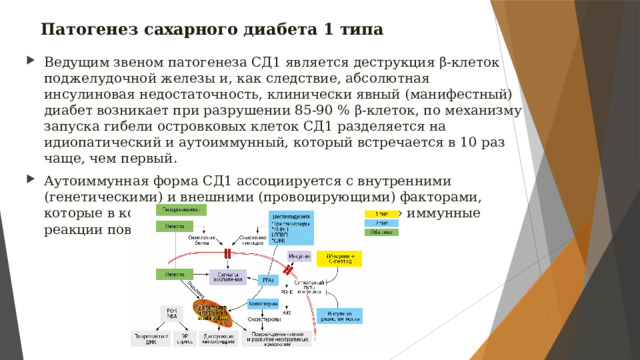
Патогенез сахарного диабета 1 типа
- Ведущим звеном патогенеза СД1 является деструкция β-клеток поджелудочной железы и, как следствие, абсолютная инсулиновая недостаточность, клинически явный (манифестный) диабет возникает при разрушении 85-90 % β-клеток, по механизму запуска гибели островковых клеток СД1 разделяется на идиопатический и аутоиммунный, который встречается в 10 раз чаще, чем первый.
- Аутоиммунная форма СД1 ассоциируется с внутренними (генетическими) и внешними (провоцирующими) факторами, которые в комбинации друг с другом «запускают» иммунные реакции повреждения островкового аппарата.

Патогенез сахарного диабета 2 типа
- Ведущим звеном патогенеза СД2 является инсулинорезистентность (недостаточная чувствительность инсулинзависимых тканей к инсулину), сопровождающаяся относительной инсулиновой недостаточностью даже на фоне компенсаторной гиперинсулинемии.
- Существует также гипотеза, что генетическая составляющая в этиологии СД2 обусловливается не мутациями, а изменениями уровня экспрессии генов, кодирующих секрецию инсулина, его взаимодействие с инсулинорецепторами тканей-мишеней, а также процессы, определяющие функциональное состояние инсулиновых рецепторов в инсулинзависимых тканях.

Принципы терапии. Осложнения сахарного диабета.
Основные принципы лечения сахарного диабета 1 типа:
- заместительная терапия – пожизненное, ежедневное и, чаще всего, многократное введение инсулина
- диетотерапия (ограничение богатых углеводами продуктов) как обязательный фон для инсулинотерапии
- дозированные физические нагрузки при соответствующих изменениях питания и доз вводимого инсулина.
Основные принципы лечения сахарного диабета 2 типа:
- терапия СД 2 складывается из трех последовательно применяемых этапов
- переход с предыдущего этапа лечения к последующему осуществляется лишь при очевидной неэффективности ранее использованной терапии

Принципы терапии. Осложнения сахарного диабета.
Принципы терапии сахарного диабета 2 типа
1-й этап лечения СД 2
- У лиц с нормальной массой тела: диетотерапия (ограничение богатой углеводами пищи).
- У лиц с избыточной массой тела: терапия ожирения: а) более активная диетотерапия (строгое ограничение общей калорийности пищи, углеводов и животных жиров), б) регулярные дозированные (лечебные) физические нагрузки, в) изменение стиля жизни, подразумевающее увеличение физической активности в быту и при проведении досуга, г) использование средств, подавляющих аппетит (меридиа), препятствующих усвоению липидов (ксеникал) и углеводов (акарбоза, гуарем).
2-й этап лечения СД 2
- Таблетированные сахароснижающие препараты: препараты, стимулирующие β-клетки: производные сульфонилмочевины (манинил, диабетон, глинез), бигуаниды (сиофор), препараты, повышающие чувствительность инсулинорецепторов мышечной и жировой ткани: тиазолидиндионы (розиглитазон, пиоглитазон).
Принципы терапии. Осложнения сахарного диабета.
3-й этап лечения СД 2
Принципы терапии при неотложных состояниях при сахарном диабете
- Кетоацидотическая кома – заместительная терапия инсулином с глюкозой, восстановление объема жидкости, электролитов и рН.
- Гиперосмолярная кома – восстановление объема жидкости и осмотического давления крови путем введения гипотонического (0,45%) раствора хлорида натрия (2-3 литра), а также электролитов + препараты инсулина короткого действия в малых дозах (5-10 ЕД/час).
Осложнения сахарного диабета. Диабетические гипергликемические комы, этиология, патогенез, принципы терапии. Гипогликемическая кома, этиология, патогенез, принципы лечения.
- При СД выделяют две группы осложнений: острые и хронические, острые осложнения СД развиваются в течение часов или дней, хронические – в течение нескольких месяцев, но чаще лет или даже десятилетий, поэтому хронические осложнения СД называют также «поздними».
- К острым осложнениям СД относят кетоацидотическую, гиперосмолярную (гипергликемическую) и лактацидотическую комы, отдельно рассматривается гипогликемическая кома, которая может осложнять сахароснижающую терапию СД.
- Гипергликемическая кома – чаще встречается у пожилых лиц с СД2 легкой или средней тяжести, у 30 % больных она оказывается первым проявлением СД 2, почти у 1/3 больных с гиперосмолярной комой диагноз СД впервые ставится лишь в момент развития комы, это приводит к тому, что смертность при гиперосмолярной коме достигает 30 %, тогда как при «более ожидаемой» кетоацидотической коме у лиц, наблюдаемых по поводу СД 1, смертность составляет не более 10 %, в 3 раза меньше.
350 мосмоль/кг) на фоне резко выраженной гипергликемии ( 40 ммоль/л) и уменьшения объема крови. " width="640"
- Причина гипергликемической комы – вызванный инсулинорезистентностью относительный дефицит инсулина, количество которого в организме достаточно для предупреждения процессов усиленного липолиза и кетогенеза, но не достаточно для противодействия нарастающей гипергликемии.
- Чаще всего кома возникает в результате возрастания потребности в инсулине из-за усиления действия эндогенных контринсулярных гормонов в условиях развивающегося «ответа острой фазы» (инфекционные заболевания, механические травмы и операции, ожоги и обморожения, острый панкреатит, инфаркт миокарда) или при сопутствующих эндокринных нарушениях (тиреотоксикоз, акромегалия, феохромоцитома, болезнь Кушинга).
- Описаны случаи развития гиперосмолярной комы при невозможности утолить жажду у одиноких прикованных к постели престарелых пациентов, а также при использовании концентрированных растворов глюкозы (назначаемой для парентерального питания) у лиц с исходно нераспознанным СД.
- Механизмы повреждения при гиперосмолярной коме связаны с дегидратацией всех тканей, обусловливаемой гиперосмоляльностью плазмы крови (350 мосмоль/кг) на фоне резко выраженной гипергликемии ( 40 ммоль/л) и уменьшения объема крови.

- На протяжении нескольких дней или недель нарастают такие проявления как жажда, полиурия, полидипсия, потеря веса и слабость, механизм этих симптомов такой же, как и при кетоацидотической коме, и связан с гипергликемией, осмотическим диурезом, нарастающим обезвоживанием и потерей электролитов.
- Однако дегидратация при гиперосмолярной коме достигает значительно большей степени, поэтому и обусловливаемые гиповолемией сердечно-сосудистые нарушения у этих больных более выражены, характерные лабораторные признаки: очень высокая концентрация глюкозы и осмоляльность плазмы, кетоацидоза нет, рН в норме.
- Неотложная помощь: в/в инфузия 0,9% натрия хлорида, в объеме 1 л/час, в/в струйное инсулина короткого действия, в разовой дозе 10 ЕД, дальшнейшее инфузионное введение, простого инсулина со скорость 10 ЕД/час.
- Гипогликемия – состояние, при котором концентрация глюкозы в крови составляет менее 2,75 ммоль/л, содержание глюкозы в крови в интервале 2,75- 3,3 моль/л хотя и является пониженным, однако при таких цифрах ее концентрации клинические симптомы гипогликемии могут отсутствовать (асимптоматическая гипогликемия) или иметь минимальную выраженность.
- Гипогликемическая кома – крайняя степень нарушений при острой гипогликемии, заключающаяся в потере сознания с нарушением регуляции жизненно важных функций дыхания и кровообращения на фоне глубокого угнетения ЦНС, причиной гипогликемической комы является абсолютная недостаточность глюкозы для обеспечения энергетических процессов в нейронах ЦНС.
- Индуцируемый гипогликемией энергодефицит вызывает нарушение (угнетение) работы всех АТФ-азных ферментов, контролирующих клеточный гомеостаз (например, трансмембранных переносчиков К+ , Na+ и Ca+2, , ферментовантиоксидантов), это приводит к клеточному повреждению, причины которого прежде всего связаны с внутриклеточным накоплением Na+ и Ca+2 , провоцирующих внутриклеточный отек, а также с усилением процессов перекисного окисления липидов, повреждающих клеточные мембраны.
- Признаки гипогликемической комы: острое начало, повышенная влажность кожных покровов, отсутствие признаков дегидратации, отсутствие запаха ацетона изо рта и дыхания Куссмауля, окончательный диагноз гипогликемической комы может быть подтвержден только лабораторно при определении глюкозы крови.
.

Неотложная помошь при гипогликемическоц коме
- в/в струйное введение 40 мл 40 % раствора глюкозы до достижения стойкого клинического эффекта, при отсутсвии эффекта повторное введение 40-80 мл 40 5 глюкозы.
- введение гормонов: гидрокортизон 75-125 мл. (30-60 мг преднизолона) на 10 % глюкозе (100-200 мл),при наличии признаков отека мозга – введение осмотических диуретиков (манитиол 1-2 мг/кг.), дексаметазон (не менее 8 мг каждые 6-8 часов), перевод на ИВЛ.

Поздние осложнения сахарного диабета: микро-, макроангиопатии, нейропатии.
К поздним осложнениям СД относятся:
- макроангиопатия (облитерирующий атеросклероз аорты, коронарных, церебральных и периферических артерий, синдром диабетической стопы)
- микроангиопатии (ретинопатия, нефропатия)
- диабетическая нейропатия
- диабетическая катаракта
Для СД 1 из поздних осложнений типичны микроангиопатия, тогда как для СД 2 – макроангиопатия, последнее связывается с возрастным фактором, пациенты с СД 2 – это, как правило, лица пожилого и старческого возраста, для которого характерно постепенное прогрессирование системного атеросклероза, потенциирующего эффект хронической гипергликемии на артериальные сосуды.
- Патогенез макроангиопатий – в основе диабетических макрососудистых осложнений лежит атеросклероз, риск развития которого при СД примерно в 4- 5 раз выше, чем в популяции, для диабетической макроангиопатии типичным является прежде всего поражение сосудов артериал.
- Плохо контролируемая гликемия является главным, хотя и не единственным этиологическим фактором всех хронических осложнений диабета, длительное и неконтролируемое воздействие глюкозы на различные структуры клеток, тканей и органов получило определение глюкозотоксичности.
- Глюкоза способна взаимодействовать с белком с образованием гликированных продуктов без участия каких-либо ферментов, при взаимодействии глюкозы и белка сначала образуются ранние продукты – шиффовые основания и фруктозамины, затем они переходят в стабильные продукты гликирования.
- Степень гликирования наиболее высока у длительно живущих белков, при этом нарушаются функции белков сыворотки крови, клеточных мембран, периферических нервов, коллагена, эластина, хрусталика, ЛПНП, гемоглобина, конформационные изменения белков из-за из гликирования не только нарушают их функцию, но и провоцируют образование аутоантител к таким белкам, что способствует их деструкции.
- Конечные продукты гликирования принимают непосредственное участие в экспрессии разных генов, участвующих в развитии патологических реакций и морфологических структур.
- Результатом этих процессов являются разнообразные патологические состояния, включая нефропатию, нейропатию, ретинопатию, кардиомиопатию, нарушение переноса кислорода гемоглобином с последующей ишемией тканей.
- При гипергликемии глюкоза накапливается в инсулиннезависимых тканях (нервной системе, перицитах сетчатки, хрусталике, стенках сосудов, поджелудочной железе), куда она поступает по градиенту концентраций, под влиянием альдозоредуктазы глюкоза превращается в циклический спирт - сорбит (в норме практически вся глюкоза внутриклеточно должна метаболизироваться в гексокиназной реакции с образованием глюкозо6-фосфата, который затем используется в разных реакциях метаболизма).
- При накоплении сорбитола отмечается повышение внутриклеточнонго осмотического давления, что вызывает клеточную гипергидратацию (осмотический отек), кроме того, сорбитол превращается во фруктозу, которая более активно, чем глюкоза, вызывает гликирование внутриклеточных белков и тем самым нарушает клеточный метаболизм.
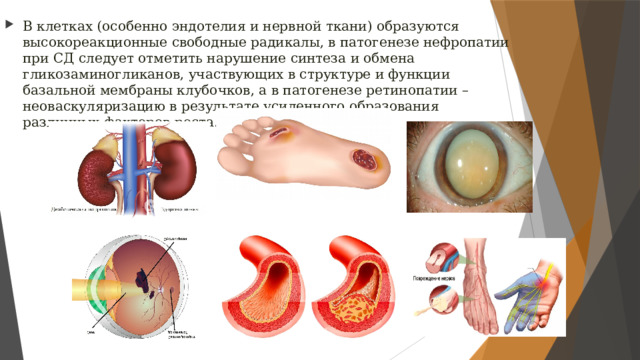
- В клетках (особенно эндотелия и нервной ткани) образуются высокореакционные свободные радикалы, в патогенезе нефропатии при СД следует отметить нарушение синтеза и обмена гликозаминогликанов, участвующих в структуре и функции базальной мембраны клубочков, а в патогенезе ретинопатии – неоваскуляризацию в результате усиленного образования различных факторов роста.





































