Просмотр содержимого документа
«"Терминальные состояния"»

Терминальные состояния. Клиническая смерть. Основные и специализированные приемы сердечно-легочной реанимации.
Терминальное состояние
- критический уровень расстройства жизнедеятельности с катастрофическим падением АД, глубокими нарушениями газообмена и метаболизма. В ходе оказания хирургической помощи и проведения интенсивной терапии возможно острое развитие расстройств дыхания и кровообращения крайних степеней с тяжёлой быстро прогрессирующей гипоксией головного мозга.
- Второй особенностью процесса умирания является общий патофизиологический механизм, возникающий независимо от причины умирания - та или иная форма гипоксии, которая по ходу умирания приобретает характер смешанной с преобладанием циркуляторных нарушений, часто сочетаясь с гиперкапнией.Причина болезни в значительной степени определяет течение процесса умирания и последовательность угасания функций органов и систем (дыхание, кровообращение, ЦНС). Если первоначально поражается сердце, то в процессе умирания превалируют явления сердечной недостаточности с последующим поражением функции внешнего дыхания (ФВД) и ЦНС.

Классификация
- 1. Преагональное состояние
- 2. Терминальная пауза
- 3. Агония
- 4. Клиническая смерть (или постреанимационная болезнь)

Патогенез.
- Ведущие типовые патологические процессы в развитии терминальных состояний
- гипоксия
- патохимические процессы нарушения метаболизма
- ауто- и токсикоинфекция
- Гипоксия как интегрирующий фактор в развитии терминальных состояний
- гипоксия корковых нейронов потеря сознания
- гипоксия нейронов промежуточного мозга декортикация
- гипоксия нейронов ствола мозга (варолиев мост, средний мозг) децеребрационный синдром
- гипоксия нейронов продолговатого мозга остановка дыхания остановка сердцебиения

- Патохимические механизмы нарушений метаболизма при терминальных состояниях
- Гипоэргоз снижение образования АТФ
- лактат-ацидоз активация гликолиза
- Ауто- и токсикоинфекция при терминальных состояниях
- активация свободнорадикальных процессов и ПОЛ клеток аутолиз клеток
- увеличение концентрации в крови эндогенных токсинов кишечного происхождения усиление процессов гниения и брожения в кишечнике
- повышение всасывания веществ в кишечнике снижение обезвреживающей функции печени
- развитие вторичного иммунодефицита
- гипоксическое повреждение тонкого кишечника – органа B-иммунной системы

- Угасание жизненных функций как стадийный процесс. Стадии терминальных состояний
- - преагония
- - агония
- - клиническая смерть
- Преагония как первая стадия развития терминальных состояний
- - гипотензия централизация кровообращения в жизненно важных органах (мозг, сердце, лёгкие) патологическое депонирование крови во внутренних органах слайдж-феномен
- - терминальная пауза прекращение дыхания, сердцебиения
- сохранение чувствительности рецепторов к адекватным раздражителям

- Агония как самая тяжёлая стадия развития терминальных состояний
- периодичность восстановления жизненных функций восстановление дыхания и сердцебиения, восстановление сознания
- повышение артериального давления
- активация метаболических процессов
- Клиническая смерть - последняя стадия развития терминальных состояний. Критерии мозговой смерти
- - длительность жизни корковых нейронов при гипоксии как критерий длительности клинической смерти
- - сохранение чувствительности рецепторов только к сверхпороговым чрезвычайным раздражителям
- - критерии мозговой смерти у взрослых
- - критерии мертворожденности
- - способы удлинения времени клинической смерти

Механизмы остановки дыхания при терминальном состоянии
- - развитие ацидоза повреждения в дыхательных нейронах при гипоксии продолговатого мозга
- - повышение тонуса блуждающего нерва
- - разобщение дыхательных нейронов по "горизонтали" с нарушением регуляции вдоха и выдоха
- - разобщение дыхательных нейронов по "вертикали», агональное дыхание (гаспинг)
- - апноэ (инспираторное, экспираторное)

Механизмы остановки сердца по типу асистолии
- - формирование тормозного постсинаптического потенциала
- активация блуждающего нерва
- блокада ацетилхолиновых рецепторов
- усиление выхода ионов калия из кардиомиоцитов в окружающую среду
- торможение входа ионов натрия и кальция в кардиомиоциты

Механизмы остановки сердца по типу фибрилляции
- - формирование медленной диастолической деполяризации на мембранах кардиомиоцитов
- появление в условиях гипоксии способности кардиомиоцитов к самовозбуждению
- активация симпатической нервной системы
- стимуляция катехоламинами входа кальция в кардиомиоциты
- усиление поступления натрия в кардиомиоциты
- блокада выхода калия их кардиомиоцитов

Клиническая картина
Предагональное состояние
- •• Общая заторможённость
- •• Нарушение сознания вплоть до сопора или комы
- •• Гипорефлексия
- •• Снижение систолического АД ниже 50 мм рт.ст
- •• Пульс на периферических артериях отсутствует, но пальпируется на сонных и бедренных артериях
- •• Выраженная одышка •• Цианоз или бледность кожных покровов

ТЕРМИНАЛЬНАЯ ПАУЗА
- Этот переходный период продолжается от 5-10 сек до 3-4 мин и характеризуется тем, что у больного после тахипноэ наступает апноэ, резко ухудшается сердечно-сосудистая деятельность, исчезают конъюнктивальные и роговичные рефлексы. Считается, что терминальная пауза возникает в результате преобладания парасимпатической нервной системы над симпатической в условиях гипоксии.
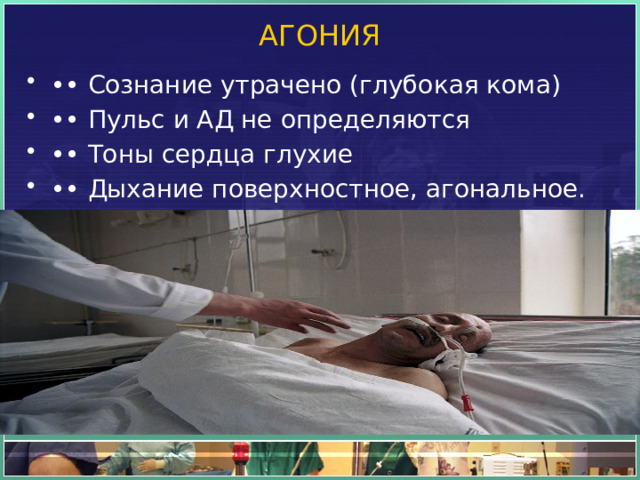
АГОНИЯ
- •• Сознание утрачено (глубокая кома)
- •• Пульс и АД не определяются
- •• Тоны сердца глухие
- •• Дыхание поверхностное, агональное.

КЛИНИЧЕСКАЯ СМЕРТЬ
- • Клиническая смерть •• Фиксируют с момента полной остановки дыхания и прекращения сердечной деятельности •• Если не удаётся восстановить и стабилизировать жизненные функции в течение 5–7 мин, то наступает гибель наиболее чувствительных к гипоксии клеток коры головного мозга, а затем — биологическая смерть.

Первичные клинические признаки
- чётко выявляются в первые 10–15 сек с момента остановки кровообращения
- •• Внезапная утрата сознания
- •• Исчезновение пульса на магистральных артериях
- •• Клонические и тонические судороги

Вторичные клинические признаки
- • Проявляются в последующие 20–60 сек и включают:
- •• Расширение зрачков при отсутствии их реакции на свет. Зрачки могут оставаться узкими и спустя длительное время после развития клинической смерти: ••• При отравлении фосфорорганическими веществами ••• При передозировке опиатов
- •• Прекращение дыхания •• Появление землисто-серой, реже цианотичной окраски кожи лица, особенно носогубного треугольника
- •• Релаксация всей произвольной мускулатуры с расслаблением сфинктеров ••• Непроизвольное мочеотделение ••• Непроизвольная дефекация
- • Достаточно достоверным для практически бесспорного диагноза клинической смерти считают сочетание: •• Исчезновения пульса на сонной артерии •• Расширение зрачков без их реакции на свет •• Остановка дыхания

Симптомокомплекс клинической смерти:
- * отсутствие сознания , кровообращения и дыхания
- * арефлексия
- * отсутствие пульсации на крупных артериях
- * адинамия или мелкоамплитудные судороги
- * расширенные зрачки, не реагирующие на свет
- * цианоз кожи и слизистых с землистым оттенком

ЛЕЧЕНИЕ
Мероприятия
по выведению
пациента из терминального
Состояния

I Стадия — Элементарное поддержание жизни.
- Мнемоническая «памятка» — ABCDEF
А. Восстановление проходимости дыхательных путей. B. Искусственное поддержание дыхания. C. Искусственное поддержание кровообращения. Цель — экстренная оксигенация, возобновление циркуляции крови, достаточно насыщенной кислородом, прежде всего в бассейнах мозговых и венечных артерий
Сердечно-легочная и церебральная реанимация (ERC Guidelines 2007—2008)

А (Air ways).
- Обеспечение проходимости верхних дыхательных путей
- Запрокидывание головы с переразгибанием шеи
- Выведение вперёд нижней челюсти
- Использование дыхательной трубки (носового или ротового S-образного воздуховода)
- Интубация трахеи (в условиях операционной или палаты интенсивной терапии)

Дыхательные пути на срезе головы
Положение головы больного при проведении искусственной вентиляции легких по способу изо рта в рот или изо рта в нос.
закрытые
открытые
дыхательные пути
дыхательные пути

Преимущества современной методики перед другими
а) в выдыхаемом воздухе "донора'' содержание кислорода достигает 17%, достаточного для усвоения легкими пострадавшего; б) в выдыхаемом воздухе содержание углекислого газа - до 4%. Указанный газ, поступая в легкие пострадавшего, возбуждает его дыхательный центр в центральной нервной системе и стимулирует восстановление спонтанного (самостоятельного) дыхания. в) по сравнению с другими приемами обеспечивает больший объем поступающего воздуха в легкие пострадавшего.
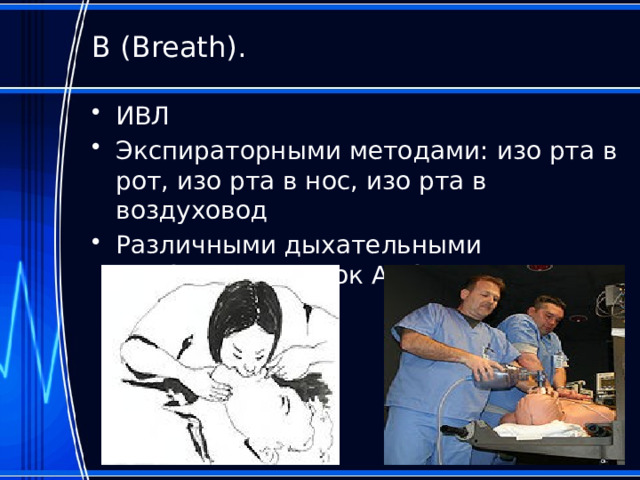
В (Breath).
- ИВЛ
- Экспираторными методами: изо рта в рот, изо рта в нос, изо рта в воздуховод
- Различными дыхательными приборами: мешок Амбу, аппараты ИВЛ

- Подготовка к проведению искусственного дыхания: выдвигают нижнюю челюсть вперед (а), затем переводят пальцы на подбородок и, оттягивая его вниз, раскрывают рот; второй рукой, помещенной на лоб, запрокидывают голову назад (б).

Искусственная вентиляция легких по способу изо рта в рот.
- Искусственная вентиляция легких по способу изо рта в нос.

С (Circulation)
- Поддержание циркуляции крови
- Вне операционной — закрытый массаж сердца
- В условиях операционной, особенно при вскрытой грудной клетке, — открытый массаж сердца
- Во время лапаротомии — массаж сердца через диафрагму.
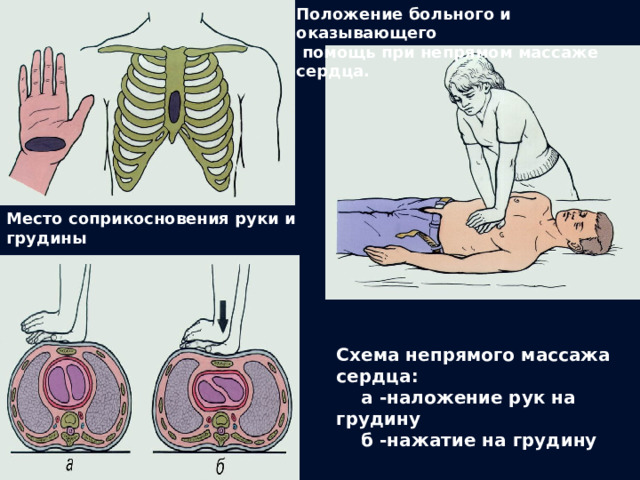
Положение больного и оказывающего помощь при непрямом массаже сердца.
Место соприкосновения руки и грудины
Схема непрямого массажа сердца:
а -наложение рук на грудину б -нажатие на грудину

2 стадия Дальнейшее поддержание жизни.
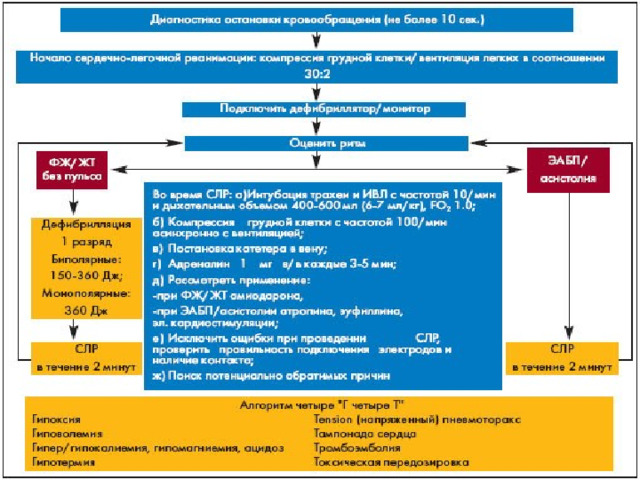
- Этапы: D. Drugs Медикаментозная терапия. E. Электрокардиография или электрокардиоскопия. F. (fibrillation) Дефибрилляция
- Цель: восстановление спонтанного кровообращения , закрепление успеха оживления, если он достигнут и самостоятельное кровообращение восстановилось в результате насосной функции миокарда пациента.

Ниже приводится дозировка некоторых лекарственных средств, применяемых при СЛР
- Адреналин – 1 мл 0.1% р-ра (1 мг) через каждые 3-5 мин. до получения клинического эффекта. Каждую дозу сопровождать введением 20 мл физраствора.
- Норадреналин – 2 мл 0.2% р-ра, разведённого в 400 мл физраствора.
- Атропин – по 1.0 мл 0.1% р-ра каждые 3-5 мин. до получения эффекта, но не более 3 мг.
- Лидокаин (при экстрасистолии) – первоначальная доза 80-120 мг (1-1.5 мг/кг).

- Амиодарон (кордарон) – антиаритмический препарат первой линии при фибрилляции желудочков/желудочковой тахикардии без пульса (ФЖ/ЖТ), рефрактерной к электроимпульсной терапии после 3-го неэффективного разряда в начальной дозе 300 мг (разведенные в 20 мл физиологического раствора или 5% глюкозы), при необходимости повторно вводить по 150 мг. В последующем продолжить в/в капельное введение в дозе 900 мг более 24 часов
- Магния сульфат – при подозрении на гипомагниемию (8 ммоль = 4 мл 50% раствора).
- Хлорид кальция – в дозе 10 мл 10% раствора при гиперкалиемии, гипокальциемии, передозировке блокаторов кальциевых каналов.
- Эуфиллин 2,4% - 250-500 мг (5 мг/кг) в/в при асистолии и брадикардии, резистентной к введению атропина.

Специфические ситуации при остановке сердечной деятельности.
- а) зафиксированная на кардиомониторе ФЖ ( длительностью более 1 мин )
- - прекардиальный удар
- - начать базисные мероприятия, пока доставляется и заряжается дефибрилятор
- - подтвердить нарушение ритма на экране после готовности дефибрилятора
- - дефибриляция 200 Дж
- - если ФЖ не прекращается, продолжить базисные мероприятия, пока заряжается дефибрилятор, затем разряд 200-300 Дж
- - повторить предыдущий этап, с третьим разрядом
- - если трейтий разряд неэффективен, ввести эпинефрин ( адреналин ) 1 мг в/в или через эндотрахеальную трубку во время СЛР
- - разряд 360 Дж
- - ввести бретилиум 5 мг/кг в/в

- б) Желудочковая тахикардия без
выраженного нарушения гемодинамики и сознания:
- - лидокаин 1 мг/кг в/в
- - повторить лидокаин 0,5 мг/кг в/в через 3-5 мин до общей дозы 3 мг/кг в/в, или начать инфузию 2 мг/мин после первого болюсного введения и повышать скорость инфузии на 1 мг в мин, максимально до 4-5 мг/мин после каждого дополнительного болюса.
- - прокаинамид (новокаинамид ) - 20 мг/мин в/в, до общей дозы 1 г
- - при неэффективности медикаментозной терапии - синхронизированная кардиоверсия, начиная с разряда 50 Дж. Перед ЭИТ ввести седативные препараты.

- в) ЖТ с выраженным нарушением гемодинамики и нарушением сознания ( свидетельство нарушения мозгового кровообращения )
- - несинхронизированная ЭИТ
- - при неэффективности - повторить с нарастающей мощностью разряда
- - при повторной ЖТ ввести лидокаин и повтоирть ЭИТ
- - при неэффективности ввести новокаинамид или бретилиум

- г) Асистолия может следовать за ФЖ или развиваться вследствие значительного повышения парасимпатического тонуса. Мелковолновая ФЖ напоминает асистолию, поэтому оправдан начальный разряд 200 Дж
- - немедленная СЛР
- - эпинефрин 1 мг в/в или атропин 1 мг в/в или ...... повторно через 5 мин в общей дозе 3 мг
- - при неэффективности Nа бикарбонат в/в
- - при неэффективности медикаментозной терапии - возможно применение кардиостимуляции

- д) Электромеханическая диссоциация характеризуется сохраненной электрической активностью миокарда без механической насосной функции, с плохим прогнозом
- - немедленно начать СЛР
- - адреналин 1мг в/в
- по возможности - коррекция вероятных причин ЭМД ( напряженный пневмоторакс, глубокая гиповолемия, тампонада сердца, глубокая гипоксемия или ацидоз ).

3 стадия Длительное поддержание жизни.
- Цель - церебральная реанимация и постреанимационная интенсивная терапия полиорганной дисфункции.
- Этапы: G. (gauging) Оценка состояния (установление причины остановки кровообращения и ее устранение) и возможности полноценного спасения больного с учетом степени повреждения ЦНС. H. (human mentation) Восстановление нормального мышления. I. (Intensive care)Интенсивная терапия, направленная на коррекцию нарушенных функций других органов и систем.

ПОКАЗАНИЯ И ПРОТИВОПОКАЗАНИЯ К ПРОВЕДЕНИЮ СЛР
- Показания к проведению СЛР
- Отсутствие сознания, дыхания, пульса на сонных артериях, расширенные зрачки, отсутствие реакции зрачков на свет;
- Бессознательное состояние, редкий, слабый, нитевидный пульс, поверхностное, редкое, угасающее дыхание.

Противопоказания к проведению реанимации:
- - терминальная стадия неизлечимой болезни
- - злокачественные новообразования с метастазами
- - необратимое поражение мозга
- - олигофрения у детей

Показания для открытого массажа сердца
- Больным с уже открытой грудной клеткой.
- Проникающее ранение грудной клетки.
- Некупированный напряженный пневмоторакс.
- Тампонада сердца.
- Выраженная гипотермия.
- Массивная ТЭЛА.
- Деформация грудной клетки.

Критерии окончания СЛР
- установление необратимости повреждения головного мозга
- Длительное отсутствие восстановления спонтанного кровообращения
- Клинические показатели эффективности проводимых реанимационных мероприятий · появление пульсации на крупных сосудах - сонной, бедренной и локтевой артерий.
- -· систолическое атериальное давление не ниже 60 мм.рт.ст.
- -· сужение зрачков
- -· порозовение кожи и видимых слизистых
- -· регистрация на ЭКГ сердечных комплексов

Техника реанимации. Детский возраст
Как проверить сознание ребенка?
Как проверить дыхание у ребенка?
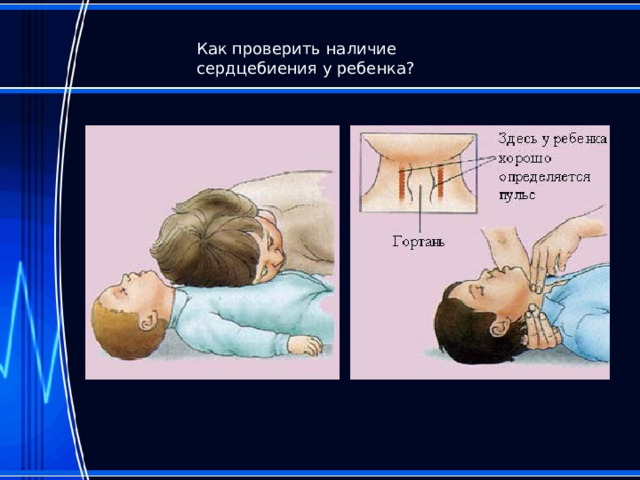
Как проверить наличие сердцебиения у ребенка?
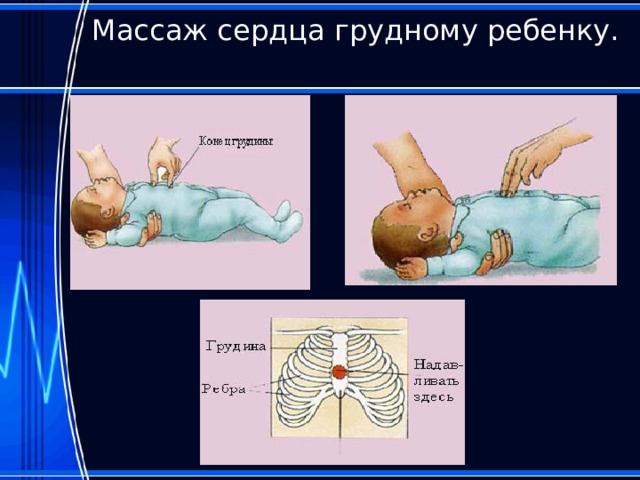
Массаж сердца грудному ребенку.
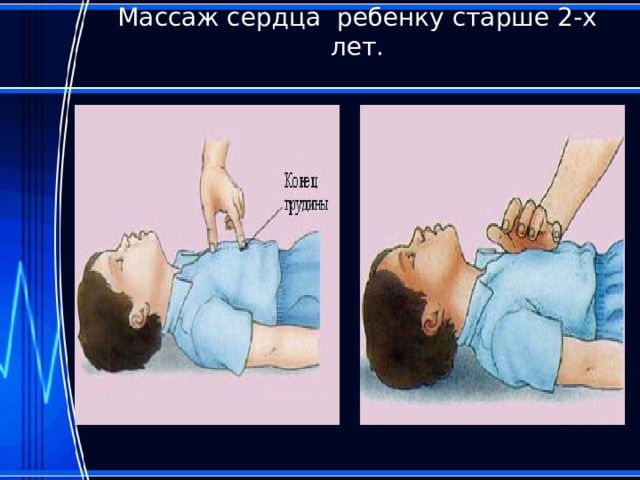
Массаж сердца ребенку старше 2-х лет.

Спасибо за внимание































































